Hoolimata asjaolust, et inimkond ei tea ajust kaugeltki kõike, on meie aja neurokirurgia saavutanud suurt edu. Kuid hoolimata sellest, kui kõrge on aju operatsioonide tase, tekitab fraas "kolju trepanatsioon" enamikus inimestes ebameeldivaid assotsiatsioone. See keeruline ja pikk kirurgiline sekkumine päästis aga palju elusid. Sellise operatsiooni näidustused, selle tüübid ja võimalikud tagajärjed leiate sellest artiklist.
Ajaloo viide
Neurokirurgia puhul tähendab trepanatsioon kolju mingisse ossa augu tegemist, et pääseda otse ajukoesse. Sellist operatsiooni ei tohiks aga pidada kaasaegse meditsiini leiutiseks. Arheoloogilised leiud näitavad, et meie esivanemad võisid mitu tuhat aastat tagasi koljusse ravi eesmärgil auke puurida. Alates hilisest paleoliitikumist (40-11 tuhat aastat tagasi) on trepanatsioone kasutatud peaaegu kõigis planeedi nurkades. Operatsiooni kasutasid Vana-Kreeka ja Rooma arstid, mitme Aafrika, Lõuna-Ameerika ja Vaikse ookeani lõunaosa ravitsejad.
Hippokrates pakkus välja trepanatsiooni kui peahaavade ravimise viisi, sealhulgas luufragmentide eemaldamist ajust pärast vigastust. Selle protseduuri jaoks tulid tema järgijad välja spetsiaalse puuriga. Eelajaloolised trepanatsioonid Peruu iidsete tsivilisatsioonide kultuuris viidi läbi tseremoniaalse noaga nimega tumi. Vaikse ookeani lõunaosa elanikud tegid operatsiooni, kasutades järsult teritatud kestasid. Euroopas kasutati tulekivi ja obsidiaani samadel eesmärkidel.
Trepanatsiooni eesmärk ei olnud alati avada juurdepääsu ajule edasiseks manipuleerimiseks. Iidsetel aegadel oli kolju auk sageli väljapääsuks kurjadele vaimudele, keda peeti haiguste põhjuseks. Samuti tundus kolju auk olevat omamoodi kanal eriteadmiste ja vaimsete kogemuste saamiseks. Egiptuses tehti vaaraodele selline operatsioon, arvatavasti selleks, et hingel oleks kergem pärast surma kehast lahkuda.
Vaatamata korralike sanitaartingimuste ja meditsiinilise taastusravi puudumisele pärast kraniotoomiat, õnnestus eelajalooliste kirurgide patsientidel paljudel juhtudel mitte ainult ellu jääda, vaid ka elada aastaid auguga peas, mis oli suletud ainult naharibaga.
Trepanatsioonide tüübid ja nende näidustused
Kaasaegses meditsiinis nimetatakse kolju trepanatsiooni ka kraniotoomiaks (aga mitte aju trepanatsiooniks). Teine nimi ei muuda tõsiasja, et tegemist on väga keerulise kirurgilise protseduuriga. Paljude ajuhaigustega toimetuleku uute meetodite ilmumine võimaldab teil seda kasutada harvemini kui varem. Neurokirurgia praktikas toimub aga endiselt kahte tüüpi selliseid kolju operatsioone - osteoplastiline, resektsiooni trepanatsioon.
Osteoplastilise kraniotoomia tunnused
Trepanatsioon tehakse siis, kui teil on vaja kirurgiliseks raviks otse ligi pääseda kolju sisule:
Toiming algab puuriaugu asukoha valimisega: see peaks olema kahjustatud alale võimalikult lähedal. Esiteks lõikab kirurg pehmeid kudesid hobuseraua kujul nii, et klapi põhi asub alumises osas, kuna veresooned liiguvad alt üles ja on väga oluline mitte rikkuda. nende terviklikkus. Lisaks lõigatakse spetsiaalsete instrumentide abil luuümbris ja luu 45 ° nurga all. Sellist lõikenurka on vaja selleks, et luuklapi välispind ületaks sisemist ja kui kolju terviklikkus taastub, ei kukuks eemaldatud fragment sissepoole. Pärast ajukelmesse jõudmist teostab kirurg manipulatsioone otse koljuõõnes (eemaldab kasvaja, kõrvaldab hemorraagia).
Kraniotoomia lõpeb õmblusega:
- aju kõva kest on õmmeldud imenduvate niitidega;
- klapp on fikseeritud spetsiaalsete niitide või traadiga;
- nahk ja lihased õmmeldakse ketgutiga.

Resektsiooni trepanatsioon
Resektsiooni kraniotoomia ettekäändeks on patoloogiad, mis põhjustavad koljusisese rõhu kiiret tõusu, on eluohtlikud või aitavad kaasa ajustruktuuride nihkumisele, mis on täis nende rikkumist ja surma. Need seisundid hõlmavad järgmist:
- hemorraagia ajus;
- aju turse;
- vigastused (verevalumid, hematoomid, kudede muljumine löögi tagajärjel);
- suured mittetoimivad kasvajad.
Trepanatsioon on sellistel juhtudel palliatiivne protseduur, see tähendab, et see ei kõrvalda haigust, vaid kõrvaldab ainult ohtliku tüsistuse.
Kolju resektsioonikraniotoomiat nimetatakse ka dekompressioonkraniotoomiaks, kuna seda tehakse koljusisese rõhu vähendamiseks. Selle eripära on see, et luu fragmenti ei tagastata oma kohale. Kui aja jooksul oht elule kaob, saab augu sulgeda sünteetilise materjaliga.
Parim koht operatsiooni jaoks on ajaline tsoon. Siin kaitseb ajukesta pärast luuklapi eemaldamist võimas temporaalne lihas.
Kuidas toimub kolju resektsiooni trepanatsioon? Nagu osteoplastilise kraniotoomia puhul, lõigatakse pehmed kuded ja luud. Luutükk eemaldatakse nii, et augu läbimõõt on 5-10 cm.Olles avastanud ajumembraani turse, ei kiirusta kirurg seda lahkama, et ei toimuks ajustruktuuride nihkumist. Intrakraniaalse hüpertensiooni kõrvaldamiseks peate esmalt tegema mitu tserebrospinaalvedeliku punktsiooni ja seejärel lõigake ajukelme. Kui see manipuleerimine on tehtud, õmmeldakse koed (välja arvatud kõvakesta).
Igasugune kraniotoomia võib kesta mitu tundi ja seda kasutatakse ainult tõsiste näidustuste korral, mis ohustavad patsiendi elu. Keegi ei tee sellist operatsiooni näiteks mikroinsuldi korral - selle tagajärgede kõrvaldamiseks on leebemaid ravimeetodeid.
Trepanatsiooni vastunäidustused on terminaalsed seisundid (raske šokk, transtsendentaalne kooma), septilised protsessid.

Võimalikud tüsistused
Operatsioon tehakse üldnarkoosis, mõnel juhul toimub osa sekkumisest kohaliku tuimestuse all ehk inimene on teadvusel. Pärast trepanatsiooni siseneb patsient intensiivravi osakonda või operatsioonijärgsesse osakonda. Kui patsient paraneb ilma vahejuhtumiteta, viiakse ta üle neurokirurgia osakonda, seal viibimise kestus on umbes 2 nädalat.
Trepanatsiooni (anesteesia) tagajärjed võivad olla janu, peavalu, kuid see pole kriitiline. Kuid tursed näokuded, verevalumid silmade ümber võivad viidata ajuturse progresseerumisele. Pärast seda operatsiooni on mitmeid muid võimalikke tüsistusi.
- Põletikuliste protsesside kulg haavas, entsefaliit, meningiit on infektsiooni tagajärg.
- Neuroloogilised häired (krambid, liigutuste koordineerimise probleemid, intellektuaalse sfääri häired) - on seotud ajukelme ja kudede kahjustusega.
- Kolju deformatsioon pärast luu osa eemaldamist, keloidse armi teke.
Ebameeldivad tagajärjed pärast kraniotoomiat (peavalud, pearinglus, mäluhäired) võivad olla seotud mitte niivõrd operatsiooni endaga, kuivõrd ajuhaigusega, mille tõttu sekkumine tehti.

Taastamisprotsess
Taastusravi periood pärast kraniotoomiat kestab sõltuvalt aju patoloogiast erineva aja. Alguses vajate hoolikat haavahooldust, jälgides õmbluste seisukorda. Tugevat valu leevendatakse valuvaigistitega, tugevat ärevust - rahustitega. Patsiendile soovitatakse füüsilist ja emotsionaalset puhkust – kui kaua te ei saa tööle minna, ütleb arst.
Jõude kiiremaks taastumiseks võib arst soovitada dieeti. Tõenäoliselt peate üle minema õigele toitumisele, loobudes toitudest, mis tõstavad vererõhku ja ummistavad veresooni kolesterooliga. Me räägime kofeiini sisaldavatest jookidest, alkoholist, rasvastest, praetud toitudest.
Kui haigus on kaasa toonud mõne ajuosa kahjustuse ja funktsionaalseid häireid, ei suuda trepanatsioon kõike hetkega korda seada. Sellistes olukordades võib taastusravi hõlmata vajadust uuesti õppida kõndima, rääkima jne.
Kui ajuhaigus on kaasa toonud pöördumatud protsessid ja inimene ei suuda ennast teenindada, määratakse talle puuderühm. Kraniotoomia ise ei ole aga puude määramise põhjuseks, kui patsient jätkab operatsioonieelset elu.
Kraniotoomia ehk kraniotoomia on iidsetest aegadest tuntud keeruline meditsiiniline operatsioon. Seda tehakse erijuhtudel, kui arst peab pääsema ligi ajule ja selle membraanidele, tekkinud patoloogiatele ja veresoontele. Kaasaegne meditsiin muudab operatsiooni patsiendile ohutuks võrreldes varasemaga, mil sellega kaasnes kõrge suremus.
Kraniotoomia - mis see on?

Õigemini peetakse kraniotoomiat üheks kõige raskemaks kirurgiliseks sekkumiseks. Luu trepanatsioon tähendab kolju terviklikkuse rikkumist, millesse moodustub auk, sisselõige. Operatsioon viiakse läbi kohaliku või üldanesteesia all. Pea on fikseeritud spetsiaalse hoidikuga, tagades maksimaalse täpsuse. Navigatsioonisüsteemi abil paljastavad arstid täpselt selle ajuosa, mis on vajalik. Kraniotoomia on kõige levinum neurokirurgia puhul, mis vastutab kesknärvisüsteemi ja ajukirurgia eest.
Miks on kraniotoomia vajalik?
Arstid võivad vajada ligipääsu koljule nii valikuliselt kui ka kiiresti, näiteks raskete vigastuste ja ajuverejooksude korral. Nendel ja teistel juhtudel tehakse kraniotoomia, mille näidustused on ulatuslikud, kuid igal aastal kitsenevad uute, õrnade ravimeetodite ilmnemise tõttu. Operatsioon viiakse läbi selliste tingimuste parandamiseks, mis ilma operatsioonita põhjustavad tõsiseid probleeme. Need sisaldavad:
- (pahaloomulised ja healoomulised);
- abstsess ja muud mädased protsessid;
- , vigastus;
- kompleksne traumaatiline ajukahjustus;
- hemorraagiad;
- veresoonte;
- neuroloogilised nähtused, näiteks äge epilepsia;
- kolju või aju väärareng;
- kolju trepanatsioon (koos hemorraagiaga).
Kraniotoomia - tüübid

Paljude patoloogiate kõrvaldamiseks kasutatakse trepanatsiooni, mille tüübid on nimetatud aju juurdepääsu lokaliseerimise ja operatsiooni läbiviimise meetodi alusel. Kolju luud (võlvkel) on kujutatud mitme plastikuga, mis on ülalt kaetud periostiga ja altpoolt külgnevad ajukelmetega. Kui luuümbris kui peamine toitev kude on kahjustatud, on nekroosi ja luude surma oht. Selle vältimiseks viiakse kolju trepaneerimine läbi järgmiste meetoditega:
- klassikaline osteoplastiline;
- resektsioon;
- dekompressiooni eesmärgil;
- operatsioon teadvuses;
- stereotaksia on aju uurimine arvuti abil.
Osteoplastiline kraniotoomia
Kõige kuulsam kraniotoomia tüüp, klassikaline kolju avamise meetod, mille käigus lõigatakse luuümbrist kahjustamata välja väike osa parietaalluust. Saetud tükk ühendatakse periosti abil kraniaalvõlviga. Jalal olev nahaklapp volditakse tagasi ja pärast operatsiooni asetatakse paika või eemaldatakse. Luuümbris on õmmeldud. Pärast operatsiooni luudefekti ei täheldata. Kolju trepanatsioon (osteoplastiline) jaguneb kahte tüüpi:
- Naha-perioste-luuklapi üheaegse väljalõikamisega (Wagner-Wolfi järgi).
- Laia põhjaga naha-aponeurootilise klapi ja seejärel kitsal varrel luu-periosteaalse klapi väljalõikamisega (Olivekroni trepanatsioon).
Dekompressiivne trepanatsioon

Üks intrakraniaalse rõhu vähendamise ja aju seisundi (ja funktsioneerimise) parandamise meetodeid on dekompressiivne kraniaalne trepanatsioon (DCT) või Cushingi trepanatsioon, mis on saanud nime kuulsa neurokirurgi järgi. Sellega luuakse kolju luudesse auk, mille kaudu elimineeritakse sellest tekkinud hüpertensiooni põhjustanud kahjulik element. See võib olla mäda, veri, tserebrospinaalvedelik, tursevedelik. Negatiivne tervisemõju pärast operatsiooni on minimaalne, taastusravi on lühike.
Resektsiooni trepanatsioon
Resektsioonioperatsioonil on taastusraviks ebasoodsam prognoos, kraniotoomia sellega toimub puuriaugu paigaldamise ja seejärel vajaliku suuruseni laiendamise teel (selleks kasutatakse näpitsaid). Saetud ala eemaldatakse koos periostiga ilma võimaliku taastumiseta. Luudefekt on kaetud pehmete kudedega. Reeglina kasutatakse seda tehnikat juhul, kui on vajalik tagumise koljuõõne trepaneerimine, samuti kraniotserebraalsete haavade ravi.
Ärkveloleku kraniotoomia

Üks kaasaegseid operatsioonimeetodeid on trepanatsioon ilma anesteesiata. Patsient on teadvusel, tema aju ei ole välja lülitatud. Talle süstitakse rahustavaid ravimeid ja süstitakse kohalikku tuimestust. Selline sekkumine on vajalik, kui patoloogiaga piirkond asub refleksogeensetele tsoonidele liiga lähedal (ja on oht seda kahjustada). Kirurgid jälgivad operatsiooni ajal pidevalt patsiendi seisundit ja elundite aktiivsust, kontrollides protsessi.
Kraniotoomia - tagajärjed pärast operatsiooni
Kraniotoomiat on tehtud pikka aega ja edukalt, kuid seda kasutatakse äärmuslikel juhtudel, kui patsiendi elu on ohus. Hirm selle operatsiooni ees on põhjendatud, sest kraniotoomiaga võivad olla kõige negatiivsemad tagajärjed ning need sõltuvad operatsiooni keerukusest, patsiendi vanusest ja tema tervislikust seisundist. Igas olukorras on tüsistuste oht ja ükskõik milliste sammudega meditsiin edasi liiguks, ei ole võimalik sekkumist täiesti ohutuks muuta. Kõige sagedasemad tagajärjed pärast kolju trepanatsiooni:
- nakkuslik tüsistus, nagu ka muude operatsioonide puhul;
- verehüüvete ilmnemine;
- verejooks;
- neuroloogilised häired;
- luu väljalõigatud ala deformatsioon;
- peavalud;
- nägemise ja kuulmise halvenemine;
- jäsemete halvatus.
Kooma pärast trepanatsiooni
Kõige raskem tüsistus pärast kraniotoomiat on. Inimene võib sellesse kukkuda juba enne operatsiooni ega pääse pärast kõiki vajalikke manipuleerimisi välja. Kui südame kokkutõmbumine ei sõltu ajukoore aktiivsusest, toetab patsiendi hingamine aparaati. Patsienti hoiatatakse eelnevalt trepanatsiooni võimalike tagajärgede, sealhulgas aju tüsistuste eest.
Selline vaev vajab väga sageli kirurgilist ravimeetodit, sest alati ei ole võimalik põhjust ravimitega kõrvaldada.
Insult mõjutab aju veresooni, mis võib põhjustada ettenägematuid tagajärgi, sealhulgas halvatus, kõne-, hingamisprobleemid ja isegi surm.
Trepanatsiooni kasutatakse selliste uuringute põhjal:
Need tehnoloogiad võimaldavad arstidel panna õige diagnoosi, määrata kahjustuse asukoha, ulatuse ja koostada patsiendile prognoosi.
Ajus esinevate kasvajate korral on ilma kirurgilise sekkumiseta väga raske teha, isegi kui see on healoomuline. Neoplasm kipub suurenema, mis põhjustab survet ühele ajuosale.
Keegi ei saa kindlalt öelda, millist funktsiooni kasvaja häirib ja kas protsess on pöörduv.
Ajukasvaja trepanatsioon on väga levinud protseduur, mille käigus avatakse kolju ning arst pääseb ligi moodustisele ja lõikab selle välja, püüdes võimalikult palju tervetest kudedest mööda minna.
Nüüd läheb üha rohkem asutusi üle laserravi meetoditele, mille puhul pole vaja isegi kolju avada. Kuid kahjuks saavad vähesed haiglad, eriti riiklikud, endale selliseid seadmeid lubada.
Aju hematoom on patoloogia, mis on põhjustatud vere kogunemisest piiratud alal koljuõõnes. Hematoomid jagunevad tüübi, lokaliseerimise ja suuruse järgi, kuid need kõik on seotud veresoonte rebenemise ja hemorraagiaga.
Trepanatsioon on sel juhul vajalik vere väljapumpamiseks, probleemse piirkonna leidmiseks ja õigesse vormi viimiseks. Verejooksu saab peatada ka muul viisil, kuid juba juhtunu tagajärgi on võimatu kõrvaldada ilma koljuõõnde sukeldumata.
Taastusravi pärast trepanatsiooni
Taastusravi pärast sellist tõsist sekkumist on suunatud kahjustatud piirkonna funktsioonide taastamisele ja patsiendi üldise seisundi parandamisele.
See osa on viimane ja võib öelda, et kõige olulisem. Ilma vajalike meetmeteta pärast operatsiooni on täielik taastumine võimatu. Lisaks võib mõjutatud isik naasta probleemi põhjustanud seisundisse.
Trepanatsioonijärgne taastusravi on keeruline ja selle eesmärk on fikseerida operatsiooni tulemus ja neutraliseerida kõikvõimalikud negatiivsed tagajärjed.
Rehabilitatsiooniperioodi peamised ülesanded:
- Ajuhaigusi põhjustanud põhjuse neutraliseerimine pärast operatsiooni;
- Operatsiooni tagajärgede leevendamine;
- Tüsistusi põhjustada võivate riskitegurite varajane tuvastamine;
- Kahjustatud ajufunktsioonide maksimaalne taastumine.
Taastumisprotsess pärast trepanatsiooni on kõige keerulisem, mistõttu koosneb see paljudest järjestikustest etappidest, millest igaüks on võrdselt oluline. Ravi kestus ja tehnika võivad igal üksikjuhul erineda.
Operatsiooni kestust ja tulemust mõjutavad paljud tegurid, sealhulgas:
- Patsiendi esialgne tervislik seisund;
- Arsti kogemus;
- patsiendi vanus;
- Tüsistuste ja kaasuvate haiguste esinemine.
Patsient ei tohiks olla ülekoormatud esimesel kümnel päeval, kuni õmbluste eemaldamiseni.
Pärast seda etappi on vaja järk-järgult kasutusele võtta aktiivsemad meetmed koos uimastiraviga.
Lisaks täieliku puhkuse tagamisele on vaja võtta mitmeid selliseid järjestikuseid meetmeid:
- Vali valuvaigistid. Valu tekitab lisapingeid, mis toob patsiendi tagasi riskitsooni;
- Antiemeetikumid on osa ravist, sest mõnede funktsioonide häire ning suurenenud tundlikkuse ja vastuvõtlikkuse tõttu võivad patsiendil tekkida oksendamine ja peavalu;
- Vajalik on pidev füsioteraapia ja ajufunktsioonide testimine;
- Iganädalased konsultatsioonid psühholoogi ja neuropatoloogiga. See etapp on oluline, kuna võimaldab tuvastada vähimaidki muutusi teadvuses või käitumises, mis on signaal rikkumistest;
- Aju närviühenduste testimine;
- Haava puhtuse pidev hooldus, paranemis- ja desinfitseerimisprotsesside jälgimine;
- Ennetavad meetmed tüsistuste tekke vältimiseks.
Viimane viibimine haiglapalatis range järelevalve all, patsient kirjutatakse välja ja saadetakse ambulatoorsele sekundaarsele taastusravile.
Taastavate protseduuride täielik valik koosneb:
Lisaks määratakse patsiendile ravimid, mis aitavad haiguse ja selle tagajärgedega toime tulla seestpoolt.
Patsiendid peavad pidevalt ühendust pidama arstiga, kelle poole tuleb pöörduda vähimagi kõrvalekalde korral normist, mis võib olla:
- füüsiline ja vaimne (mõtlemise, loogika, mälu, motoorsete protsesside ja reaktsioonide häired, aistingud);
- armide põletik ja turse;
- regulaarsete peavalude ilmnemine;
- iiveldus ja oksendamine;
- hingamisraskused;
- krambid ja minestamine;
- näo tuimus;
- üldine nõrkus, külmavärinad, palavik;
- ähmane nägemine;
- valu rinnus.
Millised on tagajärjed lastele ja täiskasvanutele
- Asteenia - pidev väsimustunne, depressioon, tundlikkus atmosfäärinähtuste suhtes, unetus, pisaravus;
- Kõnehäired – esineb sageli nii lastel kui ka täiskasvanutel. Raske on kohe kindlaks teha, kas see nähtus on ajutine. Nii et peate lihtsalt ootama ja vaatama;
- psühhoos;
- Unustus;
- halvatus;
- krambid (sagedamini lastel);
- Koordinatsioonikaotus (rohkem lastel);
- Vesipea (lastel, harvem täiskasvanutel);
- ZPR (lastel).
Nakkuslik komplikatsioon
Ajuinfektsioonid on äärmiselt haruldased, kuid haava ennast on lihtne nakatada, kui kirurgilisi instrumente või sidemeid töödeldakse halvasti.
Kopsud, sooled ja põis kannatavad nakkuse all. Kõik need elundid on esmalt altid nakkustele.
Trombid ja verehüübed
Patoloogilised protsessid ja muutused ajukoes, vähene mobiilsus operatsioonijärgsel perioodil võivad põhjustada vere staasi, mis põhjustab verehüüvete moodustumist. Kõige sagedamini on kahjustatud jalgade veenid.
Kui tromb puruneb, võib see rännata läbi keha, settides kopsudesse või südamesse. Väga sageli põhjustab verehüübe eraldumine surma. Esineb ka kopsutromboosi juhtumeid, mis on väga ohtlik tagajärg ja nõuab kohest sekkumist. See haigus põhjustab väga tõsiseid tagajärgi, isegi surma.
Neuroloogilised häired
Neuroloogilise iseloomuga ajutised või püsivad häired ilmnevad siis, kui pärast kraniotoomiat tekib lähedalasuvate ajukudede turse. Kõik see toob kaasa kõikvõimalikke tagajärgi, põhjustades näiliselt mitteseotud haiguste sümptomeid. Aga õnneks, kui operatsioon õnnestus, taastub kõik algsesse olekusse.
Paranemisprotsessi kiirendamiseks on ette nähtud steroidsed põletikuvastased ravimid.
Operatsiooni käigus tehtud tõsisemate vigade korral võivad patoloogiad olla pikemad. Sümptomite põhjuseid on palju ja need kõik sõltuvad rohkem kui ühest tegurist.
Verejooks
Verejooks on üks levinumaid nähtusi pärast trepanatsiooni. Mõne päeva jooksul pärast operatsiooni võivad veresooned veritseda. See probleem kõrvaldatakse äravooluga. Tavaliselt on verd vähe ja see ei tekita probleeme.
Kuid mõnikord on verejooks nii tugev, et selle peatamiseks ja tõsisemate tagajärgede vältimiseks peate tegema teise trepanatsiooni.
Koljuõõnde kogunev veri võib puudutada motoorseid keskusi või närvilõpmeid, mis põhjustab krampe. Selliste ilmingute vältimiseks operatsiooni ajal tuleb patsiendile eelnevalt intravenoosselt manustada krambivastaseid ravimeid.
Materjali kopeerimine on võimalik ainult aktiivse lingiga saidile.
Tüsistused pärast ajuoperatsiooni
Ajukasvajate operatsioonijärgne hooldus. Tüsistused
Enamiku kraniotoomiate puhul tuleb ärkvel olev patsient operatsiooni lõpus ekstubeerida.
Mõnes kliinikus saadetakse kõik patsiendid pärast kasvajate kraniotoomiat spetsiaalsesse intensiivravi osakonda.
Patsiendid lamavad tavaliselt laua peaotsaga 15-30° võrra kõrgemal.
Adekvaatne valuravi on väga oluline, kuna märkimisväärne hulk patsiente kogeb pärast kraniotoomiat mõõdukat kuni tugevat valu isegi siis, kui operatsioon on õigesti tehtud.
Morfiin on mugav ja ohutu valuvaigisti, mida saab kasutada nii suu kaudu kui ka patsiendi kontrolli all olevaks valuvaigistiks.
Operatsioonijärgset iiveldust ja oksendamist, mis on levinud neurokirurgiliste operatsioonide puhul, tuleks ennetada või nendega toime tulla.
Enamik verejookse tekib tavaliselt esimestel tundidel pärast operatsiooni. Teadvuse depressioon või suutmatus naasta preoperatiivsesse neuroloogilisesse seisundisse on näidustus kiireloomuliseks CT-ks, mis tavaliselt nõuab üldanesteesiat.
Postoperatiivses osakonnas on võimalik uute neuroloogiliste häirete ilmnemine. Osa neist ennustab kirurg koos vastavate juhistega personalile. Vastasel juhul nõuab ootamatu neuroloogilise seisundi muutus kiiret tegutsemist.
Krambihoogude aktiivsus tuleb kiiresti ära tunda ja peatada. Selle äratundmine varases operatsioonijärgses perioodis võib olla üsna keeruline, seetõttu on vajalik kõrge erksus.
Operatsioonijärgsel perioodil võib olla vajalik mehaaniline ventilatsioon patsientidel, kellel on varasemad tõsised neuroloogilised häired, eriti kui on vähenenud hingamisteede või hingamisrefleksid või kellel on märkimisväärne ajuturse.
Operatsioonijärgsel perioodil mehaanilist ventilatsiooni saavatel patsientidel võib olla näidustatud ICP jälgimine.
Deksametasooni annust operatsioonijärgsel perioodil vähendatakse tavaliselt mõne päeva jooksul pärast operatsiooni.
Postoperatiivsel perioodil põhjustavad mõned kasvajad või nende lokaliseerimine teatud probleeme:
Otsmikusagarate pikaajaline kokkusurumine haistmissulcus meningioomide eemaldamise ajal võib põhjustada operatsioonijärgset turset. Pärast operatsiooni on vaja jätkata sedatsiooni ja ventilatsiooni, kuigi pole piisavalt tõendeid selle kohta, et see mõjutab tüsistuse tekkimist või tulemust.
Pärast oimusagarate resektsiooni võivad patsiendid olla mitu päeva unises seisundis.
Kasvaja põhjustatud tursega glioomid reageerivad mõnel juhul resektsioonile, tekitades varases operatsioonijärgses perioodis massilise ja surmaga lõppeva ajuturse. Tavaliselt on sellistel juhtudel vaja sedatsiooni ja ventilatsiooni.
Patsientidel, kellel on operatsioonijärgsel perioodil tagumise koljuõõnde kasvajad, võivad tekkida olulised puiestee sümptomid, ülemiste hingamisteede kaitsvate reflekside vähenemine, nii et nad ei suuda pärast operatsiooni iseseisvalt hingamisteede kaitset pakkuda.
Kraniotoomia: võimalikud tagajärjed pärast operatsiooni
Kui tehakse kraniotoomia, võivad tagajärjed pärast operatsiooni olla märkimisväärsed ja pikaajalised. Aju operatsioon ise on juba keeruline neurokirurgiline protsess, mis on seotud veresoonte ja närvikudede ühendamisega; ja samal ajal jätab kirurgiline sekkumine ise märgatavaid jälgi, mis nõuavad taastumisperioodi.
Kraniotoomia: tagajärjed pärast operatsiooni on väga oluline probleem, mis võib mõjutada paljusid siseorganeid, aga ka meelte tööd. Tüsistuste raskusaste sõltub eelkõige sekkumist vajanud patoloogiast. Loomulikult on postoperatiivne periood kasvaja likvideerimisel ja traumaatilise ajukahjustuse likvideerimisel väga erinev, kuid levinud on ka operatsioonijärgsed probleemid.
Kolju trepanatsiooni olemus
Kraniotoomia on operatsioon peas. mis seisneb kolju avamises piiratud alal, et kõrvaldada patoloogia või taastada kahjustatud kuded ja veresooned. Selliseid operatsioone tehakse hematoomide, ajukasvajate, kraniotserebraalsete vigastuste ja koljuluumurdude, liigse koljusisese rõhuga hemorraagiate kõrvaldamiseks.
Trepanatsioon viiakse läbi kahel peamisel viisil - resektsioon ja osteoplastiline kirurgia. Resektsioonimeetodiga moodustatakse tangidega välja hammustades koljuluusse vajaliku suurusega auk, mis kõige sagedamini tehakse erakorralise kirurgilise sekkumise käigus. Pärast sellist kokkupuudet jääb luu defekt, mis vajadusel kaetakse tehisplaatidega - plastist või metallist.
Osteoplastiline meetod hõlmab kudede ja luude klappide väljalõikamist ning pärast operatsiooni lõppu nende tagasiviimist oma kohale koos õmblusega periosti külge kinnitamisega. Lõikamine toimub traatsaega või pneumoturbiiniga; sel juhul saetakse luu 45 kraadise nurga all, nii et kolju taastamisel ei vajuks luu klapp sissepoole.
Varajane operatsioonijärgne periood
Hematoomi välistamiseks viiakse klappide alla kummist torud, mille otsad jäävad kaitsva sideme alla. Veri voolab torude kaudu välja, leotades sideme. Sideme märkimisväärse niisutamise korral see ei muutu ja uus side keritakse lisaks ülevalt. Kui operatsiooni lõpus ei ole ajukelme täielikult suletud, võib lekkivasse veremassi ilmuda tserebrospinaalvedeliku jälgi.
Väljalasketorud eemaldatakse tavaliselt üks päev pärast operatsiooni lõppu. Tserebrospinaalvedeliku lekkimise vältimiseks ja nakatumisohu välistamiseks piirkondade kaudu, kuhu lõpetajad paigutati, asetatakse ja seotakse esialgsed või täiendavad õmblused.
Esimesel päeval pärast operatsiooni on vaja kontrollida sideme seisukorda trepanatsioonipiirkonnas. Sidemete märkimisväärne turse opereeritava piirkonna kohal on tingitud operatsioonijärgsest hematoomist, mis võib põhjustada lauba ja silmalaugude pehmete kudede turse kiiret suurenemist, verejooksu silmakoobastes. Väga ohtlik tagajärg, mis avaldub varajases staadiumis pärast kraniotoomiat, võib olla sekundaarne liquorröa, mis võib provotseerida kolju sisu nakatumist, põhjustades meningiiti ja entsefaliiti. Sellega seoses on äärmiselt oluline õigeaegselt tuvastada selge vedeliku olemasolu sidet immutavas veremassis ja võtta kiireloomulisi meetmeid.
Tüsistused pärast kraniotoomiat
Kraniotoomia muutub mõnikord ainsaks võimaluseks inimese elu päästa, kuid vajadusest lähtudes jätab see raske vigastuse, mis võib põhjustada väga ohtlikke tagajärgi. Nende võimalike tüsistuste hulka kuuluvad: verejooks, infektsioon, turse, ajukoe häired, mis võivad põhjustada mälu-, kõne- ja nägemishäireid; tasakaaluhäired, krambid, nõrkus ja halvatus, soole- ja urineerimishäired. Operatsioon tehakse üldnarkoosis, mis omakorda võib põhjustada reaktsiooni anesteetikumile: pearinglus, hingamispuudulikkus, madal vererõhk, südame-veresoonkonna probleemid.
Nakkuslik komplikatsioon
Pärast koljuoperatsiooni suureneb mitmete infektsioonide tekkimise tõenäosus märkimisväärselt ja ajukudede enda nakatumine toimub palju harvemini, mis on seotud kirurgilise ravi kohas sobiva steriliseerimisega.
Suuremal määral ohustab nakkusoht kopse, soolestikku ja põit, mille funktsioone reguleerivad ajupiirkonnad. See asjaolu on paljuski seotud inimese liikumisvõime ja elustiili muutustega pärast operatsiooni. Selliste tüsistuste ennetamine on harjutusravi, toitumine, uni. Infektsioone ravitakse ravimitega - sobivate antibiootikumide määramine.
Trombid ja verehüübed
Patoloogiad ajus ja liikumatus pärast operatsiooni võivad põhjustada selliseid tüsistusi nagu verehüüvete ilmnemine, mis põhjustab verehüüvete tekkimist jalgade veenides. Katkised verehüübed on võimelised rändama läbi veenide ja jõudma kopsudesse, mis viib kopsuemboolia tekkeni. See haigus põhjustab väga tõsiseid tagajärgi, isegi surma. Patoloogia ennetamiseks on vaja kasutusele võtta võimlemisharjutused ja kiiresti naasta tavapärase eluviisi juurde. Arsti soovitusel tehakse jalakompressid ja määratakse verevedeldajaid.
Neuroloogilised häired
Ajutine neuroloogiline häire tekib siis, kui pärast kraniotoomiat ja operatsiooni ilmneb külgnevate ajukudede turse. Sellised anomaaliad põhjustavad erinevaid neuroloogilisi sümptomeid, kuid teatud aja möödudes kaovad need iseenesest. Kuid kudede paranemise kiirendamiseks ja turse leevendamiseks on ette nähtud steroidsed ravimid - dekadron ja pridnisoon.
Tõsise koekahjustuse korral trepanatsiooni ajal võib täheldada pikaajalisi neuroloogilisi patoloogiaid. Selliseid rikkumisi väljendavad erinevad märgid, sõltuvalt kahjustatud piirkondade lokaliseerimisest. Neid tüsistusi saab ennetada ainult kirurg operatsiooni ajal, minimeerides vigastuste võimaluse.
Verejooks
Verejooks trepanatsiooni piirkonnas on üsna tavaline nähtus, mis tuleneb veresoonte kahjustusest.
Kõige sagedamini toimub aktiivne vere imbumine esimesel päeval pärast operatsiooni ja see kõrvaldatakse drenaažiga, mis välistab veremassi kogunemise.
Erandjuhtudel, raske verejooksuga, tehakse teine operatsioon.
Kraniotoomia võib põhjustada kramplikke nähtusi, kui veri siseneb ajukoesse. Selle ohtliku nähtuse välistamiseks manustatakse patsiendile enne operatsiooni antikonvulsante.
Trepanatsiooni sagedased tagajärjed
Selline keeruline operatsioon nagu kraniotoomia kulgeb harva komplikatsioonide ja teatud tagajärgedeta.
Tagajärgede raskusaste sõltub operatsiooni põhjusest, patsiendi vanusest ja tema üldisest tervislikust seisundist.
Kõige sagedamini ilmnevad järgmised tagajärjed: kuulmise või nägemise halvenemine, kolju väljalõigatud ala deformatsioon, sagedased peavalud. Tagajärgede ravimiseks viiakse läbi pikaajaline taastav ravimteraapia. Kolju defekti kõrvaldamise operatsioon on äärmiselt haruldane ja alles noores eas.
Operatsioonijärgne taastusravi
Pärast kraniotoomiat tuleb järgida mitmeid rehabilitatsiooninõudeid: kahjustatud piirkonna hügieen, kuid ilma seda pikka aega niisutamata; pea füüsilise stressi välistamine (eriti pea kallutamine); terapeutiliste harjutuste tegemine seisvate protsesside välistamiseks; ravimite ja taimsete ravimite väljakirjutamine.
On vaja võtta verevedeldajaid ja kontrollida kolesterooli taset. Taimsed preparaadid, mis põhinevad mordovnikul, lõhnaval ja värvival peenral, öövihmel, on tunnistatud tõhusaks vahendiks.
Kraniotoomia: vajadusel läbiviimine, taastusravi
Kraniotoomiat peetakse õigustatult üheks kõige keerulisemaks kirurgiliseks sekkumiseks. Operatsioon on tuntud juba iidsetest aegadest, kui sel viisil püüti ravida vigastusi, kasvajaid ja verejookse. Muidugi ei võimaldanud iidne meditsiin vältida mitmesuguseid tüsistusi, nii et selliste manipulatsioonidega kaasnes kõrge suremus. Nüüd viivad trepanatsiooni neurokirurgilistes haiglates läbi kõrgelt kvalifitseeritud kirurgid ja see on mõeldud ennekõike patsiendi elu päästmiseks.
Kraniotoomia seisneb luudesse augu moodustamises, mille kaudu pääseb arst ligi ajju ja selle membraanidele, veresoontele ja patoloogilistele moodustistele. Samuti võimaldab see kiiresti vähendada kasvavat intrakraniaalset rõhku, vältides seeläbi patsiendi surma.
Kolju avamise operatsiooni saab teha plaanipäraselt, näiteks kasvajate korral ning kiireloomuliselt, vastavalt elulistele näidustustele, vigastuste ja hemorraagiate korral. Kõigil juhtudel on ebasoodsate tagajärgede oht suur, kuna rikutakse luude terviklikkust ning operatsiooni ajal on võimalik närvistruktuuride ja veresoonte kahjustamine. Lisaks on trepanatsiooni põhjus alati väga tõsine.
Operatsioonil on ranged näidustused ja selle takistused on sageli suhtelised, kuna patsiendi elu päästmiseks võib kirurg kaasuva haiguse tähelepanuta jätta. Kraniotoomiat ei teostata terminaalsetes tingimustes, tugeva šoki, septiliste protsesside korral ja muudel juhtudel parandab see patsiendi seisundit isegi siseorganite tõsiste rikkumiste korral.
Näidustused kraniotoomiaks
Kraniotoomia näidustused kitsenevad järk-järgult uute, leebemate ravimeetodite ilmnemise tõttu, kuid siiski on see paljudel juhtudel ainus viis patoloogilise protsessi kiireks kõrvaldamiseks ja patsiendi elu päästmiseks.
dekompressiivne trepanatsioon viiakse läbi ilma aju sekkumiseta
Dekompressiivse trepanatsiooni (resektsiooni) põhjuseks on haigused, mis põhjustavad koljusisese rõhu kiiret ja ähvardavat tõusu, samuti põhjustavad aju nihkumist selle normaalse asendi suhtes, mis on täis selle struktuuride rikkumist, millega kaasneb suur oht surm:
- Intrakraniaalsed hemorraagiad;
- Vigastused (närvikoe muljumine, verevalumid koos hematoomidega jne);
- aju abstsessid;
- Suured mittetoimivad kasvajad.
Selliste patsientide trepanatsioon on palliatiivne protseduur. mitte haigust kõrvaldades, vaid kõige ohtlikumat tüsistust (dislokatsiooni) kõrvaldades.
Osteoplastiline trepanatsioon on intrakraniaalse patoloogia kirurgilise ravi esialgne etapp, mis tagab juurdepääsu ajule, veresoontele ja membraanidele. Seda näidatakse koos:
osteoplastiline trepanatsioon ajukirurgia jaoks
Kolju sees paikneva hematoomi eemaldamiseks saab kasutada nii resektsioonitrepanatsiooni rõhu vähendamiseks ja aju nihkumise vältimiseks haiguse ägedal perioodil kui ka osteoplastilist, kui arst seab ülesandeks hemorraagia fookuse eemaldamise ja terviklikkuse taastamise. pea kudedest.
Ettevalmistus operatsiooniks
Kui on vaja tungida koljuõõnde, on oluline koht patsiendi heal ettevalmistusel operatsiooniks. Piisava aja olemasolul määrab arst tervikliku läbivaatuse, mis hõlmab mitte ainult laboratoorseid analüüse, CT-d ja MRI-d, vaid ka kitsaste spetsialistide konsultatsioone ja siseorganite uurimist. Vajalik on terapeudi läbivaatus, mis otsustab sekkumise ohutuse patsiendi jaoks.
Siiski juhtub, et kolju avamine toimub kiiresti ja siis on kirurgil väga vähe aega ja patsient läbib minimaalselt vajalikud uuringud, sealhulgas üldised ja biokeemilised vereanalüüsid, koagulogramm, MRI ja / või CT. määrata aju seisund ja patoloogilise protsessi lokaliseerimine. Erakorralise trepanatsiooni korral kaalub elupäästmiskasu üles tõenäolised riskid kaasuvate haiguste esinemisel ja kirurg otsustab opereerida.
Plaanilise operatsiooni ajal on eelõhtul pärast kella kuut õhtul söömine ja joomine keelatud, patsient vestleb veel kord kirurgi ja anestesioloogiga, käib duši all. Soovitav on puhata ja rahuneda ning tugeva erutusega võib välja kirjutada rahusteid.
Enne sekkumist raseeritakse hoolikalt peas olevad karvad, töödeldakse operatsioonivälja antiseptiliste lahustega, pea fikseeritakse soovitud asendisse. Anestesioloog viib patsiendi anesteesiasse ja kirurg jätkab manipulatsioonidega.
Koljuõõne avamist saab läbi viia erineval viisil, seetõttu eristatakse järgmist tüüpi trepanatsiooni:
Olenemata kavandatud operatsiooni tüübist tuleb patsient panna üldnarkoosis (tavaliselt dilämmastikoksiidiga). Mõnel juhul viiakse trepanatsioon läbi kohaliku tuimestuse all novokaiini lahusega. Kopsude kunstliku ventilatsiooni võimaluseks võetakse kasutusele lihasrelaksandid. Operatsioonipiirkond raseeritakse hoolikalt ja töödeldakse antiseptiliste lahustega.
Osteoplastiline trepanatsioon
Osteoplastilise trepanatsiooni eesmärk on mitte ainult kolju avamine, vaid ka sisemusse tungimine erinevateks manipulatsioonideks (hematoomide ja muljumiskollete eemaldamine pärast vigastust, kasvaja) ning selle lõpptulemuseks peaks olema koe, sealhulgas luu terviklikkuse taastamine. Osteoplastilise trepanatsiooni korral naaseb luufragment oma kohale, seega moodustunud defekt kõrvaldatakse ning teist operatsiooni pole enam vaja.
Seda tüüpi operatsiooni puhul tehakse trepanatsiooniauk seal, kus tee kahjustatud ajupiirkonda on kõige lühem. Esimene etapp on pea pehmete kudede sisselõige hobuseraua kujul. Oluline on, et selle klapi põhi oleks põhjas, kuna nahka ja aluskudet varustavad veresooned kulgevad radiaalselt alt üles ning normaalse verevoolu ja paranemise tagamiseks ei tohi kahjustada nende terviklikkust. Klapi aluse laius on umbes 6-7 cm.
Pärast seda, kui aponeuroosiga luu- ja lihaskonna klapp on luupinnast eraldatud, keeratakse see alla, kinnitatakse soolalahuses või vesinikperoksiidis niisutatud salvrätikutele ja kirurg jätkab järgmisse etappi - luu-periosteaalse klapi moodustumisega.
osteoplastilise trepanatsiooni etapid Wagner-Wolfi järgi
Luuümbris tükeldatakse ja kooritakse vastavalt lõikuri läbimõõdule, millega kirurg teeb mitu auku. Aukude vahel säilinud luuosad lõigatakse Gigli sae abil välja, kuid üks "hüppaja" jääb terveks ning selles kohas luu murdub. Luuklapp ühendatakse luumurru piirkonnas luuümbrise abil koljuga.
Selleks, et koljuluu fragment pärast esialgsesse kohta asetamist sissepoole ei kukuks, tehakse lõige 45 ° nurga all. Luuklapi välispinna pindala osutub suuremaks kui sisemine ja pärast selle fragmendi oma kohale tagastamist on see sellesse kindlalt kinnitatud.
Pärast kõvakesta jõudmist lõikab kirurg selle lahti ja siseneb koljuõõnde, kus saab teha kõik vajalikud manipulatsioonid. Pärast kavandatud eesmärgi saavutamist õmmeldakse kuded vastupidises järjekorras. Dura mater õmmeldakse imenduvate niitidega, luu klapp asetatakse tagasi oma kohale ja fikseeritakse traadi või jämedate niitidega, luu-lihaskonna piirkond õmmeldakse ketgutiga. Haavas on võimalik väljavoolu väljavooluks jätta drenaaž. Õmblused eemaldatakse esimese nädala lõpuks pärast operatsiooni.
Video: osteoplastiline trepanatsioon
Resektsiooni trepanatsioon
Resektsiooni trepanatsioon viiakse läbi intrakraniaalse rõhu vähendamiseks, seetõttu nimetatakse seda muidu dekompressiivseks. Sel juhul on vaja luua koljus püsiv auk ja luu fragment eemaldatakse täielikult.
Resektsioontrepanatsioon viiakse läbi koljusiseste kasvajate puhul, mida ei saa enam eemaldada, kusjuures hematoomide tõttu suureneb kiiresti ajuturse koos närvistruktuuride nihkumise ohuga. Selle läbiviimise koht on tavaliselt ajaline piirkond. Selles tsoonis asub koljuluu võimsa ajalise lihase all, nii et trepanatsiooniaken kaetakse sellega ja aju on usaldusväärselt kaitstud võimalike kahjustuste eest. Lisaks annab temporaalne dekompressiivne trepanatsioon võrreldes teiste võimalike trepanatsioonipiirkondadega parema kosmeetilise tulemuse.
resektsioon (dekompressiivne) trepanatsioon vastavalt Cushingile
Operatsiooni alguses lõikab arst lineaarselt või hobuseraua kujul välja luu- ja lihaskonna klapi, pöörab selle väljapoole, lahkab piki kiude oimuslihase ja lõikab luuümbrise. Seejärel tehakse luusse lõikuriga auk, mida laiendatakse spetsiaalsete Lueri luulõikurite abil. Nii saadakse ümar trepanatsiooniauk, mille läbimõõt varieerub vahemikus 5-6 kuni 10 cm.
Pärast luufragmendi eemaldamist uurib kirurg kõvakestat, mis raske intrakraniaalse hüpertensiooni korral võib olla pinges ja oluliselt paisuda. Sel juhul on ohtlik seda kohe lahti lõigata, kuna aju võib kiiresti nihkuda trepanatsiooniakna poole, mis põhjustab tüve kahjustusi ja kiilumist foramen magnumi. Täiendavaks dekompressiooniks eemaldatakse lumbaalpunktsiooniga väikesed osad tserebrospinaalvedelikust, mille järel kõvakesta tükeldatakse.
Operatsioon lõpetatakse kudede, välja arvatud kõvakesta, järjestikuse õmblemisega. Kohal olev luupiirkond, nagu osteoplastilise kirurgia puhul, ei sobi, kuid hiljem saab vajadusel selle defekti sünteetiliste materjalide abil kõrvaldada.
Operatsioonijärgne periood ja taastumine
Pärast sekkumist viiakse patsient intensiivravi osakonda või operatsioonijärgsesse osakonda, kus arstid jälgivad hoolikalt elutähtsate organite tööd. Teisel päeval, kui operatsioonijärgne periood on edukas, viiakse patsient neurokirurgia osakonda ja viibib seal kuni kaks nädalat.
Resektsiooni trepanatsiooni ajal on väga oluline kontrollida tühjendamist drenaaži kaudu, samuti auku. Sideme pundumine, näo kudede turse, verevalumid silmade ümber võivad viidata ajuturse suurenemisele ja operatsioonijärgse hematoomi ilmnemisele.
Trepanatsiooniga kaasneb suur risk mitmesuguste tüsistuste tekkeks, sealhulgas haavas esinevad nakkus- ja põletikulised protsessid, meningiit ja entsefaliit, sekundaarsed hematoomid ebapiisava hemostaasiga, õmbluse rike jne.
Kraniotoomia tagajärjeks võivad olla mitmesugused neuroloogilised häired ajukelme, veresoonkonna ja ajukoe kahjustuse korral: motoorse ja sensoorse sfääri häired, intelligentsus, konvulsiivne sündroom. Varase operatsioonijärgse perioodi väga ohtlik tüsistus on tserebrospinaalvedeliku väljavool haavast, mis on täis meningoentsefaliidi tekkega nakatumist.
Trepanatsiooni pikaajaline tulemus on kolju deformatsioon pärast luupiirkonna resektsiooni, keloidse armi moodustumine regeneratsiooniprotsesse rikkudes. Need protsessid nõuavad kirurgilist korrigeerimist. Ajukoe kaitsmiseks ja kosmeetilistel eesmärkidel suletakse auk pärast resektsiooni trepanatsiooni sünteetiliste plaatidega.
Mõned patsiendid pärast kraniotoomiat kaebavad sagedaste peavalude, pearingluse, mälu ja jõudluse vähenemise, väsimuse ja psühho-emotsionaalse ebamugavuse üle. Võimalik valu operatsioonijärgse armi piirkonnas. Paljud operatsioonijärgsed sümptomid ei ole seotud sekkumise endaga, vaid ajupatoloogiaga, mis oli trepanatsiooni algpõhjus (hematoom, muljumine jne).
Taastumine pärast kraniotoomiat hõlmab nii medikamentoosset ravi kui ka neuroloogiliste häirete kõrvaldamist. patsiendi sotsiaalne ja tööalane kohanemine. Enne õmbluste eemaldamist on vajalik haavahooldus, sealhulgas igapäevane jälgimine ja sidemete vahetamine. Juukseid võib pesta mitte varem kui kaks nädalat pärast operatsiooni.
Tugeva valu korral on näidustatud valuvaigistid, krampide korral võib arst välja kirjutada ka rahusteid tugeva ärevuse või erutuse korral. Konservatiivne ravi pärast operatsiooni määratakse patoloogia olemuse järgi, mis tõi patsiendi operatsioonilauale.
Aju erinevate osade kahjustuse korral võib patsient õppida kõndima, kõnet, mälu taastama ja muid kahjustatud funktsioone. Ilmub täielik psühho-emotsionaalne rahu, parem on keelduda füüsilisest pingutusest. Taastusravi etapis on oluline roll patsiendi lähedastel, kes saavad juba kodus aidata igapäevaelus (näiteks duši all käimine või toiduvalmistamine) mõningate ebameeldivustega toime tulla.
Enamik patsiente ja nende lähedasi tunneb muret, kas pärast operatsiooni tekib puue. Ühest vastust pole. Trepanatsioon iseenesest ei ole veel puuderühma määramise põhjus ja kõik sõltub neuroloogiliste häirete ja puude astmest. Kui operatsioon õnnestus, tüsistusi ei esine, patsient naaseb oma tavapärasesse ellu ja tööle, siis ei tohiks loota puudega.
Raske ajukahjustuse, millega kaasneb halvatus ja paresis, kõne, mõtlemise, mälu jms halvenemine, vajab patsient täiendavat hoolt ega saa mitte ainult tööle minna, vaid ka enda eest hoolitseda. Loomulikult nõuavad sellised juhtumid puude tuvastamist. Pärast kraniotoomiat määrab invaliidsusgrupi eri spetsialistidest koosnev eriarstlik komisjon ja see sõltub patsiendi seisundi tõsidusest ja puude raskusastmest.
Video: loeng kraniotoomiast
Ajukasvaja eemaldamise operatsiooni tunnused.
Näidustused operatsiooniks
Ajuoperatsiooni peamised näidustused on kasvaja suur suurus, ebaselge struktuur, lähedalasuvate kudede kahjustus ja alternatiivse ravimeetodi ebaefektiivsus.
Ajukasvajate variandid
Sellise operatsiooni jaoks on mitmeid vastunäidustusi. Seda ei tehta üle 80-aastastel patsientidel suure neoplasmi juuresolekul, kuna see on täis suure hulga tüsistuste tekkimist operatsioonijärgsel perioodil.
Ajukasvaja eemaldamise operatsiooni ei tehta, kui see paikneb aju elutähtsates keskustes. Operatsiooni ajal on suur oht lähedalasuvaid struktuure mõjutada, mis võib põhjustada korvamatuid tagajärgi.
Ärge opereerige ja suure ajupiirkonna ulatusliku kahjustusega. Sel juhul püsib suur oht patsiendi hilisemaks sügavaks puudeks. Samal põhjusel ei tehta kirurgilist sekkumist isegi siis, kui kasvaja lokaliseerub spetsialistile kättesaamatus kohas. Sellises olukorras valitakse alternatiivsed ravimeetodid.
Patsiendi ettevalmistamiseks operatsiooniks on teatud reeglid.
- kuu enne sekkumist on vaja loobuda alkoholist ja sigarettidest;
- kui patsient võtab vere hüübimist mõjutavaid ravimeid, on soovitatav nende võtmine ajutiselt katkestada;
- Enne operatsiooni vaadatakse patsient läbi, sealhulgas tehakse üksikasjalik vereanalüüs, EKG ja kitsaste spetsialistide uurimine.
Mida hoolikamalt patsient on ette valmistatud, seda kergemini talub ta kirurgilist sekkumist ja seda kiiremini saabub täielik taastumine pärast kasvaja eemaldamist. Seetõttu ei pöörata operatsioonieelse ettevalmistuse küsimusele vähem tähelepanu kui operatsioonile endale.
Ajukirurgia tüübid
Traditsiooniline kasvaja eemaldamise operatsioon on kraniotoomia. See viiakse läbi üldnarkoosis ja seisneb neoplasmi eemaldamises kolju kunstliku avause kaudu.
Pärast kasvaja eemaldamist viiakse patsient väga lühikeseks ajaks anesteesiast välja. See on vajalik häiritud ajuosa võimaliku düsfunktsiooni kindlakstegemiseks.
Niipea, kui kõik vajalikud manipulatsioonid on tehtud, viiakse luu tagasi algasendisse ja kinnitatakse kruvidega. Et vältida vähirakkude levikut tervetesse kudedesse, tehakse pärast ajukasvaja eemaldamist kiiritusravi. See aitab hävitada pahaloomulisi rakke, mis eemaldamise alla ei kuulunud.
Hoolimata asjaolust, et trepanatsiooni peetakse sellise operatsiooni klassikaliseks viisiks, on tänapäeval kasvaja kirurgilise eemaldamise jaoks palju leebemaid meetodeid.
- laserkirurgia. Selle rakendamisel kasutatakse laserkiirt. Seda tüüpi kirurgilise sekkumise peamised eelised hõlmavad kapillaaride verejooksu täielikku puudumist ja laseri loomulikku steriilsust. See tegur takistab kudede nakatumise võimalust. Lisaks on laseri abil tehtava operatsiooni käigus täielikult välistatud vähirakkude üleminek tervetele, mida ei saa öelda traditsioonilise operatsiooni kohta.
Gamma noa tööpõhimõte
Millist kirurgilise sekkumise meetodit kasvaja eemaldamisel kasutada, otsustab spetsialist pärast patsiendi uurimist ja täielikku läbivaatust. Patsiendile võidakse võimalusel pakkuda valikuks mitut tüüpi operatsiooni, mille järel otsustatakse ühiselt konkreetses olukorras optimaalse ravimeetodi kasuks.
Patsiendi taastusravi
Postoperatiivsete tüsistuste puudumine ei sõltu alati kirurgi kvalifikatsioonist. Nende esinemise määrab peamiselt moodustumise asukoht, kas see mõjutab aju elutähtsaid struktuure, kasvaja suurus ja protsessi ulatus. Mida massiivsem on kirurgiline sekkumine, seda rohkem aega kulub närvikiudude ja veresoonte vahelise ühenduse taastamiseks.
Pärast ajukasvaja eemaldamise operatsiooni võivad tagajärjed olla väga mitmekesised. Võib-olla seede- ja urogenitaalsüsteemi rikkumine, nägemis- ja kuulmiskahjustus, kõnehäired. Enamasti on tegemist mööduvate nähtustega, mis ajutöö paranedes taastuvad.
Patsiendi õige ravi postoperatiivsel perioodil on tema eduka taastumise põhikomponent. Kohe pärast operatsiooni viiakse patsient ööpäevaringsele meditsiinipersonali jälgimisele intensiivravi osakonda. Kui sel perioodil tüsistusi ei esine, siis teisel päeval viiakse patsient edasiseks raviks ja jälgimiseks neurokirurgia osakonda.
Mõnel juhul tehakse kiiritusravi pärast ajukasvaja eemaldamist. See on kõigi vähirakkude täieliku hävitamise lisatagatis.
Sellise patsiendi eest hoolitsemine hõlmab pidevaid sidemeid, tagades, et peanahk on alati kuiv. Vastasel juhul on võimalik õmbluste nakatumine. 10-14 päeva pärast eemaldatakse õmblusklambrid.
Taastusravi pärast kasvaja eemaldamist jaguneb esmaseks ja kaugseks. Esimesel juhul räägime patsiendi sotsialiseerimisest, kaotatud oskuste taastamisest. Sageli õpib patsient uuesti kõndima, kasutama majapidamistarbeid, rääkima. Seda tööd teevad professionaalsed psühholoogid, logopeed, liikumisteraapia juhendajad.
Pikaajaline taastusravi viiakse läbi kogu patsiendi eluea jooksul. Lennukiga lennata ja mäkke ronida ei soovita. Äkilised atmosfäärirõhu muutused võivad aju veresooni kahjustada. Alkoholi tarbimine on rangelt keelatud. See võib esile kutsuda krambihoogude ja ajuturse, mis on surmaga lõppev postoperatiivne komplikatsioon.
Elukvaliteet pärast ajuoperatsiooni
Põhiküsimus, mis patsiente ja nende lähedasi murelikuks teeb, on see, kui kaua võib patsient elada pärast aju eemaldamise operatsiooni ja milline on tema elukvaliteet. Sellist oletust on esmase diagnoosimise etapis raske teha. Kõige sagedamini on soodsam prognoos neile, kellel neoplasm avastati õigeaegselt, arengu I-II etapis. Mida ulatuslikum on protsess, seda väiksem on võimalus. Pärast ajuoperatsioonijärgsete patsientide eluea uuringute läbiviimist leiti, et arsti külastamine esimese 2-3 aasta jooksul (või varem) pärast kasvaja tekkimist tagab paranemise ja eluea enam kui 80% juhtudest. Kui kasvaja avastatakse hiljem, ei ületa sama suhe 20%.
Ajuoperatsiooni kestust ja kvaliteeti mõjutavad kasvaja suurus, protsessi ulatus, neoplasmi ja metastaaside olemus. Ainult omades andmeid kõigi nende küsimuste kohta, saab arst öelda kirurgilise sekkumise võimaliku prognoosi kohta.
Kasvaja eemaldamise operatsiooni maksumus sõltub teostatud meditsiinilise manipuleerimise tüübist, selle mahust ja kliinikust, kus kasvaja välja lõigatakse.
Nii ulatub näiteks Venemaa kliinikutes kraniotoomia hind 2500 dollarist, välismaa haiglas on sama operatsiooni hind mitukümmend tuhat dollarit.
Endoskoopilise meetodi hind, mida tehakse ainult juhtivates Lääne kliinikutes, varieerub vahemikus 1500–20 000 dollarit. Selle või selle sekkumise täielikku maksumust saab öelda ainult arst, kui ta teab täpseid andmeid patoloogia kohta ja määrab vajaliku sekkumise tüübi.
Ajukasvaja eemaldamise operatsioon on sageli ainus viis patsiendi elu päästmiseks. Kuid edasine elukvaliteet ja selle kestus sõltub patsiendist endast. Tähelepanelik suhtumine oma tervisesse, halbade harjumuste tagasilükkamine, kõigi arsti soovituste järgimine võimaldab teil elada täisväärtuslikku elustiili ilma eriliste piiranguteta.
Ajukasvaja eemaldamise operatsioon: peamised tüübid, näidustused, vastunäidustused ja rehabilitatsioonimeetodid
Korralikult tehtud operatsioon ajukasvaja eemaldamiseks on tänapäeval üks tõhusamaid ja usaldusväärsemaid meetodeid selle haiguse raviks.
Sõltuvalt patoloogia tüübist, olemusest ja astmest võib neoplasmi täielikult ja osaliselt eemaldada.
Enne kirurgilise sekkumise kasuks otsustamist on oluline end kurssi viia nii operatsiooniliikide, olemasolevate riskidega kui ka kõige tõhusamate ja tõhusamate rehabilitatsioonimeetoditega.
Näidustused ja vastunäidustused
Aju struktuuri neoplasmi kirurgiliseks eemaldamiseks on mitmeid kliinilisi näidustusi.
- kasvaja on healoomuline ja ei kipu kasvama, kuid samal ajal surub see kokku lähedalasuvaid veresooni, närvilõpmeid ja retseptoreid, mõjutades seeläbi negatiivselt ajustruktuuride funktsioone;
- kasvaja paikneb kirurgiliseks sekkumiseks ligipääsetavas kohas ja operatsiooniga kaasneb palju väiksem risk võrreldes sellest keeldumisega;
- toimub kasvaja moodustumise kiire ja intensiivne kasv. Samal ajal suurenevad oluliselt ka negatiivsed suundumused üleminekul pahaloomulisele staadiumile.
- kasvaja läks pahaloomulisesse staadiumisse ja hakkas mõjutama ümbritsevaid kudesid;
- patsiendi keha on liiga kurnatud, mille põhjuseks võivad olla nii vanusega seotud muutused kui ka patoloogilised protsessid;
- kasvaja lokaliseerimine kättesaamatus kohas;
- ajukasvaja diagnoosimise staadiumis tuvastatud mitme metastaasi olemasolu;
- seisund, mille korral on patsiendi ellujäämise prognoos kasvaja olemasolu korral palju soodsam kui pärast selle eemaldamist operatsiooniga.
Operatsiooni alustades määrab kogenud kirurg kindlaks neoplasmi optimaalse eemaldamise astme ja arvutab välja ka ajule juurdepääsu täpse koha, et mitte kogemata selle funktsionaalsust häirida.
Koolitus
Kirurgilise operatsiooni edukus sõltub suuresti selle õigest ettevalmistusest.
Enne operatsiooni peab patsient lõpetama mittesteroidsete ravimite kasutamise, kui need on varem välja kirjutatud.
Pool kuud enne operatsiooni on vaja täielikult loobuda tubakatoodetest ja alkohoolsetest jookidest – need tuleks unustada ka järgmise kuu poole jooksul pärast manipuleerimist.
Arst määrab sellised protseduurid nagu vereanalüüs, elektrokardiograafia jne. Patsiendile määratakse ka ravimid, millel on võime verd vedeldada.
Kohustuslik ettevalmistav etapp on patsiendi allergiliste reaktsioonide kindlaksmääramine erinevat tüüpi ravimite suhtes.
- biopsia neoplasmi struktuuri üksikasjalikuks uurimiseks;
- ödeemivastase ravi kuuri läbimine;
- intrakraniaalse rõhu vähendamine spetsiaalsete ravimite võtmise või kirurgiliste protseduuride läbiviimisega;
- patsiendi üldise seisundi stabiliseerimine.
Ajukasvaja eemaldamise operatsioonide tüübid
Kaasaegses onkoloogilises praktikas kasutatakse aju struktuuri neoplasmi eemaldamiseks kahte peamist tüüpi sekkumisi - kraniotoomiat ja kiiritusravi. Kõiki neid meetodeid tuleb üksikasjalikult kaaluda.
kolju trepanatsioon
Kraniotoomia, tuntud ka kui kraniotoomia, on traditsiooniline ja kõige laialdasemalt kasutatav meetod kasvajate eemaldamiseks.
Kraniotoomia skeem
Kahjustatud piirkonna eemaldamiseks teeb kirurg kolju sisse spetsiaalse augu, mille suurus on vajalik instrumentidele tõrgeteta ligipääsuks. Samal ajal eemaldatakse ajutiselt ka koljuluu fragment koos periostiga.
Seda tüüpi operatsiooni läbiviimiseks kasutatakse üldanesteesia meetodeid. Kirurgilise sekkumise ajal võetakse patsient aga aeg-ajalt anesteesiast välja – see on vajalik selleks, et arst saaks veenduda, et selle ühe lõigu eemaldamine ei mõjuta aju tööd.
Kraniotoomia läbiviimisel peab kirurg tõhusalt eemaldama kõik patoloogilised kuded, ilma ajustruktuuri tervete osade funktsiooni üldse rikkumata.
Selle protseduuri käigus saab kirurg kasutada mitte ainult traditsioonilist skalpelli, vaid ka mõningaid alternatiivseid tehnoloogiaid – eelkõige laserkiirt, ultraheliaspiraatoreid, krüoseadmeid ja ka uusimaid arvutiga juhitavaid navigatsiooniseadmeid.
Kraniotoomia variatsioon on endoskoopiline trepanatsioon, mille käigus kasutatakse spetsiaalset seadet - endoskoopi, mis tungib läbi miniatuurse augu kolju sisemusse.
Patoloogia kõige täpsemaks eemaldamiseks kasutatakse sellel seadmel mitut erinevat pihustit. Kujutise ülekandmine monitorile võimaldab jälgida kõiki kirurgi tegevusi. Hävitatud patoloogiliste kudede ekstraheerimiseks kasutatakse selliseid tööriistu nagu elektrilised pintsetid, ultraheliaspiraator või mikroskoopiline pump.
Kiiritusravi
Kiiritusravi kasutatakse laialdaselt kui tõhusat alternatiivi kraniotoomiale. Siiski tuleb meeles pidada, et seda tüüpi toiminguid saab kasutada ainult väikeste kasvajate eemaldamiseks - mitte rohkem kui 3,5 sentimeetrit.
Selle operatsiooni käigus kasutatakse instrumente, mis tagavad kõrgeima täpsuse - gamma nuga ja spetsiaalset kiivrit, mida kantakse patsiendi peas. Neoplasmi patoloogilistele rakkudele avaldavad hävitavat mõju koobalti radioaktiivsed kiired.
Sellel meetodil on oma individuaalsed eelised, sealhulgas:
- sissetungi puudumine;
- anesteesia puudub;
- kirurgilisele sekkumisele iseloomulike tüsistuste tekke absoluutne välistamine.
Ajukasvaja eemaldamise operatsiooni hind on üsna kõrge, arvestades nende keerukust ja vastutust, mis langeb arstile.
Riskid
Kuna inimese aju on täiuslik struktuur, on selles tekkivad neoplasmid ja sellele järgnenud kirurgilised sekkumised selle funktsionaalsuses teatud muutustega.
Ebaõnnestunud kirurgiline sekkumine võib põhjustada ebasoodsaid tagajärgi - opereeritava piirkonna loomulike funktsioonide kaotust, patoloogiliste rakkude sattumist teistesse piirkondadesse ja isegi surma.
Oluline on meeles pidada, et operatsiooni soodne tulemus on otseselt seotud kirurgi kvalifikatsiooni ja töökogemusega.
Efektid
Mõnel juhul võivad ajukasvaja eemaldamise operatsiooni tagajärjel tekkida järgmised tagajärjed:
- visuaalsete võimete halvenemine;
- epilepsia esinemine;
- ajutegevuse funktsioonide vähenemine mõnes piirkonnas;
- opereeritud piirkonna nakatumine;
- mälu- ja kõnehäirete esinemine;
- vestibulaarse aparatuuri normaalse funktsionaalsuse rikkumised;
- seede- ja urineerimissüsteemi häired;
- halvatus.
Taastusravi
Pärast ajukasvaja eemaldamise operatsiooni kiireks taastumiseks ja normaalse elu juurde naasmiseks on vaja pädevat rehabilitatsiooni.
Taastusravi periood algab kohe pärast kirurgilist operatsiooni ja võib kesta keskmiselt kaks kuni neli kuud.
Taastusravi periood hõlmab järgmisi valdkondi:
- ravimite võtmine, mille toime on suunatud kasvaja kordumise ärahoidmisele;
- füsioterapeutiliste protseduuride kompleks turse, tugeva valu ja tuimuse kõrvaldamiseks;
- massaažiseansid;
- neuroprotektiivsete ravimite võtmine, mis aitavad taastada kõiki mõtteprotsesse;
- refleksoloogia kursus kõigi refleksifunktsioonide täielikuks taastamiseks;
- klassid professionaalse logopeediga kõigi kõnevõimete taastamiseks;
- ravi sanatooriumi-kuurorti tingimustes.
Kui kaua patsiendid elavad?
Küsimusele, kui kaua elavad patsiendid, kellele tehti ajukasvaja eemaldamiseks operatsioon, on võimatu ühemõtteliselt vastata.
Oodatav eluiga pärast sellist tõsist kirurgilist sekkumist sõltub nii diagnoosimise ajast kui ka rakendatavatest ravi- ja rehabilitatsioonimeetmetest.
Suurt rolli mängib siin muidugi patsiendi positiivne suhtumine ja vastupandamatu elutahe.
Seotud videod
Ajukasvaja eemaldamise operatsioon - protseduuri video.
Vähk ja ajukasvajad video
Aju on usaldusväärselt kaitstud kolju luudega, seega on ligipääs sellele nii ravi- kui ka diagnostilisel eesmärgil väga raske. Kolju avamise kirurgilist protseduuri nimetatakse kraniotoomiaks või kraniotoomiaks. Selle operatsiooni nimi "kraniotoomia" koosneb kahest juurtest ja tähendab, et see on seotud kolju ("kranio") augu ("toomia") moodustumisega.
Kraniotoomia kirurgilise protseduuri ajal avatakse kolju ja osa koljust (luuklapp) eemaldatakse, et arst pääseks luuklapi all olevale ajule. Tavaliselt asendatakse luuklapp pärast protseduuri pisikeste plaatide ja kruvidega.
Kraniotoomia võib olenevalt probleemist olla väike või suur. Seda saab teha erinevate neuroloogiliste haiguste, vigastuste või selliste haiguste nagu ajukasvajate, hematoomide, aneurüsmide, arteriovenoossete väärarengute või koljuluumurrude operatsioonide ajal. Muud kraniotoomia põhjused: võõrkehade väljatõmbamine (kuulid jne), ajuturse, infektsioonid. Sõltuvalt kraniotoomia põhjusest nõuab see operatsioon patsiendi haiglas viibimist mitmest päevast mitme nädalani.
Kraniotoomia on mis tahes luuline ava, mis lõigatakse kolju sisse. Kraniaalseid trepanatsioone on mitut tüüpi, mida nimetatakse kolju konkreetsete piirkondade järgi. Tavaliselt vahetatakse luu klapp. Kui seda ei asendata, nimetatakse protseduuri "kolju fragmentide eemaldamiseks" või resektsiooniks.
Kraniotoomiaid nimetatakse ka erinevalt, sõltuvalt nende suurusest ja keerukusest. Väikest suurust nimetatakse resektsioonitrepanatsiooniks ehk "võtmeauguks", sest luuauk hammustatakse välja tangidega. Mõnikord kasutatakse instrumentide täpseks tungimiseks läbi nende väikeste avade stereotaktilisi pildiraame või endoskoope. Pärast resektsiooni trepanatsiooni jääb luudefekt. Näidustuste olemasolul suletakse operatsioonijärgne luudefekt erinevate plastmaterjalidega.
Kraniotoomia võtmeauke kasutatakse minimaalselt invasiivsete protseduuride jaoks:
Šundi sisestamine vatsakestesse tserebrospinaalvedeliku tühjendamiseks (hüdrotsefaalia)
- süvaaju stimulaatori paigaldamine Parkinsoni tõve raviks;
- intrakraniaalse rõhu monitori (ICP) paigaldamine;
- ebanormaalse koe väikese proovi eemaldamine (biopsia);
- verehüübe väljavool (stereotaktiline hematoom);
- intrakraniaalsete hematoomide eemaldamine;
- intrakraniaalse rõhu alandamiseks;
- koljuluude luumurdude ravis:
- endoskoobi paigaldamiseks väikeste kasvajate või aneurüsmide eemaldamisel.
Kolju suuri ja keerulisi trepanatsioone nimetatakse sageli "koljupõhjaoperatsiooniks" või osteoplastilisteks trepanatsioonideks. Need kraniotoomiad hõlmavad selle koljuosa eemaldamist, mis toetab aju alumist osa, kus asuvad õrnad kraniaalnärvid, arterid ja veenid. Sageli on vajalik koljupõhja rekonstrueerimine ja see võib nõuda täiendavat pea- ja kaelauuringut, kõrva- või plastilist kirurgiat.
Kirurgid kasutavad sageli keerukaid kraniotoomia mustreid. Kolju aluse kraniotoomiat saab kasutada:
Suurte ajukasvajate, aneurüsmide või AVM-ide eemaldamine või ravi;
- aju ravi pärast koljumurdu või traumat (näiteks kuulihaav);
- kasvajate eemaldamine, mis mõjutavad kolju luud.
Millal on kraniotoomia vajalik?
Kraniotoomia kõige levinumad näidustused on:

Hea- ja pahaloomulised ajukasvajad;
- verejooks (hemorraagia) insuldi, trauma või vigastustest (subduraalsed ja epiduraalsed hematoomid) tekkinud verehüübed (hematoomid);
- nõrkus arteri seinas (ajuveresoonte aneurüsm);
- aju katvate kudede kahjustus;
- infektsioonikolded ajus (ajuabstsessid);
- tugev närvi- või näovalu (nt kolmiknärvi neuralgia);
- epilepsia
- võõrkehade eemaldamine peast või ajust.
Kes teostab kraniotoomia protseduuri?
Kraniotoomiat teeb neurokirurg ja mõned arstid on saanud täiendava koolituse koljupõhjaoperatsiooni alal. Neurokirurg saab töötada pea ja kaelaga, kõrvakirurg kõrvaga ning okuloplastikakirurg silmade ja näoga.
Kuidas valmistuda kraniotoomiaks?
Tavaliselt tehakse paar päeva enne operatsiooni patsiendil analüüsid (nt vereanalüüs, EKG, rindkere röntgen). Arstikabinetis allkirjastab ta nõusolekudokumendid ja annab kirurgile täieliku teabe oma haigusloo kohta (allergiad, ravimid, reaktsioonid anesteesiale, varasemad operatsioonid). Patsient peab 1 nädal enne operatsiooni lõpetama kõik mittesteroidsed põletikuvastased ravimid (Naproxen, Advil, Ibuprofen jt) ja verevedeldajad (Coumadin, Aspirin jt). Samuti on vaja loobuda igasugusest tubaka ja alkoholi suitsetamisest 2 nädalat enne ja 2 nädalat pärast operatsiooni, sest kõik need tegevused võivad põhjustada tõsiseid terviseprobleeme, sealhulgas verejooksu.
Kuidas kraniotoomiat tehakse?
Kraniotoomia ajal on 6 põhietappi. Olenevalt ravitavast probleemist ja keerukusest võib protseduur kesta 3 kuni 5 tundi või rohkem.
1. etapp – patsiendi ettevalmistamine. Pärast operatsioonile eelneva öö südaööd ei ole lubatud süüa ega juua. Kraniotoomiaga patsiendid võetakse haiglasse hommikul. Üldanesteesiat manustatakse intravenoosselt, kui patsient lamab operatsioonilaual. Inimene jääb magama ja tema pea on 3-nõelaga kolju fikseerimisseadmes, mis kinnitatakse lauale ja hoiab protseduuri ajal pead püsti. Nimme (seljaaju) dreeni sisestamine alaselga aitab tühjendada tserebrospinaalvedelikku (CSF), mis võimaldab ajul operatsiooni ajal lõõgastuda. Patsiendile võib anda aju lõdvestavat ravimit Manit.
2. etapp - naha sisselõige. Pärast peanaha määrimist antiseptikuga tehakse naha sisselõige – tavaliselt juuksepiiri taha. Kirurg püüab pärast operatsiooni tagada hea kosmeetilise tulemuse. Mõnikord võib juukseid õrnalt raseerida.
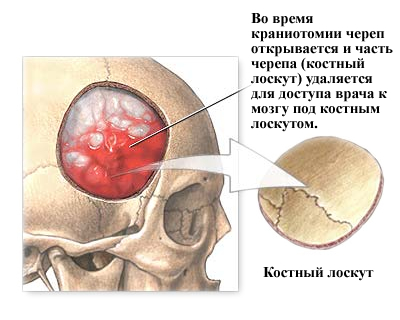
3. samm - kraniotoomia läbiviimine, kolju avamine. Nahk ja lihased tõusevad luuni. Järgmisena puurib kirurg puuriga kolju sisse ühe või mitu väikest purust. Sisestades spetsiaalse sae läbi rümba aukude, lõikab kirurg luuklapi kontuuri. Lõigatud luutükk tõstetakse üles ja töödeldakse aju kaitsva kattega, mida nimetatakse "dura mater'iks". Luuklapit hoitakse kindlalt kuni selle asendamiseni protseduuri lõpus.
4. samm – aju avamine. Pärast kõvakesta avamist kirurgiliste kääridega voldib kirurg selle aju paljastamiseks tagasi. Ajule asetatud tõmburid tuleb parandada või eemaldada. Neurokirurgid kasutavad õrnade närvide ja veresoonte nägemiseks spetsiaalseid suurendusklaase (luupe või operatsioonimikroskoopi).
5. samm lahendab probleemi. Kuna aju on tihedalt suletud luulise kolju sees, ei saa kudesid kergesti küljele liigutada ning neile on raske ligi pääseda ja kõiki probleeme kõrvaldada. Neurokirurgid kasutavad sügaval ajus töötamiseks mitmesuguseid väga väikeseid instrumente. Nende hulka kuuluvad pika varrega käärid, dissektorid, puurimisseadmed, laserid, ultraheliaspiraatorid (kasvajate purustamiseks ja prahi imemiseks), juhtimissüsteemide arvutikujutised. Mõnel juhul kasutatakse jälgimist spetsiifiliste kraniaalnärvide stimuleerimiseks, samal ajal kui vastust ajus kontrollitakse. Seda tehakse selleks, et närvide talitlus säiliks ja et need hiljem operatsiooni käigus ei kahjustaks.

6. samm – kraniotoomia sulgemine. Tõmburite eemaldamise või parandamise probleemiga eemaldatakse ajust ka kõvakesta, mis suletakse õmblustega. Luuklapp asetatakse tagasi algasendisse ja kinnitatakse titaanplaatide ja kruvidega kolju külge. Püsivalt jäetakse kolju toetama plaadid ja kruvid, mida on mõnikord naha all tunda. Mõnel juhul võib vere või kirurgilise vedeliku eemaldamiseks mitmeks päevaks naha alla asetada drenaažitorud. Lihased ja nahk õmmeldakse kokku tagasi.
Kogu protseduur kestab 180-240 minutit.
Mis saab pärast operatsiooni?
Pärast operatsiooni paigutatakse patsient taastusruumi, kus jälgitakse kõiki tema elutähtsaid näitajaid kohe, kui ta narkoosist ärkab. Hingamistoru (ventilaator) jäetakse tavaliselt paigale, kuni patsient on anesteesiast täielikult taastunud. Edasi viiakse ta hoolikaks jälgimiseks ja jälgimiseks üle neuroloogia ja intensiivravi osakonda. Tal palutakse sageli liigutada käsi, sõrmi ja varbaid ning jalgu.
Haiglas viibimise kestus on 2-3 päevast 2 nädalani – olenevalt operatsiooni keerukusest ja võimalike tüsistuste kujunemisest. Kui patsient haiglast välja antakse, antakse talle rida juhiseid. Õmblused või klambrid eemaldatakse 7-10 päeva pärast operatsiooni arsti kabinetis.
Taastumine pärast kraniotoomiat
Kraniotoomia on suhteliselt pika taastumisperioodiga kompleksne kirurgiline sekkumine. Siin on mõned näpunäited, mis võivad patsiendi seisundit pärast kraniotoomiat leevendada:
- Ebamugavustunne. Pärast operatsiooni ravitakse peavalu narkootiliste ravimitega. Kuna narkootikumid on sõltuvust tekitavad, kasutatakse neid piiratud aja jooksul (mitte rohkem kui 2-4 nädalat). Nende regulaarne kasutamine võib põhjustada ka kõhukinnisust, seega tuleb neid tarbides juua palju vett ja süüa kiudainerikkaid toite. Lahtistid (nt Dulcolax, Senocott, Senadexin, Milk of Magnesia) saab osta ilma retseptita. Seejärel leevendatakse valu atsetaminofeeni (nt tülenooli) ja mittesteroidsete põletikuvastaste ravimitega (nt Aspiriin, Ibuprofeen, Advil, Motrin, Nuprin, Naproxen, Aliv).
Krambihoogude vältimiseks võib ajutiselt välja kirjutada krambivastase ravimi. Kõigile ühised krambivastased ravimid: Dilantiin (fenütoiin), Tegretol (karbamasepiin) ja Neurontiin (gabapentiin). Mõnel patsiendil tekivad nendest krambivastastest ainetest põhjustatud kõrvaltoimed (nt unisus, tasakaaluhäired, lööve). Sellistel juhtudel võetakse ravimi taseme jälgimiseks ja kõrvaltoimete juhtimiseks vereproovid.
- Piirangud. Pärast kraniotoomiat ei tohiks te pikema aja jooksul autot juhtida enne, kui kirurg teile seda ütleb. Samuti ärge tõstke suuri koormaid (nt 2-liitrist veepudelit), sealhulgas lapsi.
Esimestel nädalatel pärast operatsiooni ei ole lubatud raske töö maja ümber ja kontoris. See hõlmab: aiatööd, niitmist, tolmuimejat, triikimist ning nõudepesumasina, pesumasina või kuivati peale-/väljalaadimist.
Mitte mingil juhul ei tohi alkohoolseid jooke tarbida.
- Tegevus. Järk-järgult peate naasta oma tavapäraste tegevuste juurde. Väsimus on tavaline.
Varajane treeningprogramm – võib olla soovitatav kaela ja selja õrnalt venitamine. Soovitatavad on jalutuskäigud. Peate alustama lühikeste jalutuskäikudega ja järk-järgult suurendama vahemaad. Ärge tegelege muude harjutustega ilma oma kirurgi loata.
- Suplemine. Patsient võib šampooniga duši all käia 3-4 päeva pärast operatsiooni. Patsiendi väljakirjutamisel paigale jäänud õmblused või klambrid tuleb eemaldada 7–14 päeva pärast operatsiooni. Patsient peaks küsima oma kirurgilt või helistama kontorisse, millal seda saab teha.
- Taastumine. Taastumisaeg varieerub 1 kuni 4 nädalat – olenevalt ravitavast põhihaigusest ja üldisest tervislikust seisundist. Täielik taastumine võib kesta kuni 8 nädalat. Kõndimine on hea viis oma aktiivsuse tõstmiseks. Peate alustama lühikeste, sagedaste jalutuskäikudega majas ja järk-järgult proovima väljas käia. Oluline on mitte üle pingutada, eriti kui inimene jätkab ravi kiiritus- või keemiaraviga. Kirurg saab oma patsiendile öelda, millal ta saab järk-järgult tööle naasta.
Kraniotoomia (kraniotoomia) riskid ja tüsistused
Iga kirurgiline sekkumine ei ole riskivaba. Mis tahes operatsiooniga kaasnevad tavalised tüsistused: verejooks, infektsioon, verehüübed, anesteesiareaktsioonid. Kraniotoomiaga võivad kaasneda spetsiifilised tüsistused: krambid; ajuturse, mis võib nõuda teist kraniotoomiat; närvikahjustus, mis võib põhjustada lihaste halvatust või nõrkust lekked, mis võivad vajada parandamist; vaimsete funktsioonide kaotus; pöördumatu ajukahjustus koos kaasnevate puuetega jne.
Kraniotoomia (kraniotoomia) prognoos
Kraniotoomia tulemused sõltuvad ravitavast haigusseisundist..
Enamiku kraniotoomiate puhul tuleb ärkvel olev patsient operatsiooni lõpus ekstubeerida.
Mõnes kliinikus saadetakse kõik patsiendid pärast kasvajate kraniotoomiat spetsiaalsesse intensiivravi osakonda.
Patsiendid lamavad tavaliselt laua peaotsaga 15-30° võrra kõrgemal.
Adekvaatne valuravi on väga oluline, kuna märkimisväärne hulk patsiente kogeb pärast kraniotoomiat mõõdukat kuni tugevat valu isegi siis, kui operatsioon on õigesti tehtud.
Morfiin on mugav ja ohutu valuvaigisti, mida saab kasutada nii suu kaudu kui ka patsiendi kontrolli all olevaks valuvaigistiks.
Operatsioonijärgset iiveldust ja oksendamist, mis on levinud neurokirurgiliste operatsioonide puhul, tuleks ennetada või nendega toime tulla.
Enamik verejookse tekib tavaliselt esimestel tundidel pärast operatsiooni. Teadvuse depressioon või suutmatus naasta preoperatiivsesse neuroloogilisesse seisundisse on näidustus kiireloomuliseks CT-ks, mis tavaliselt nõuab üldanesteesiat.
Postoperatiivses osakonnas on võimalik uute neuroloogiliste häirete ilmnemine. Osa neist ennustab kirurg koos vastavate juhistega personalile. Vastasel juhul nõuab ootamatu neuroloogilise seisundi muutus kiiret tegutsemist.
Krambihoogude aktiivsus tuleb kiiresti ära tunda ja peatada. Selle äratundmine varases operatsioonijärgses perioodis võib olla üsna keeruline, seetõttu on vajalik kõrge erksus.
Operatsioonijärgsel perioodil võib olla vajalik mehaaniline ventilatsioon patsientidel, kellel on varasemad tõsised neuroloogilised häired, eriti kui on vähenenud hingamisteede või hingamisrefleksid või kellel on märkimisväärne ajuturse.
Operatsioonijärgsel perioodil mehaanilist ventilatsiooni saavatel patsientidel võib olla näidustatud ICP jälgimine.
Deksametasooni annust operatsioonijärgsel perioodil vähendatakse tavaliselt mõne päeva jooksul pärast operatsiooni.
Operatsioonijärgsel perioodil mõned kasvajad või nende lokaliseerimine põhjustavad teatud probleeme:
Otsmikusagarate pikaajaline kokkusurumine haistmissulcus meningioomide eemaldamise ajal võib põhjustada operatsioonijärgset turset. Pärast operatsiooni on vaja jätkata sedatsiooni ja ventilatsiooni, kuigi pole piisavalt tõendeid selle kohta, et see mõjutab tüsistuse tekkimist või tulemust.
Pärast oimusagarate resektsiooni võivad patsiendid olla mitu päeva unises seisundis.
Kasvaja põhjustatud tursega glioomid reageerivad mõnel juhul resektsioonile, tekitades varases operatsioonijärgses perioodis massilise ja surmaga lõppeva ajuturse. Tavaliselt on sellistel juhtudel vaja sedatsiooni ja ventilatsiooni.
Patsientidel, kellel on operatsioonijärgsel perioodil tagumise koljuõõnde kasvajad, võivad tekkida olulised puiestee sümptomid, ülemiste hingamisteede kaitsvate reflekside vähenemine, nii et nad ei suuda pärast operatsiooni iseseisvalt hingamisteede kaitset pakkuda.
Kraniotoomia: võimalikud tagajärjed pärast operatsiooni
Kui tehakse kraniotoomia, võivad tagajärjed pärast operatsiooni olla märkimisväärsed ja pikaajalised. Aju operatsioon ise on juba keeruline neurokirurgiline protsess, mis on seotud veresoonte ja närvikudede ühendamisega; ja samal ajal jätab kirurgiline sekkumine ise märgatavaid jälgi, mis nõuavad taastumisperioodi.

Kraniotoomia: tagajärjed pärast operatsiooni on väga oluline probleem, mis võib mõjutada paljusid siseorganeid, aga ka meelte tööd. Tüsistuste raskusaste sõltub eelkõige sekkumist vajanud patoloogiast. Loomulikult on postoperatiivne periood kasvaja likvideerimisel ja traumaatilise ajukahjustuse likvideerimisel väga erinev, kuid levinud on ka operatsioonijärgsed probleemid.
Kolju trepanatsiooni olemus
Kraniotoomia on operatsioon peas. mis seisneb kolju avamises piiratud alal, et kõrvaldada patoloogia või taastada kahjustatud kuded ja veresooned. Selliseid operatsioone tehakse hematoomide, ajukasvajate, kraniotserebraalsete vigastuste ja koljuluumurdude, liigse koljusisese rõhuga hemorraagiate kõrvaldamiseks.

Trepanatsioon viiakse läbi kahel peamisel viisil - resektsioon ja osteoplastiline kirurgia. Resektsioonimeetodiga moodustatakse tangidega välja hammustades koljuluusse vajaliku suurusega auk, mis kõige sagedamini tehakse erakorralise kirurgilise sekkumise käigus. Pärast sellist kokkupuudet jääb luu defekt, mis vajadusel kaetakse tehisplaatidega - plastist või metallist.
Osteoplastiline meetod hõlmab kudede ja luude klappide väljalõikamist ning pärast operatsiooni lõppu nende tagasiviimist oma kohale koos õmblusega periosti külge kinnitamisega. Lõikamine toimub traatsaega või pneumoturbiiniga; sel juhul saetakse luu 45 kraadise nurga all, nii et kolju taastamisel ei vajuks luu klapp sissepoole.
Varajane operatsioonijärgne periood
Hematoomi välistamiseks viiakse klappide alla kummist torud, mille otsad jäävad kaitsva sideme alla. Veri voolab torude kaudu välja, leotades sideme. Sideme märkimisväärse niisutamise korral see ei muutu ja uus side keritakse lisaks ülevalt. Kui operatsiooni lõpus ei ole ajukelme täielikult suletud, võib lekkivasse veremassi ilmuda tserebrospinaalvedeliku jälgi.
Väljalasketorud eemaldatakse tavaliselt üks päev pärast operatsiooni lõppu. Tserebrospinaalvedeliku lekkimise vältimiseks ja nakatumisohu välistamiseks piirkondade kaudu, kuhu lõpetajad paigutati, asetatakse ja seotakse esialgsed või täiendavad õmblused.
Esimesel päeval pärast operatsiooni on vaja kontrollida sideme seisukorda trepanatsioonipiirkonnas. Sidemete märkimisväärne turse opereeritava piirkonna kohal on tingitud operatsioonijärgsest hematoomist, mis võib põhjustada lauba ja silmalaugude pehmete kudede turse kiiret suurenemist, verejooksu silmakoobastes. Väga ohtlik tagajärg, mis avaldub varajases staadiumis pärast kraniotoomiat, võib olla sekundaarne liquorröa, mis võib provotseerida kolju sisu nakatumist, põhjustades meningiiti ja entsefaliiti. Sellega seoses on äärmiselt oluline õigeaegselt tuvastada selge vedeliku olemasolu sidet immutavas veremassis ja võtta kiireloomulisi meetmeid.
Tüsistused pärast kraniotoomiat
Kraniotoomia muutub mõnikord ainsaks võimaluseks inimese elu päästa, kuid vajadusest lähtudes jätab see raske vigastuse, mis võib põhjustada väga ohtlikke tagajärgi. Nende võimalike tüsistuste hulka kuuluvad: verejooks, infektsioon, turse, ajukoe häired, mis võivad põhjustada mälu-, kõne- ja nägemishäireid; tasakaaluhäired, krambid, nõrkus ja halvatus, soole- ja urineerimishäired. Operatsioon tehakse üldnarkoosis, mis omakorda võib põhjustada reaktsiooni anesteetikumile: pearinglus, hingamispuudulikkus, madal vererõhk, südame-veresoonkonna probleemid.
Nakkuslik komplikatsioon

Pärast koljuoperatsiooni suureneb mitmete infektsioonide tekkimise tõenäosus märkimisväärselt ja ajukudede enda nakatumine toimub palju harvemini, mis on seotud kirurgilise ravi kohas sobiva steriliseerimisega.
Suuremal määral ohustab nakkusoht kopse, soolestikku ja põit, mille funktsioone reguleerivad ajupiirkonnad. See asjaolu on paljuski seotud inimese liikumisvõime ja elustiili muutustega pärast operatsiooni. Selliste tüsistuste ennetamine on harjutusravi, toitumine, uni. Infektsioone ravitakse ravimitega - sobivate antibiootikumide määramine.
Trombid ja verehüübed
Patoloogiad ajus ja liikumatus pärast operatsiooni võivad põhjustada selliseid tüsistusi nagu verehüüvete ilmnemine, mis põhjustab verehüüvete tekkimist jalgade veenides. Katkised verehüübed on võimelised rändama läbi veenide ja jõudma kopsudesse, mis viib kopsuemboolia tekkeni. See haigus põhjustab väga tõsiseid tagajärgi, isegi surma. Patoloogia ennetamiseks on vaja kasutusele võtta võimlemisharjutused ja kiiresti naasta tavapärase eluviisi juurde. Arsti soovitusel tehakse jalakompressid ja määratakse verevedeldajaid.
Neuroloogilised häired

Ajutine neuroloogiline häire tekib siis, kui pärast kraniotoomiat ja operatsiooni ilmneb külgnevate ajukudede turse. Sellised anomaaliad põhjustavad erinevaid neuroloogilisi sümptomeid, kuid teatud aja möödudes kaovad need iseenesest. Kuid kudede paranemise kiirendamiseks ja turse leevendamiseks on ette nähtud steroidsed ravimid - dekadron ja pridnisoon.
Tõsise koekahjustuse korral trepanatsiooni ajal võib täheldada pikaajalisi neuroloogilisi patoloogiaid. Selliseid rikkumisi väljendavad erinevad märgid, sõltuvalt kahjustatud piirkondade lokaliseerimisest. Neid tüsistusi saab ennetada ainult kirurg operatsiooni ajal, minimeerides vigastuste võimaluse.
Verejooks
Verejooks trepanatsiooni piirkonnas on üsna tavaline nähtus, mis tuleneb veresoonte kahjustusest.
Kõige sagedamini toimub aktiivne vere imbumine esimesel päeval pärast operatsiooni ja see kõrvaldatakse drenaažiga, mis välistab veremassi kogunemise.
Erandjuhtudel, raske verejooksuga, tehakse teine operatsioon.
Kraniotoomia võib põhjustada kramplikke nähtusi, kui veri siseneb ajukoesse. Selle ohtliku nähtuse välistamiseks manustatakse patsiendile enne operatsiooni antikonvulsante.
Trepanatsiooni sagedased tagajärjed
Selline keeruline operatsioon nagu kraniotoomia kulgeb harva komplikatsioonide ja teatud tagajärgedeta.
Tagajärgede raskusaste sõltub operatsiooni põhjusest, patsiendi vanusest ja tema üldisest tervislikust seisundist.
Kõige sagedamini ilmnevad järgmised tagajärjed: kuulmise või nägemise halvenemine, kolju väljalõigatud ala deformatsioon, sagedased peavalud. Tagajärgede ravimiseks viiakse läbi pikaajaline taastav ravimteraapia. Kolju defekti kõrvaldamise operatsioon on äärmiselt haruldane ja alles noores eas.
Operatsioonijärgne taastusravi
Pärast kraniotoomiat tuleb järgida mitmeid rehabilitatsiooninõudeid: kahjustatud piirkonna hügieen, kuid ilma seda pikka aega niisutamata; pea füüsilise stressi välistamine (eriti pea kallutamine); terapeutiliste harjutuste tegemine seisvate protsesside välistamiseks; ravimite ja taimsete ravimite väljakirjutamine.
On vaja võtta verevedeldajaid ja kontrollida kolesterooli taset. Taimsed preparaadid, mis põhinevad mordovnikul, lõhnaval ja värvival peenral, öövihmel, on tunnistatud tõhusaks vahendiks.
Kraniotoomia: vajadusel läbiviimine, taastusravi
Kraniotoomiat peetakse õigustatult üheks kõige keerulisemaks kirurgiliseks sekkumiseks. Operatsioon on tuntud juba iidsetest aegadest, kui sel viisil püüti ravida vigastusi, kasvajaid ja verejookse. Muidugi ei võimaldanud iidne meditsiin vältida mitmesuguseid tüsistusi, nii et selliste manipulatsioonidega kaasnes kõrge suremus. Nüüd viivad trepanatsiooni neurokirurgilistes haiglates läbi kõrgelt kvalifitseeritud kirurgid ja see on mõeldud ennekõike patsiendi elu päästmiseks.
Kraniotoomia seisneb luudesse augu moodustamises, mille kaudu pääseb arst ligi ajju ja selle membraanidele, veresoontele ja patoloogilistele moodustistele. Samuti võimaldab see kiiresti vähendada kasvavat intrakraniaalset rõhku, vältides seeläbi patsiendi surma.
Kolju avamise operatsiooni saab teha plaanipäraselt, näiteks kasvajate korral ning kiireloomuliselt, vastavalt elulistele näidustustele, vigastuste ja hemorraagiate korral. Kõigil juhtudel on ebasoodsate tagajärgede oht suur, kuna rikutakse luude terviklikkust ning operatsiooni ajal on võimalik närvistruktuuride ja veresoonte kahjustamine. Lisaks on trepanatsiooni põhjus alati väga tõsine.
Operatsioonil on ranged näidustused ja selle takistused on sageli suhtelised, kuna patsiendi elu päästmiseks võib kirurg kaasuva haiguse tähelepanuta jätta. Kraniotoomiat ei teostata terminaalsetes tingimustes, tugeva šoki, septiliste protsesside korral ja muudel juhtudel parandab see patsiendi seisundit isegi siseorganite tõsiste rikkumiste korral.
Näidustused kraniotoomiaks
Kraniotoomia näidustused kitsenevad järk-järgult uute, leebemate ravimeetodite ilmnemise tõttu, kuid siiski on see paljudel juhtudel ainus viis patoloogilise protsessi kiireks kõrvaldamiseks ja patsiendi elu päästmiseks.
dekompressiivne trepanatsioon viiakse läbi ilma aju sekkumiseta
Dekompressiivse trepanatsiooni (resektsiooni) põhjus muutuda haigusteks, mis põhjustavad koljusisese rõhu kiiret ja ähvardavat tõusu, samuti põhjustavad aju nihkumist selle normaalse asendi suhtes, mis on täis selle struktuuride kahjustusi ja suure surmariskiga:
- Intrakraniaalsed hemorraagiad;
- Vigastused (närvikoe muljumine, verevalumid koos hematoomidega jne);
- aju abstsessid;
- Suured mittetoimivad kasvajad.
Trepanatsioon sellistele patsientidele on palliatiivne protseduur. mitte haigust kõrvaldades, vaid kõige ohtlikumat tüsistust (dislokatsiooni) kõrvaldades.

osteoplastiline trepanatsioon ajukirurgia jaoks
Kolju sees paikneva hematoomi eemaldamiseks saab kasutada nii resektsioonitrepanatsiooni rõhu vähendamiseks ja aju nihkumise vältimiseks haiguse ägedal perioodil kui ka osteoplastilist, kui arst seab ülesandeks hemorraagia fookuse eemaldamise ja terviklikkuse taastamise. pea kudedest.
Ettevalmistus operatsiooniks
Kui on vaja tungida koljuõõnde, on oluline koht patsiendi heal ettevalmistusel operatsiooniks. Piisava aja olemasolul määrab arst tervikliku läbivaatuse, mis hõlmab mitte ainult laboratoorseid analüüse, CT-d ja MRI-d, vaid ka kitsaste spetsialistide konsultatsioone ja siseorganite uurimist. Vajalik on terapeudi läbivaatus, mis otsustab sekkumise ohutuse patsiendi jaoks.
Siiski juhtub, et kolju avamine toimub kiiresti ja siis on kirurgil väga vähe aega ja patsient läbib minimaalselt vajalikud uuringud, sealhulgas üldised ja biokeemilised vereanalüüsid, koagulogramm, MRI ja / või CT. määrata aju seisund ja patoloogilise protsessi lokaliseerimine. Erakorralise trepanatsiooni korral kaalub elupäästmiskasu üles tõenäolised riskid kaasuvate haiguste esinemisel ja kirurg otsustab opereerida.
Plaanilise operatsiooni ajal on eelõhtul pärast kella kuut õhtul söömine ja joomine keelatud, patsient vestleb veel kord kirurgi ja anestesioloogiga, käib duši all. Soovitav on puhata ja rahuneda ning tugeva erutusega võib välja kirjutada rahusteid.
Enne sekkumist raseeritakse hoolikalt peas olevad karvad, töödeldakse operatsioonivälja antiseptiliste lahustega, pea fikseeritakse soovitud asendisse. Anestesioloog viib patsiendi anesteesiasse ja kirurg jätkab manipulatsioonidega.
Koljuõõne avamist saab läbi viia erineval viisil, seetõttu eristatakse järgmist tüüpi trepanatsiooni:
Olenemata kavandatud operatsiooni tüübist tuleb patsient panna üldnarkoosis (tavaliselt dilämmastikoksiidiga). Mõnel juhul viiakse trepanatsioon läbi kohaliku tuimestuse all novokaiini lahusega. Kopsude kunstliku ventilatsiooni võimaluseks võetakse kasutusele lihasrelaksandid. Operatsioonipiirkond raseeritakse hoolikalt ja töödeldakse antiseptiliste lahustega.
Osteoplastiline trepanatsioon
Osteoplastilise trepanatsiooni eesmärk on mitte ainult kolju avamine, vaid ka sisemusse tungimine erinevateks manipulatsioonideks (hematoomide ja muljumiskollete eemaldamine pärast vigastust, kasvaja) ning selle lõpptulemuseks peaks olema koe, sealhulgas luu terviklikkuse taastamine. Osteoplastilise trepanatsiooni korral naaseb luufragment oma kohale, seega moodustunud defekt kõrvaldatakse ning teist operatsiooni pole enam vaja.
Seda tüüpi operatsiooni puhul tehakse trepanatsiooniauk seal, kus tee kahjustatud ajupiirkonda on kõige lühem. Esimene etapp on pea pehmete kudede sisselõige hobuseraua kujul. Oluline on, et selle klapi põhi oleks põhjas, kuna nahka ja aluskudet varustavad veresooned kulgevad radiaalselt alt üles ning normaalse verevoolu ja paranemise tagamiseks ei tohi kahjustada nende terviklikkust. Klapi aluse laius on umbes 6-7 cm.
Pärast seda, kui aponeuroosiga luu- ja lihaskonna klapp on luupinnast eraldatud, keeratakse see alla, kinnitatakse soolalahuses või vesinikperoksiidis niisutatud salvrätikutele ja kirurg jätkab järgmisse etappi - luu-periosteaalse klapi moodustumisega.

osteoplastilise trepanatsiooni etapid Wagner-Wolfi järgi
Luuümbris tükeldatakse ja kooritakse vastavalt lõikuri läbimõõdule, millega kirurg teeb mitu auku. Aukude vahel säilinud luuosad lõigatakse Gigli sae abil välja, kuid üks "hüppaja" jääb terveks ning selles kohas luu murdub. Luuklapp ühendatakse luumurru piirkonnas luuümbrise abil koljuga.
Selleks, et koljuluu fragment pärast esialgsesse kohta asetamist sissepoole ei kukuks, tehakse lõige 45 ° nurga all. Luuklapi välispinna pindala osutub suuremaks kui sisemine ja pärast selle fragmendi oma kohale tagastamist on see sellesse kindlalt kinnitatud.
Pärast kõvakesta jõudmist lõikab kirurg selle lahti ja siseneb koljuõõnde, kus saab teha kõik vajalikud manipulatsioonid. Pärast kavandatud eesmärgi saavutamist õmmeldakse kuded vastupidises järjekorras. Dura mater õmmeldakse imenduvate niitidega, luu klapp asetatakse tagasi oma kohale ja fikseeritakse traadi või jämedate niitidega, luu-lihaskonna piirkond õmmeldakse ketgutiga. Haavas on võimalik väljavoolu väljavooluks jätta drenaaž. Õmblused eemaldatakse esimese nädala lõpuks pärast operatsiooni.
Video: osteoplastiline trepanatsioon
Resektsiooni trepanatsioon
Resektsiooni trepanatsioon viiakse läbi intrakraniaalse rõhu vähendamiseks, seetõttu nimetatakse seda muidu dekompressiivseks. Sel juhul on vaja luua koljus püsiv auk ja luu fragment eemaldatakse täielikult.
Resektsioontrepanatsioon viiakse läbi koljusiseste kasvajate puhul, mida ei saa enam eemaldada, kusjuures hematoomide tõttu suureneb kiiresti ajuturse koos närvistruktuuride nihkumise ohuga. Selle läbiviimise koht on tavaliselt ajaline piirkond. Selles tsoonis asub koljuluu võimsa ajalise lihase all, nii et trepanatsiooniaken kaetakse sellega ja aju on usaldusväärselt kaitstud võimalike kahjustuste eest. Lisaks annab temporaalne dekompressiivne trepanatsioon võrreldes teiste võimalike trepanatsioonipiirkondadega parema kosmeetilise tulemuse.
resektsioon (dekompressiivne) trepanatsioon vastavalt Cushingile
Operatsiooni alguses lõikab arst lineaarselt või hobuseraua kujul välja luu- ja lihaskonna klapi, pöörab selle väljapoole, lahkab piki kiude oimuslihase ja lõikab luuümbrise. Seejärel tehakse luusse lõikuriga auk, mida laiendatakse spetsiaalsete Lueri luulõikurite abil. Nii saadakse ümar trepanatsiooniauk, mille läbimõõt varieerub vahemikus 5-6 kuni 10 cm.
Pärast luufragmendi eemaldamist uurib kirurg kõvakestat, mis raske intrakraniaalse hüpertensiooni korral võib olla pinges ja oluliselt paisuda. Sel juhul on ohtlik seda kohe lahti lõigata, kuna aju võib kiiresti nihkuda trepanatsiooniakna poole, mis põhjustab tüve kahjustusi ja kiilumist foramen magnumi. Täiendavaks dekompressiooniks eemaldatakse lumbaalpunktsiooniga väikesed osad tserebrospinaalvedelikust, mille järel kõvakesta tükeldatakse.
Operatsioon lõpetatakse kudede, välja arvatud kõvakesta, järjestikuse õmblemisega. Kohal olev luupiirkond, nagu osteoplastilise kirurgia puhul, ei sobi, kuid hiljem saab vajadusel selle defekti sünteetiliste materjalide abil kõrvaldada.
Operatsioonijärgne periood ja taastumine
Pärast sekkumist viiakse patsient intensiivravi osakonda või operatsioonijärgsesse osakonda, kus arstid jälgivad hoolikalt elutähtsate organite tööd. Teisel päeval, kui operatsioonijärgne periood on edukas, viiakse patsient neurokirurgia osakonda ja viibib seal kuni kaks nädalat.

Resektsiooni trepanatsiooni ajal on väga oluline kontrollida tühjendamist drenaaži kaudu, samuti auku. Sideme pundumine, näo kudede turse, verevalumid silmade ümber võivad viidata ajuturse suurenemisele ja operatsioonijärgse hematoomi ilmnemisele.
Trepanatsiooniga kaasneb suur risk mitmesuguste tüsistuste tekkeks, sealhulgas haavas esinevad nakkus- ja põletikulised protsessid, meningiit ja entsefaliit, sekundaarsed hematoomid ebapiisava hemostaasiga, õmbluse rike jne.
Kraniotoomia tagajärjeks võivad olla mitmesugused neuroloogilised häired ajukelme, veresoonkonna ja ajukoe kahjustuse korral: motoorse ja sensoorse sfääri häired, intelligentsus, konvulsiivne sündroom. Varase operatsioonijärgse perioodi väga ohtlik tüsistus on tserebrospinaalvedeliku väljavool haavast, mis on täis meningoentsefaliidi tekkega nakatumist.
Trepanatsiooni pikaajaline tulemus on kolju deformatsioon pärast luupiirkonna resektsiooni, keloidse armi moodustumine regeneratsiooniprotsesse rikkudes. Need protsessid nõuavad kirurgilist korrigeerimist. Ajukoe kaitsmiseks ja kosmeetilistel eesmärkidel suletakse auk pärast resektsiooni trepanatsiooni sünteetiliste plaatidega.
Mõned patsiendid pärast kraniotoomiat kaebavad sagedaste peavalude, pearingluse, mälu ja jõudluse vähenemise, väsimuse ja psühho-emotsionaalse ebamugavuse üle. Võimalik valu operatsioonijärgse armi piirkonnas. Paljud operatsioonijärgsed sümptomid ei ole seotud sekkumise endaga, vaid ajupatoloogiaga, mis oli trepanatsiooni algpõhjus (hematoom, muljumine jne).

Taastumine pärast kraniotoomiat hõlmab nii medikamentoosset ravi kui ka neuroloogiliste häirete kõrvaldamist. patsiendi sotsiaalne ja tööalane kohanemine. Enne õmbluste eemaldamist on vajalik haavahooldus, sealhulgas igapäevane jälgimine ja sidemete vahetamine. Juukseid võib pesta mitte varem kui kaks nädalat pärast operatsiooni.
Tugeva valu korral on näidustatud valuvaigistid, krampide korral võib arst välja kirjutada ka rahusteid tugeva ärevuse või erutuse korral. Konservatiivne ravi pärast operatsiooni määratakse patoloogia olemuse järgi, mis tõi patsiendi operatsioonilauale.
Aju erinevate osade kahjustuse korral võib patsient õppida kõndima, kõnet, mälu taastama ja muid kahjustatud funktsioone. Ilmub täielik psühho-emotsionaalne rahu, parem on keelduda füüsilisest pingutusest. Taastusravi etapis on oluline roll patsiendi lähedastel, kes saavad juba kodus aidata igapäevaelus (näiteks duši all käimine või toiduvalmistamine) mõningate ebameeldivustega toime tulla.
Enamik patsiente ja nende lähedasi tunneb muret, kas pärast operatsiooni tekib puue. Ühest vastust pole. Trepanatsioon iseenesest ei ole veel puuderühma määramise põhjus ja kõik sõltub neuroloogiliste häirete ja puude astmest. Kui operatsioon õnnestus, tüsistusi ei esine, patsient naaseb oma tavapärasesse ellu ja tööle, siis ei tohiks loota puudega.
Raske ajukahjustuse, millega kaasneb halvatus ja paresis, kõne, mõtlemise, mälu jms halvenemine, vajab patsient täiendavat hoolt ega saa mitte ainult tööle minna, vaid ka enda eest hoolitseda. Loomulikult nõuavad sellised juhtumid puude tuvastamist. Pärast kraniotoomiat määrab invaliidsusgrupi eri spetsialistidest koosnev eriarstlik komisjon ja see sõltub patsiendi seisundi tõsidusest ja puude raskusastmest.
Video: loeng kraniotoomiast
Ajukasvaja eemaldamise operatsiooni tunnused.
Näidustused operatsiooniks
Ajuoperatsiooni peamised näidustused on kasvaja suur suurus, ebaselge struktuur, lähedalasuvate kudede kahjustus ja alternatiivse ravimeetodi ebaefektiivsus.
Ajukasvajate variandid
Sellise operatsiooni jaoks on mitmeid vastunäidustusi. Seda ei tehta üle 80-aastastel patsientidel suure neoplasmi juuresolekul, kuna see on täis suure hulga tüsistuste tekkimist operatsioonijärgsel perioodil.
Ajukasvaja eemaldamise operatsiooni ei tehta, kui see paikneb aju elutähtsates keskustes. Operatsiooni ajal on suur oht lähedalasuvaid struktuure mõjutada, mis võib põhjustada korvamatuid tagajärgi.
Ärge opereerige ja suure ajupiirkonna ulatusliku kahjustusega. Sel juhul püsib suur oht patsiendi hilisemaks sügavaks puudeks. Samal põhjusel ei tehta kirurgilist sekkumist isegi siis, kui kasvaja lokaliseerub spetsialistile kättesaamatus kohas. Sellises olukorras valitakse alternatiivsed ravimeetodid.
Patsiendi ettevalmistamiseks operatsiooniks on teatud reeglid.
Mida hoolikamalt patsient on ette valmistatud, seda kergemini talub ta kirurgilist sekkumist ja seda kiiremini saabub täielik taastumine pärast kasvaja eemaldamist. Seetõttu ei pöörata operatsioonieelse ettevalmistuse küsimusele vähem tähelepanu kui operatsioonile endale.
Ajukirurgia tüübid
Traditsiooniline kasvaja eemaldamise operatsioon on kraniotoomia. See viiakse läbi üldnarkoosis ja seisneb neoplasmi eemaldamises kolju kunstliku avause kaudu.
Pärast kasvaja eemaldamist viiakse patsient väga lühikeseks ajaks anesteesiast välja. See on vajalik häiritud ajuosa võimaliku düsfunktsiooni kindlakstegemiseks.
Niipea, kui kõik vajalikud manipulatsioonid on tehtud, viiakse luu tagasi algasendisse ja kinnitatakse kruvidega. Et vältida vähirakkude levikut tervetesse kudedesse, tehakse pärast ajukasvaja eemaldamist kiiritusravi. See aitab hävitada pahaloomulisi rakke, mis eemaldamise alla ei kuulunud.
Hoolimata asjaolust, et trepanatsiooni peetakse sellise operatsiooni klassikaliseks viisiks, on tänapäeval kasvaja kirurgilise eemaldamise jaoks palju leebemaid meetodeid.

Gamma noa tööpõhimõte
Millist kirurgilise sekkumise meetodit kasvaja eemaldamisel kasutada, otsustab spetsialist pärast patsiendi uurimist ja täielikku läbivaatust. Patsiendile võidakse võimalusel pakkuda valikuks mitut tüüpi operatsiooni, mille järel otsustatakse ühiselt konkreetses olukorras optimaalse ravimeetodi kasuks.
Patsiendi taastusravi
Postoperatiivsete tüsistuste puudumine ei sõltu alati kirurgi kvalifikatsioonist. Nende esinemise määrab peamiselt moodustumise asukoht, kas see mõjutab aju elutähtsaid struktuure, kasvaja suurus ja protsessi ulatus. Mida massiivsem on kirurgiline sekkumine, seda rohkem aega kulub närvikiudude ja veresoonte vahelise ühenduse taastamiseks.
Pärast ajukasvaja eemaldamise operatsiooni võivad tagajärjed olla väga mitmekesised. Võib-olla seede- ja urogenitaalsüsteemi rikkumine, nägemis- ja kuulmiskahjustus, kõnehäired. Enamasti on tegemist mööduvate nähtustega, mis ajutöö paranedes taastuvad.
Patsiendi õige ravi postoperatiivsel perioodil on tema eduka taastumise põhikomponent. Kohe pärast operatsiooni viiakse patsient ööpäevaringsele meditsiinipersonali jälgimisele intensiivravi osakonda. Kui sel perioodil tüsistusi ei esine, siis teisel päeval viiakse patsient edasiseks raviks ja jälgimiseks neurokirurgia osakonda.
Mõnel juhul tehakse kiiritusravi pärast ajukasvaja eemaldamist. See on kõigi vähirakkude täieliku hävitamise lisatagatis.
Sellise patsiendi eest hoolitsemine hõlmab pidevaid sidemeid, tagades, et peanahk on alati kuiv. Vastasel juhul on võimalik õmbluste nakatumine. 10-14 päeva pärast eemaldatakse õmblusklambrid.
Taastusravi pärast kasvaja eemaldamist jaguneb esmaseks ja kaugseks. Esimesel juhul räägime patsiendi sotsialiseerimisest, kaotatud oskuste taastamisest. Sageli õpib patsient uuesti kõndima, kasutama majapidamistarbeid, rääkima. Seda tööd teevad professionaalsed psühholoogid, logopeed, liikumisteraapia juhendajad.
Pikaajaline taastusravi viiakse läbi kogu patsiendi eluea jooksul. Lennukiga lennata ja mäkke ronida ei soovita. Äkilised atmosfäärirõhu muutused võivad aju veresooni kahjustada. Alkoholi tarbimine on rangelt keelatud. See võib esile kutsuda krambihoogude ja ajuturse, mis on surmaga lõppev postoperatiivne komplikatsioon.
Elukvaliteet pärast ajuoperatsiooni
Põhiküsimus, mis patsiente ja nende lähedasi murelikuks teeb, on see, kui kaua võib patsient elada pärast aju eemaldamise operatsiooni ja milline on tema elukvaliteet. Sellist oletust on esmase diagnoosimise etapis raske teha. Kõige sagedamini on soodsam prognoos neile, kellel neoplasm avastati õigeaegselt, arengu I-II etapis. Mida ulatuslikum on protsess, seda väiksem on võimalus. Pärast ajuoperatsioonijärgsete patsientide eluea uuringute läbiviimist leiti, et arsti külastamine esimese 2-3 aasta jooksul (või varem) pärast kasvaja tekkimist tagab paranemise ja eluea enam kui 80% juhtudest. Kui kasvaja avastatakse hiljem, ei ületa sama suhe 20%.
Ajuoperatsiooni kestust ja kvaliteeti mõjutavad kasvaja suurus, protsessi ulatus, neoplasmi ja metastaaside olemus. Ainult omades andmeid kõigi nende küsimuste kohta, saab arst öelda kirurgilise sekkumise võimaliku prognoosi kohta.
Kasvaja eemaldamise operatsiooni maksumus sõltub teostatud meditsiinilise manipuleerimise tüübist, selle mahust ja kliinikust, kus kasvaja välja lõigatakse.
Nii ulatub näiteks Venemaa kliinikutes kraniotoomia hind 2500 dollarist, välismaa haiglas on sama operatsiooni hind mitukümmend tuhat dollarit.
Endoskoopilise meetodi hind, mida tehakse ainult juhtivates Lääne kliinikutes, varieerub vahemikus 1500–20 000 dollarit. Selle või selle sekkumise täielikku maksumust saab öelda ainult arst, kui ta teab täpseid andmeid patoloogia kohta ja määrab vajaliku sekkumise tüübi.
Ajukasvaja eemaldamise operatsioon on sageli ainus viis patsiendi elu päästmiseks. Kuid edasine elukvaliteet ja selle kestus sõltub patsiendist endast. Tähelepanelik suhtumine oma tervisesse, halbade harjumuste tagasilükkamine, kõigi arsti soovituste järgimine võimaldab teil elada täisväärtuslikku elustiili ilma eriliste piiranguteta.

Ajukasvaja eemaldamise operatsioon: peamised tüübid, näidustused, vastunäidustused ja rehabilitatsioonimeetodid
Korralikult tehtud operatsioon ajukasvaja eemaldamiseks on tänapäeval üks tõhusamaid ja usaldusväärsemaid meetodeid selle haiguse raviks.
Sõltuvalt patoloogia tüübist, olemusest ja astmest võib neoplasmi täielikult ja osaliselt eemaldada.
Enne kirurgilise sekkumise kasuks otsustamist on oluline end kurssi viia nii operatsiooniliikide, olemasolevate riskidega kui ka kõige tõhusamate ja tõhusamate rehabilitatsioonimeetoditega.
Näidustused ja vastunäidustused
Aju struktuuri neoplasmi kirurgiliseks eemaldamiseks on mitmeid kliinilisi näidustusi.

Näidustused hõlmavad järgmisi olekuid:
- kasvaja on healoomuline ja ei kipu kasvama, kuid samal ajal surub see kokku lähedalasuvaid veresooni, närvilõpmeid ja retseptoreid, mõjutades seeläbi negatiivselt ajustruktuuride funktsioone;
- kasvaja paikneb kirurgiliseks sekkumiseks ligipääsetavas kohas ja operatsiooniga kaasneb palju väiksem risk võrreldes sellest keeldumisega;
- toimub kasvaja moodustumise kiire ja intensiivne kasv. Samal ajal suurenevad oluliselt ka negatiivsed suundumused üleminekul pahaloomulisele staadiumile.

Samuti on mitmeid olukordi, kus kirurgiline operatsioon kasvaja eemaldamiseks ajus on vastuvõetamatu:
- kasvaja läks pahaloomulisesse staadiumisse ja hakkas mõjutama ümbritsevaid kudesid;
- patsiendi keha on liiga kurnatud, mille põhjuseks võivad olla nii vanusega seotud muutused kui ka patoloogilised protsessid;
- kasvaja lokaliseerimine kättesaamatus kohas;
- ajukasvaja diagnoosimise staadiumis tuvastatud mitme metastaasi olemasolu;
- seisund, mille korral on patsiendi ellujäämise prognoos kasvaja olemasolu korral palju soodsam kui pärast selle eemaldamist operatsiooniga.
Operatsiooni alustades määrab kogenud kirurg kindlaks neoplasmi optimaalse eemaldamise astme ja arvutab välja ka ajule juurdepääsu täpse koha, et mitte kogemata selle funktsionaalsust häirida.
Koolitus
Kirurgilise operatsiooni edukus sõltub suuresti selle õigest ettevalmistusest.
Enne operatsiooni peab patsient lõpetama mittesteroidsete ravimite kasutamise, kui need on varem välja kirjutatud.
Pool kuud enne operatsiooni on vaja täielikult loobuda tubakatoodetest ja alkohoolsetest jookidest – need tuleks unustada ka järgmise kuu poole jooksul pärast manipuleerimist.
Arst määrab sellised protseduurid nagu vereanalüüs, elektrokardiograafia jne. Patsiendile määratakse ka ravimid, millel on võime verd vedeldada.
Kohustuslik ettevalmistav etapp on patsiendi allergiliste reaktsioonide kindlaksmääramine erinevat tüüpi ravimite suhtes.

Muud olulised ettevalmistused hõlmavad järgmist:
- biopsia neoplasmi struktuuri üksikasjalikuks uurimiseks;
- ödeemivastase ravi kuuri läbimine;
- intrakraniaalse rõhu vähendamine spetsiaalsete ravimite võtmise või kirurgiliste protseduuride läbiviimisega;
- patsiendi üldise seisundi stabiliseerimine.
Ajukasvaja eemaldamise operatsioonide tüübid
Kaasaegses onkoloogilises praktikas kasutatakse aju struktuuri neoplasmi eemaldamiseks kahte peamist tüüpi sekkumisi - kraniotoomiat ja kiiritusravi. Kõiki neid meetodeid tuleb üksikasjalikult kaaluda.
kolju trepanatsioon
Kraniotoomia, tuntud ka kui kraniotoomia, on traditsiooniline ja kõige laialdasemalt kasutatav meetod kasvajate eemaldamiseks.

Kraniotoomia skeem
Kahjustatud piirkonna eemaldamiseks teeb kirurg kolju sisse spetsiaalse augu, mille suurus on vajalik instrumentidele tõrgeteta ligipääsuks. Samal ajal eemaldatakse ajutiselt ka koljuluu fragment koos periostiga.
Seda tüüpi operatsiooni läbiviimiseks kasutatakse üldanesteesia meetodeid. Kirurgilise sekkumise ajal võetakse patsient aga aeg-ajalt anesteesiast välja – see on vajalik selleks, et arst saaks veenduda, et selle ühe lõigu eemaldamine ei mõjuta aju tööd.
Kraniotoomia läbiviimisel peab kirurg tõhusalt eemaldama kõik patoloogilised kuded, ilma ajustruktuuri tervete osade funktsiooni üldse rikkumata.

Selle protseduuri käigus saab kirurg kasutada mitte ainult traditsioonilist skalpelli, vaid ka mõningaid alternatiivseid tehnoloogiaid – eelkõige laserkiirt, ultraheliaspiraatoreid, krüoseadmeid ja ka uusimaid arvutiga juhitavaid navigatsiooniseadmeid.
Kraniotoomia variatsioon on endoskoopiline trepanatsioon, mille käigus kasutatakse spetsiaalset seadet - endoskoopi, mis tungib läbi miniatuurse augu kolju sisemusse.
Patoloogia kõige täpsemaks eemaldamiseks kasutatakse sellel seadmel mitut erinevat pihustit. Kujutise ülekandmine monitorile võimaldab jälgida kõiki kirurgi tegevusi. Hävitatud patoloogiliste kudede ekstraheerimiseks kasutatakse selliseid tööriistu nagu elektrilised pintsetid, ultraheliaspiraator või mikroskoopiline pump.
Kiiritusravi
Kiiritusravi kasutatakse laialdaselt kui tõhusat alternatiivi kraniotoomiale. Siiski tuleb meeles pidada, et seda tüüpi toiminguid saab kasutada ainult väikeste kasvajate eemaldamiseks - mitte rohkem kui 3,5 sentimeetrit.

Selle operatsiooni käigus kasutatakse instrumente, mis tagavad kõrgeima täpsuse - gamma nuga ja spetsiaalset kiivrit, mida kantakse patsiendi peas. Neoplasmi patoloogilistele rakkudele avaldavad hävitavat mõju koobalti radioaktiivsed kiired.
Sellel meetodil on oma individuaalsed eelised, sealhulgas:
- sissetungi puudumine;
- anesteesia puudub;
- kirurgilisele sekkumisele iseloomulike tüsistuste tekke absoluutne välistamine.
Ajukasvaja eemaldamise operatsiooni hind on üsna kõrge, arvestades nende keerukust ja vastutust, mis langeb arstile.
Riskid

Kuna inimese aju on täiuslik struktuur, on selles tekkivad neoplasmid ja sellele järgnenud kirurgilised sekkumised selle funktsionaalsuses teatud muutustega.
Ebaõnnestunud kirurgiline sekkumine võib põhjustada ebasoodsaid tagajärgi - opereeritava piirkonna loomulike funktsioonide kaotust, patoloogiliste rakkude sattumist teistesse piirkondadesse ja isegi surma.
Oluline on meeles pidada, et operatsiooni soodne tulemus on otseselt seotud kirurgi kvalifikatsiooni ja töökogemusega.
Efektid
Mõnel juhul võivad ajukasvaja eemaldamise operatsiooni tagajärjel tekkida järgmised tagajärjed:
- visuaalsete võimete halvenemine;
- epilepsia esinemine;
- ajutegevuse funktsioonide vähenemine mõnes piirkonnas;
- opereeritud piirkonna nakatumine;
- mälu- ja kõnehäirete esinemine;
- vestibulaarse aparatuuri normaalse funktsionaalsuse rikkumised;
- seede- ja urineerimissüsteemi häired;
- halvatus.
Taastusravi
Pärast ajukasvaja eemaldamise operatsiooni kiireks taastumiseks ja normaalse elu juurde naasmiseks on vaja pädevat rehabilitatsiooni.
Taastusravi periood algab kohe pärast kirurgilist operatsiooni ja võib kesta keskmiselt kaks kuni neli kuud.
Taastusravi periood hõlmab järgmisi valdkondi:

- ravimite võtmine, mille toime on suunatud kasvaja kordumise ärahoidmisele;
- füsioterapeutiliste protseduuride kompleks turse, tugeva valu ja tuimuse kõrvaldamiseks;
- massaažiseansid;
- neuroprotektiivsete ravimite võtmine, mis aitavad taastada kõiki mõtteprotsesse;
- refleksoloogia kursus kõigi refleksifunktsioonide täielikuks taastamiseks;
- klassid professionaalse logopeediga kõigi kõnevõimete taastamiseks;
- ravi sanatooriumi-kuurorti tingimustes.
Kui kaua patsiendid elavad?
Küsimusele, kui kaua elavad patsiendid, kellele tehti ajukasvaja eemaldamiseks operatsioon, on võimatu ühemõtteliselt vastata.
Oodatav eluiga pärast sellist tõsist kirurgilist sekkumist sõltub nii diagnoosimise ajast kui ka rakendatavatest ravi- ja rehabilitatsioonimeetmetest.
Suurt rolli mängib siin muidugi patsiendi positiivne suhtumine ja vastupandamatu elutahe.