Kardioloogia
Peatükk 5. Elektrokardiogrammi analüüs

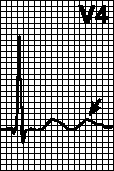
V. Juhtimishäired. Vasaku kimbu haru eesmise haru blokaad, vasaku kimbu haru tagumise haru blokaad, vasaku kimbu haru täielik blokaad, parema kimbu haru blokaad, 2. astme AV-blokaad ja täielik AV-blokaad.
G. Arütmiad vaata ptk. 4.
VI. Elektrolüütide tasakaaluhäired
A. Hüpokaleemia. PQ intervalli pikenemine. QRS-kompleksi laienemine (harv). Väljendunud U-laine, lamendatud ümberpööratud T-laine, ST-segmendi depressioon, QT-intervalli kerge pikenemine.
B. Hüperkaleemia
Kerge(5,5 x 6,5 mekv/l). Kõrge tipuga sümmeetriline T-laine, QT-intervalli lühenemine.
Mõõdukas(6,5 x 8,0 mekv/l). P-laine amplituud väheneb; PQ intervalli pikenemine. QRS kompleksi laienemine, R-laine amplituudi vähenemine ST segmendi depressioon või tõus. Ventrikulaarne ekstrasüstool.
Raske(911 mekv/l). P-laine puudumine QRS-kompleksi laienemine (kuni sinusoidsete kompleksideni). Aeglane või kiirenenud idioventrikulaarne rütm, ventrikulaarne tahhükardia, ventrikulaarne fibrillatsioon, asüstool.
IN. Hüpokaltseemia. QT-intervalli pikenemine (ST segmendi pikenemise tõttu).
G. Hüperkaltseemia. QT-intervalli lühenemine (ST segmendi lühenemise tõttu).
VII. Ravimite mõju
A. Südame glükosiidid
Terapeutiline toime. PQ intervalli pikenemine. ST-segmendi kaldus depressioon, QT-intervalli lühenemine, T-laine muutused (lamendunud, ümberpööratud, kahefaasiline), väljendunud U-laine Südame löögisageduse langus kodade virvendusarütmiaga.
Mürgine toime. Ventrikulaarne ekstrasüstool, AV-blokaad, kodade tahhükardia koos AV-blokaadiga, kiirenenud AV-sõlme rütm, sinoatriaalne blokaad, ventrikulaarne tahhükardia, kahesuunaline ventrikulaarne tahhükardia, ventrikulaarne virvendus.
A. Laiendatud kardiomüopaatia. Vasaku aatriumi, mõnikord parema aatriumi suurenemise märgid. Lainete madal amplituud, pseudoinfarkti kõver, vasakpoolse kimbu haru blokaad, vasaku kimbu haru eesmine haru. Mittespetsiifilised muutused ST segmendis ja T-laines Ventrikulaarne ekstrasüstool, kodade virvendus.
B. Hüpertroofiline kardiomüopaatia. Vasaku aatriumi, mõnikord parema aatriumi suurenemise märgid. Vasaku vatsakese hüpertroofia tunnused, patoloogilised Q-lained, pseudoinfarkti kõver. Mittespetsiifilised muutused ST-segmendis ja T-lainetes Vasaku vatsakese apikaalse hüpertroofiaga, hiiglaslikud negatiivsed T-lained vasakpoolses prekardiaalses juhtmetes. Supraventrikulaarsed ja ventrikulaarsed rütmihäired.
IN. Südame amüloidoos. Lainete madal amplituud, pseudoinfarkti kõver. Kodade virvendus, AV-blokaad, ventrikulaarsed arütmiad, siinussõlme düsfunktsioon.
G. Duchenne'i müopaatia. PQ intervalli lühendamine. Kõrge R laine juhtmetes V 1, V 2; sügav Q-laine juhtmetes V 5, V 6. Siinustahhükardia, kodade ja ventrikulaarne ekstrasüstool, supraventrikulaarne tahhükardia.
D. Mitraalstenoos. Vasaku aatriumi laienemise märgid. Täheldatakse parema vatsakese hüpertroofiat ja südame elektrilise telje kõrvalekallet paremale. Sageli kodade virvendus.
E. Mitraalklapi prolaps. T-lained on lamedad või negatiivsed, eriti pliis III; ST-segmendi depressioon, QT-intervalli kerge pikenemine. Ventrikulaarne ja kodade ekstrasüstool, supraventrikulaarne tahhükardia, ventrikulaarne tahhükardia, mõnikord kodade virvendus.
JA. Perikardiit. PQ segmendi depressioon, eriti juhtmetes II, aVF, V 2 V 6. ST-segmendi difuusne tõus kumerusega ülespoole juhtmetes I, II, aVF, V 3 V 6. Mõnikord esineb ST-segmendi depressioon plii aVR-is (harvadel juhtudel juhtmetes aVL, V 1, V 2). Siinustahhükardia, kodade rütmihäired. EKG muutused läbivad 4 etappi:
ST-segmendi elevatsioon, normaalne T-laine;
segment ST laskub isoliinile, T-laine amplituud väheneb;
ST segment isoliinil, T-laine ümberpööratud;
ST segment isoliinil, T-laine normaalne.
Z. Suur perikardi efusioon. Madal laine amplituud, QRS-kompleksi vaheldumine. Patognomoonilised märgid täielikud elektrilised alternatiivid (P, QRS, T).
JA. Dekstrokardia. P-laine on pliis I negatiivne. QRS kompleks on ümberpööratud pliis I, R/S< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
TO. Kodade vaheseina defekt. Parema aatriumi, harvem vasaku aatriumi suurenemise nähud; PQ intervalli pikenemine. RSR" juhtmes V 1; südame elektriline telg on kaldu paremale ostium secundum tüüpi defektiga, vasakule ostium primum tüüpi defektiga. Pööratud T laine juhtmetes V 1, V 2. Mõnikord kodade virvendus.
L. Kopsuarteri stenoos. Parema aatriumi suurenemise märgid. Parema vatsakese hüpertroofia kõrge R-lainega juhtmetes V 1, V 2; südame elektrilise telje kõrvalekalle paremale. Pööratud T-laine juhtmetes V 1, V 2.
M. Haige siinuse sündroom. Siinusbradükardia, sinoatriaalne blokaad, AV-blokaad, siinuse seiskumine, bradükardia-tahhükardia sündroom, supraventrikulaarne tahhükardia, kodade virvendus/laperdus, ventrikulaarne tahhükardia.
IX. Muud haigused
A. KOK. Parema aatriumi suurenemise märgid. Südame elektrilise telje kõrvalekalle paremale, üleminekutsooni nihkumine paremale, parema vatsakese hüpertroofia tunnused, lainete madal amplituud; EKG tüüp S I S II S III. T-laine inversioon juhtmetes V 1, V 2. Siinustahhükardia, AV-sõlme rütm, juhtivuse häired, sh AV-blokaad, intraventrikulaarse juhtivuse aeglustumine, kimbu harude blokaad.
B. TELA. Sündroom S I Q III T III, parema vatsakese ülekoormuse tunnused, parema kimbu haru mööduv täielik või mittetäielik blokaad, südame elektrilise telje nihkumine paremale. T-laine inversioon juhtmetes V 1, V 2; mittespetsiifilised muutused ST segmendis ja T-laines Siinustahhükardia, mõnikord kodade rütmihäired.
IN. Subarahnoidaalne hemorraagia ja muud kesknärvisüsteemi kahjustused. Mõnikord - patoloogiline Q-laine Kõrge lai positiivne või sügav negatiivne T-laine, ST-segmendi tõus või depressioon, väljendunud U-laine, väljendunud QT-intervalli pikenemine. Siinusbradükardia, siinustahhükardia, AV-sõlme rütm, ventrikulaarne ekstrasüstool, ventrikulaarne tahhükardia.
G. Hüpotüreoidism. PQ intervalli pikenemine. QRS-kompleksi madal amplituud. Lamendatud T-laine Siinusbradükardia.
D. CRF. ST-segmendi pikenemine (hüpokaltseemia tõttu), kõrged sümmeetrilised T-lained (hüperkaleemia tõttu).
E. Hüpotermia. PQ intervalli pikenemine. Sälk QRS-kompleksi terminaliosas (vt Osborne'i laine). QT-intervalli pikenemine, T-laine inversioon Siinusbradükardia, kodade virvendus, AV-sõlme rütm, ventrikulaarne tahhükardia.
EX. Peamisi südamestimulaatoritüüpe kirjeldatakse kolmetähelise koodiga: esimene täht näitab, millisesse südamekambrisse stimuleeritakse (A A triumi aatrium, V V sisekesta vatsakese, D D ual nii aatriumis kui ka vatsakeses), teine täht, mille kambri aktiivsust tajutakse (A, V või D), kolmas täht näitab reaktsiooni tüüpi tajutavale aktiivsusele (I I pärssimise blokeerimine, T T käivitamine, D D mõlemad). Seega VVI-režiimis paiknevad nii stimuleeriv kui ka sensorelektroodid vatsakeses ning spontaanse vatsakese aktiivsuse ilmnemisel blokeeritakse selle stimulatsioon. DDD-režiimis asuvad kaks elektroodi (stimuleerivad ja tundlikud) nii aatriumis kui ka vatsakeses. Vastuse tüüp D tähendab, et kodade spontaanse aktiivsuse ilmnemisel blokeeritakse selle stimulatsioon ja pärast programmeeritud ajavahemikku (AV-intervall) antakse vatsakesele stiimul; spontaanse vatsakeste aktiivsuse ilmnemisel blokeeritakse vatsakeste stimulatsioon ja kodade stimulatsioon algab pärast programmeeritud VA intervalli. Ühekambrilise südamestimulaatori VVI ja AAI tüüpilised režiimid. Kahekambrilise südamestimulaatori DVI ja DDD tüüpilised režiimid. Neljas täht R ( R ate-adaptiivne tähendab, et südamestimulaator on võimeline suurendama stimulatsiooni sagedust vastuseks muutustele füüsilises aktiivsuses või koormusest sõltuvates füsioloogilistes parameetrites (nt QT-intervall, temperatuur).
A. EKG tõlgendamise üldpõhimõtted
Hinnake rütmi olemust (oma rütm koos stimulaatori perioodilise aktiveerimisega või pealesurutud).
Tehke kindlaks, millist kambrit (kambrid) stimuleeritakse.
Määrake, millise(te) kambri(te) aktiivsust stimulaator tajub.
Määrake programmeeritud südamestimulaatori intervallid (VA, VV, AV intervallid) kodade (A) ja ventrikulaarse (V) stimulatsiooni artefaktide põhjal.
Määrake EX-režiim. Tuleb meeles pidada, et ühekambrilise südamestimulaatori EKG tunnused ei välista elektroodide olemasolu kahes kambris: seega võib vatsakeste stimuleeritud kontraktsioone täheldada nii ühekambrilise kui ka kahekambrilise südamestimulaatori puhul. vatsakeste stimulatsioon järgneb teatud intervalliga pärast P-lainet (DDD režiim) .
Kõrvaldage kehtestamise ja tuvastamise rikkumised:
A. pealesurumishäired: on stimulatsiooniartefakte, millele ei järgne vastava kambri depolarisatsioonikompleksid;
b. tuvastamise häired: kodade või vatsakeste depolarisatsiooni normaalseks tuvastamiseks tuleb stimulatsiooni artefakte blokeerida.
B. Individuaalsed EX-režiimid
AAI. Kui loomuliku rütmi sagedus muutub väiksemaks kui programmeeritud südamestimulaatori sagedus, alustatakse kodade stimulatsiooni konstantse AA intervalliga. Kodade spontaanse depolarisatsiooni (ja selle normaalse tuvastamise) korral lähtestatakse südamestimulaatori ajaloendur. Kui spontaanne kodade depolarisatsioon ei kordu pärast määratud AA-intervalli, käivitatakse kodade stimulatsioon.
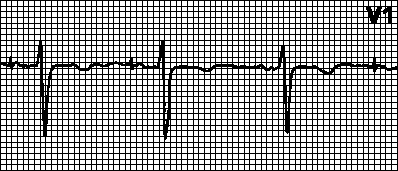
VVI. Ventrikulaarse spontaanse depolarisatsiooni (ja selle normaalse tuvastamise) korral lähtestatakse südamestimulaatori ajaloendur. Kui pärast etteantud VV intervalli spontaanne vatsakeste depolarisatsioon ei kordu, alustatakse vatsakeste stimulatsiooni; vastasel juhul lähtestatakse ajaloendur uuesti ja kogu tsükkel algab otsast. Adaptiivsete VVIR-stimulaatorite korral suureneb rütmisagedus füüsilise aktiivsuse suurenedes (kuni etteantud südame löögisageduse ülempiirini).

DDD. Kui sisemine sagedus muutub väiksemaks kui programmeeritud südamestimulaatori sagedus, käivitatakse kodade (A) ja vatsakeste (V) stimulatsioon määratud intervallidega impulsside A ja V vahel (AV-intervall) ning V-impulsi ja sellele järgneva A-impulsi (VA-intervall) vahel. ). Kui toimub spontaanne või indutseeritud vatsakeste depolarisatsioon (ja selle normaalne tuvastamine), lähtestatakse südamestimulaatori ajaloendur ja VA intervall hakkab lugema. Kui selle intervalli jooksul toimub spontaanne kodade depolarisatsioon, blokeeritakse kodade stimulatsioon; vastasel juhul väljastatakse kodade impulss. Kui toimub spontaanne või indutseeritud kodade depolarisatsioon (ja selle normaalne tuvastamine), lähtestatakse südamestimulaatori ajaloendur ja AV-intervall hakkab loendama. Kui selle intervalli jooksul toimub vatsakeste spontaanne depolarisatsioon, blokeeritakse vatsakeste stimulatsioon; vastasel juhul väljastatakse ventrikulaarne impulss.

IN. Südamestimulaatori düsfunktsioon ja arütmia
Kehtestamise rikkumine. Stimulatsiooniartefaktile ei järgne depolarisatsioonikompleksi, kuigi müokard ei ole tulekindlas staadiumis. Põhjused: stimuleeriva elektroodi nihkumine, südame perforatsioon, suurenenud stimulatsioonilävi (müokardiinfarkti ajal, flekainiidi võtmine, hüperkaleemia), elektroodi kahjustus või selle isolatsiooni rikkumine, impulsi genereerimise häired (pärast defibrillatsiooni või toiteallika ammendumise tõttu ), samuti valesti seadistatud südamestimulaatori parameetrid.

Avastamise ebaõnnestumine. Südamestimulaatori ajaloendurit ei lähtestata, kui toimub vastava kambri enda või pealesunnitud depolarisatsioon, mis põhjustab vale rütmi ilmnemist (kehtestatud rütm asetseb iseenesest). Põhjused: tajutava signaali madal amplituud (eriti ventrikulaarse ekstrasüstoli korral), valesti seadistatud südamestimulaatori tundlikkus, samuti ülaltoodud põhjused (vt.). Sageli piisab südamestimulaatori tundlikkuse ümberprogrammeerimisest.

Südamestimulaatori ülitundlikkus. Eeldataval ajahetkel (pärast vastava intervalli möödumist) stimulatsiooni ei toimu. T-laineid (P-lained, müopotentsiaalid) tõlgendatakse valesti R-lainetena ja südamestimulaatori taimer lähtestatakse. Kui T-laine tuvastatakse valesti, alustatakse VA intervalli loendamist sellest. Sel juhul tuleb tuvastamise tundlikkus või tulekindel periood ümber programmeerida. Samuti saate määrata VA intervalli T-lainelt alustama.
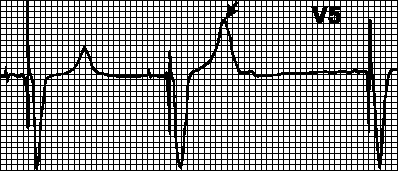
Blokeerimine müopotentsiaalide poolt. Käe liigutustest tulenevaid müopotentsiaale võidakse valesti tõlgendada kui müokardi potentsiaale ja blokeerida stimulatsiooni. Sel juhul muutuvad pealesurutud komplekside vahelised intervallid erinevaks ja rütm muutub valeks. Kõige sagedamini tekivad sellised häired unipolaarsete südamestimulaatorite kasutamisel.
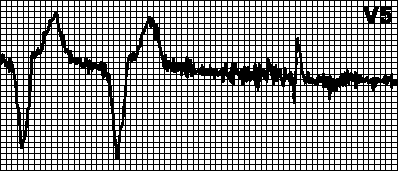
Ringikujuline tahhükardia. Kehtestatud rütm südamestimulaatori maksimaalse sagedusega. Tekib siis, kui kodade elektrood tajub pärast vatsakeste stimulatsiooni retrograadset kodade ergastust ja käivitab ventrikulaarse stimulatsiooni. See on tüüpiline kodade ergastuse tuvastamisega kahekambrilise südamestimulaatori jaoks. Sellistel juhtudel võib piisata tuvastamise tulekindla perioodi pikendamisest.
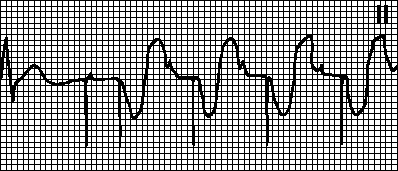
Kodade tahhükardiast põhjustatud tahhükardia. Kehtestatud rütm südamestimulaatori maksimaalse sagedusega. Seda täheldatakse kodade tahhükardia (näiteks kodade virvendusarütmia) korral kahekambrilise südamestimulaatoriga patsientidel. Südamestimulaator tajub sagedast kodade depolarisatsiooni ja käivitab ventrikulaarse stimulatsiooni. Sellistel juhtudel lülituvad nad VVI-režiimi ja kõrvaldavad arütmia.
Silmus T suunatud vasakule ja ettepoole, mis tõi kaasa T-laine kõrguse loomuliku tõusu rinnus viib paremalt vasakule, TV1-st TV3-le või T V4-le, samuti RV1-V4 lainele. Horisontaaltasandil asuv T-aas asub keskmisest QRS-vektorist veidi ees. Seetõttu kasvab T-laine rindkere juhtmetes V-st V4-ni amplituudilt kiiremini kui laine R. Seega registreeritakse kõrgeim T-laine tavaliselt võrdselt sageli juhtmetes V3 ja V4 ning R-laine on kõrgeim juhtmetes V või V5. Juhtides V2 ja V3 on T laine kohati kõrgem kui laine R. Eriti sageli registreeritakse kõrgeid TV2 ja TV3 laineid noortel.
Prong TV1 negatiivset, isoelektrilist, täheldatakse sama sagedusega. madal positiivne või kahefaasiline (+-). Selle põhjuseks on keskmise vektori T risti asend juhttelje V, suhtes. TV2 laine on tavaliselt positiivne. Tervetel täiskasvanutel täheldatakse negatiivset TV2 lainet väga harva: see ei ole aga kunagi sügavam kui TV1 laine. TV3 laine on alati positiivne; see on tavaliselt kõrgem kui TV2 laine. Tu4 hammas on positiivne. See on kõrgem, võrdne või veidi madalam kui TV3 laine ja alati kõrgem kui TV5 laine. TV6 hammas on positiivne. See on TV5 hamba all. kuid tavaliselt on see alati TVI laine kohal.
Kirjeldatud tavalisena suhted R- ja T-lainete väärtused on normaalse iseloomustamiseks äärmiselt olulised.
Suurimad absoluutväärtused amplituudid normaalseid T-laineid täheldatakse juhtmetes V3V4 (vastavalt juhtumite sagedusele), kus see laine ulatub mõnikord 15–18 mm-ni (Sokolow, Lyon, 1949: Dolabchyan Z.L., 1973) ja on keskmiselt 5–5,5 mm. T-laine kestus (laius) on keskmiselt umbes 0,2 sekundit. (0,15–0,25 sek.).
U laine saab tuvastada kohe pärast T-lainet EKG-l. See on väike, seda ei tuvastata kõigil EKG-del ja peamiselt juhtmetes V2–V4. Selle laine pikk kestus madalal kõrgusel muudab selle tavalisel EKG-l vaevalt märgatavaks. Selle laine tekkimine pole täiesti selge (üksikasju vt allpool U-laine kohta).
Jaotusprotsessid põnevust(depolarisatsioon) ja ergastuse väljasuremine (polarisatsiooni algseisundi taastamine – repolarisatsioon) moodustavad koos vatsakeste elektrilise süstoli. EKG-s vastab see QRST (Q-T) kompleksile. Elektrilise süstooli kestus sõltub südame löögisagedusest ja uuritava soost. Elektrilise süstooli normaalne kestus on seda pikem, mida aeglasem on südame löögisagedus. See arvutatakse Bazetti valemiga (1918):
Q-T = KC, kus K on konstant (naistel = 0,40, meestel = 0,37); C on ühe südametsükli kestus (R - R) sekundites. Normaalse (keskmise, etteantud rütmisageduse korral määratud) QRST kestuse määramiseks võite kasutada tabeleid. Q-T keskmist õiget kestust ± 10% peetakse normaalseks.
See teave on mõeldud tervishoiu- ja farmaatsiatöötajatele. Patsiendid ei tohiks seda teavet kasutada meditsiinilise nõuande või soovitusena.
"U-laine" müsteerium elektrokardiogrammil (EKG)
Ermoškin Vladimir, insener
Juba iidsetel aegadel märgati südamerütmi analüüsil põhinevate diagnostiliste kriteeriumide kõrget infosisaldust. Pulsidiagnostika kunsti valdati näiteks Vana-Hiinas ja Vana-Kreekas. Traktaat "Nei Jing" ütleb: "Pulss on saja kehaosa sisemine olemus, sisemise vaimu kõige peenem väljendus." Iidne meditsiin valdas keha erinevate patoloogiliste seisundite äratundmise kunsti pulsilaine otsese ja intuitiivse analüüsi abil - teadlase poolt otse käe sõrmede aistingutest salvestatud signaali. Südame rütmi korralduse uurimise praegune etapp on seotud objektiivsete meetodite väljatöötamisega südame aktiivsuse uurimiseks, sealhulgas südametegevuse elektriliste ilmingute - nn. "südame elektriline aktiivsus".
Elektrokardiogrammi kasutamist südame talitluse uurimisel on kasutatud Willem Einthoveni ajast, s.o. rohkem kui 100 aastat. 1903. aasta Einthoveni elektrokardiograaf võimaldas salvestada EKG detailselt, ilma moonutusteta ning määrata lainete, intervallide ja segmentide aja- ja amplituudiomadusi. Suure osa kaasaegsetest elektrokardiograafilistest tavadest töötas välja Einthoven. Tema tähistused , , , , ja on kasutusel tänaseni.
Praegu on elektrokardiograafia oluline meetod südame aktiivsuse uurimiseks nii teaduslikel kui ka meditsiinilistel eesmärkidel.
Mitmekanalilise EKG abil (mitmes juhtmes korraga) tuvastatakse palju südamerikkeid, aga ka erineva päritoluga rütmihäireid, mis on tänapäeva meditsiini nuhtlus.
EKG tõlgendamise kohta on avaldatud arvukalt teatmeteoseid. "U-laine" olemus jääb tänapäevani saladuseks.
U-lainele on seni suhteliselt vähe tähelepanu pööratud, kuna selle päritolu pole veel rahuldavalt selgitatud. Lepeškin(Lepeschkin) annab U-laine esinemiseks järgmised kolm võimalust:
U-laine põhjustab asjaolu, et aktsioonipotentsiaalid ühes vatsakeste piirkonnas ei kao, nagu arvas juba Einthoven.
U-laine põhjustavad hilised potentsiaalid, mis järgivad sisemist aktsioonipotentsiaali (Nahum, Hoff).
U-laine põhjustavad potentsiaalid, mis tulenevad ventrikulaarse lihaskonna venitusest varajases diastolis kiire vatsakeste täitumise perioodil.
Kuigi need 3 hüpoteesi on olemas, väidab enamik objektiivseid teadusartikleid, et U-laine olemus pole veel teada. Siiski on ilmne, et U-laine on CVS-i patoloogiate diagnoosimisel väga oluline, kuna on usaldusväärselt teada, kas see hammas on väikese amplituudiga, positiivne, asub "oma kohal", st. järgides T-lainet, siis pole inimese tervise pärast vaja karta. Kuid näiteks negatiivset U-lainet pole tervetel inimestel veel kunagi täheldatud!
U-laine tuvastamine EKG-l on sageli keeruline selle ebastabiilsuse tõttu nii amplituudi kui ka asendi osas ajateljel. Väga sageli U-laine segab T-lainet, st. "Tabamatu" U-laine võib asuda kas T-laine vasakul nõlval või selle taustal või pärast seda. Kui U- ja T-lained ühinevad, võib saadud suure amplituudiga impulsi segi ajada U-lainega. See võib põhjustada QT-intervalli pikenemist, kuigi seda tegelikult ei ole. Sageli ei tuvastata U-lainet üldse. Näiteks kui südame löögisagedus on üle 96–110 löögi minutis, on selle tuvastamine peaaegu võimatu, kuna see kattub kodade P-lainega või isegi järgmise südametsükli R-lainega. U-laine vastastikmõju P- ja R-lainetega tuleb veel uurida!
Vastavalt minu hüpoteesile virvenduse ja inimese äkksurma kohta EKG-s,
Hiljuti on ilmunud uusi teaduslikke andmeid ja artikleid piesoefektide võimalikkuse kohta veresoontes:
Seega on väga tõenäoline, et ebaoluline U-laine, millele ametlik meditsiin pole peaaegu pikka aega (üle 100 aasta) piisavalt tähelepanu pööranud, on inimese enda pulsi ja veenide tundliku koe koostoime tagajärg. , kodad ja vatsakesed.
U-laine asukoha ja amplituudi varieeruvus ning tegelikult ka selle esinemise fakt on hästi seletatav veresoonte seisundi, vererõhu lokaalse taseme varieeruvuse ja pulsikiiruse varieeruvusega. arterites ja veenides, mis jääb vahemikku 5-10 m/s. See. Pulss võib erineda 2 korda. U-laine asukoha ulatus erinevate allikate järgi erineb samuti 2 korda: 0,2-0,4 sekundit punkti S suhtes! Minu arvates ei saa see olla juhus!
Kui hüpotees U-laine tekke kohta EKG-l lähiajal praktikas kinnitust leiab, avab see uusi, õigemaid suundi meditsiini ja eelkõige kardioloogia arengus.
Seniks aga hoolitse enda eest!
Südamehaiguste diagnoosimine toimub teatud aja jooksul südamelihase lõõgastumise ja kokkutõmbumise tulemusena tekkivate elektriliste impulsside salvestamise ja uurimisega - elektrokardiograafia. Spetsiaalne seade, mida nimetatakse elektrokardiograafiks, salvestab impulsid ja muudab need paberil visuaalseks graafikuks (elektrokardiogramm).
EKG elementide lühikirjeldus
Graafilisel pildil salvestatakse aeg horisontaalselt ning muutuste sagedus ja sügavus vertikaalselt. Teravaid nurki, mis kuvatakse horisontaaljoonest ülal (positiivsed) ja all (negatiivsed), nimetatakse hammastusteks. Igaüks neist on ühe või teise südameosa seisundi näitaja.
Kardiogrammil on lained tähistatud kui P, Q, R, S, T, U.
- T-laine EKG-l peegeldab südame vatsakeste lihaskoe taastumisfaasi müokardi kontraktsioonide vahel;
- laine P – kodade depolarisatsiooni (ergastuse) indikaator;
- hambad Q, R, S peegeldavad südame vatsakeste ergastatud olekut;
- U-laine määrab südame vatsakeste kaugemate piirkondade taastumistsükli.
Külgnevate hammaste vahelist vahemikku nimetatakse segmendiks, neid on kolm: ST, QRST, TP. Hammas ja segment koos tähistavad intervalli – aega, mis kulub impulsi läbimiseks. Täpse diagnoosi tegemiseks analüüsitakse patsiendi keha külge kinnitatud elektroodide (juhtme elektripotentsiaal) indikaatorite erinevust. Juhtmed on jagatud järgmistesse rühmadesse:
- standard. I – vasaku ja parema käe näitajate erinevus, II – parema käe ja vasaku jala potentsiaalide suhe, III – vasak käsi ja jalg;
- tugevdatud. AVR – paremast käest, AVL – vasakust käest, AVF – vasakust jalast;
- rind Kuus juhet (V1, V2, V3, V4, V5, V6), mis asuvad katsealuse rinnal, ribide vahel.
Kvalifitseeritud kardioloog tõlgendab uuringu tulemusi.
Saanud skemaatilise pildi südame tööst, analüüsib kardioloog kõigi näitajate muutusi, samuti aega, mille jooksul kardiogramm neid fikseerib. Peamised andmed dekodeerimiseks on südame lihaste kontraktsioonide regulaarsus, südame kontraktsioonide arv (arv), südame erutusseisundit peegeldavate lainete laius ja kuju (Q, R, S), südamelihase omadused. P-laine, T-laine ja segmentide parameetrid.
T-laine indikaatorid
Lihaskoe repolarisatsioonil või taastamisel pärast kontraktsioone, mida peegeldab T-laine, on graafilisel pildil järgmised standardid:
- hammaste puudumine;
- sujuvus tõusul;
- suund ülespoole (positiivne väärtus) juhtmetes I, II, V4–V6;
- vahemiku väärtuste tugevdamine esimesest kolmandani viib 6–8 lahtrini piki graafilist telge;
- allapoole (negatiivne väärtus) AVR-is;
- kestus 0,16-0,24 sekundit;
- kõrguse ülekaal esimeses eduseisus kolmanda suhtes, samuti eduseisus V6 võrreldes esikoha V1-ga.
Mustri kõrvalekalle normist näitab südame vatsakeste talitlushäireid pärast lihaste kokkutõmbumist.
T-laine muutused
T-laine transformatsioon elektrokardiogrammil on tingitud muutustest südame töös. Enamasti seostatakse neid verevarustuse häirega, mis on tingitud aterosklerootiliste kasvajate põhjustatud veresoonte kahjustusest, mida nimetatakse südame isheemiatõveks.
Põletikulisi protsesse kajastavate joonte normist kõrvalekaldumine võib olla erinev kõrguse ja laiuse poolest. Peamisi kõrvalekaldeid iseloomustavad järgmised konfiguratsioonid.
Pööratud (pööratud) vorm näitab müokardi isheemiat, äärmise närvilise erutuse seisundit, ajuverejooksu ja südame löögisageduse suurenemist (tahhükardia). Tase T avaldub alkoholismi, diabeedi, madala kaaliumisisalduse (hüpokaleemia), südame neuroosi (neurotsirkulaarne düstoonia) ja antidepressantide kuritarvitamise korral.
Kõrge T-laine, mis kuvatakse kolmandas, neljandas ja viiendas juhtmes, on seotud vasaku vatsakese seinte mahu suurenemisega (vasaku vatsakese hüpertroofia), autonoomse närvisüsteemi patoloogiatega. Mustri kerge tõus ei kujuta endast tõsist ohtu, enamasti on see seotud ebaratsionaalse füüsilise tegevusega. Kahefaasiline T näitab liigset südameglükosiidide tarbimist või vasaku vatsakese hüpertroofiat.
Allpool näidatud laine (negatiivne) näitab isheemia arengut või tugevat erutust. ST-segmendi muutuse täheldamisel tuleb kahtlustada isheemia kliinilist vormi – infarkti. Lainemustri muutused ilma külgneva ST-segmendi kaasamiseta ei ole spetsiifilised. Konkreetse haiguse kindlaksmääramine on sel juhul äärmiselt keeruline.

Südamelihase patoloogias T-laine muutusteks on märkimisväärne hulk etioloogilisi tegureid
Negatiivse T-laine põhjused
Kui negatiivse T-laine väärtuse korral on protsessi kaasatud täiendavaid tegureid, on see iseseisev südamehaigus. Kui EKG-l puuduvad samaaegsed ilmingud, võib negatiivne T-kuva olla tingitud järgmistest teguritest:
- kopsupatoloogiad (hingamisraskused);
- häired hormonaalsüsteemis (hormoonide tase on normist kõrgem või madalam);
- tserebrovaskulaarne õnnetus;
- antidepressantide, südameravimite ja ravimite üleannustamine;
- närvisüsteemi osa (VSD) häirete sümptomaatiline kompleks;
- südamelihase düsfunktsioon, mis ei ole seotud koronaarhaigusega (kardiomüopaatia);
- südamekoti põletik (perikardiit);
- põletikuline protsess südame sisekihis (endokardiit);
- mitraalklapi kahjustused;
- südame parema külje suurenemine hüpertensiooni (cor pulmonale) tagajärjel.
Objektiivseid EKG andmeid T-laine muutuste kohta saab, kui võrrelda puhkeolekus tehtud kardiogrammi ja EKG-d dünaamikas, samuti laboratoorsete uuringute tulemusi.
Kuna ebanormaalne T-laine kuvamine võib viidata CAD-le (isheemiale), ei tohiks regulaarset elektrokardiograafiat tähelepanuta jätta. Regulaarsed visiidid kardioloogi juurde ja EKG protseduur aitavad tuvastada patoloogiat algstaadiumis, mis lihtsustab oluliselt raviprotsessi.
Supraventrikulaarsed ehk supraventrikulaarsed ekstrasüstolid (SVES) on südame enneaegsed kokkutõmbed, mis on põhjustatud impulsi erakordsest moodustumisest kodade juhtivussüsteemi piirkondades, mis asuvad siinussõlme all.
Sel juhul moodustub ühe kodade seinas emakaväline fookus, mis tekitab enneaegseid elektrilisi impulsse. Need põhjustavad kodade ja seejärel vatsakeste kokkutõmbumist. Pärast ekstrasüstooliat taastub normaalne siinusrütm.
SVES-id moodustavad ligikaudu kolmandiku kõigist ekstrasüstoolidest. Need jagunevad atrioventrikulaarsest ristmikul ja aatriumist (kodades) ekstrasüstolideks. Kodade ekstrasüstolid moodustavad suurema osa supraventrikulaarsetest. Nii kodade kui ka atrioventrikulaarse ristmiku ekstrasüstolidel on samad põhjused ja arengumehhanismid. Ka nende ravitaktika ei erine. Seetõttu räägivad nad enamasti supraventrikulaarsest ekstrasüstoolist, eristamata selle üksikuid tüüpe.
Põhjused
Kilpnäärme patoloogia võib kaasa aidata arütmia tekkele.
Ligikaudu kolmandikul juhtudest ei kaasne SVES-iga orgaanilisi muutusi südames ja see on funktsionaalne. Neid võib esineda ka tervetel inimestel. Sel juhul põhjustavad SVES-i autonoomsed häired, millega sageli kaasnevad harva esinevad südamelöögid, arteriaalne hüpotensioon, vagusnärvi toonuse tõus, eriti jäsemete higistamine.
SVES ilmneb sageli tee, kohvi, alkohoolsete jookide liigse tarbimise ja ka suitsetamise korral. Neid võivad vallandada emotsionaalne või füüsiline stress või kehaasendi muutused. Funktsionaalse ekstrasüstooliga päevasel ajal ei märka patsiendid sageli arütmiat. Ekstrasüstolid hakkavad neid häirima õhtul, lamavas asendis, enne magamaminekut.
SVES kaasneb paljude südamehaigustega. Kõige sagedamini registreeritakse neid kroonilise isheemilise südamehaiguse (stenokardia, infarktijärgne kardioskleroos) korral, samuti aktiivse reumaatilise protsessi taustal. Selle arütmia ilmnemist soodustab kodade laienemine ja nende seinte venitamine, näiteks mitraalstenoosi korral. Sel juhul asendatakse supraventrikulaarne ekstrasüstool kodade virvendusarütmiaga.
SVES võib tekkida ägeda müokardiinfarkti ajal ja kaasneda müokardiidi, hüpertensiooni ja kaasasündinud südamerikkega. Need esinevad kroonilise cor pulmonale, feokromotsütoomi (hormoone tootva neerupealise kasvaja), türeotoksikoosi ja menopausijärgse müokardi düstroofia korral. Lisaks võib SVES-i põhjustada hüpokaleemia, st kaaliumipuudus veres. Harvadel juhtudel ilmnevad need südameglükosiidide üleannustamisega (digitaalmürgitus).
SVES esineb ägedate ja krooniliste infektsioonide, tonsilliidi, samuti kroonilise koletsüstiidi ja teiste kõhuorganite haiguste korral.
Kliinilised tunnused
Supraventrikulaarse ekstrasüstooliga patsientide kaebused sõltuvad paljudest teguritest. Arvatakse, et funktsionaalse ekstrasüstooliga noored taluvad SVES-i halvemini. Nad võivad kurta erinevate aistingute üle rinnus ja kaelas, mis meenutavad ümberpööramist, "kala laperdamist" või külmumist. Mõnel juhul kaasneb ekstrasüstoliga pearinglus ja nõrkus.
Kui ekstrasüstool tekib orgaanilise südamehaiguse taustal, siis seda sageli ei tunta, patsiendid harjuvad ega pööra sellele tähelepanu. Kaebused on peamiselt tingitud põhihaigusest.
Diagnostika

SVES diagnoositakse puhkeoleku elektrokardiograafia (EKG) ja 24-tunnise Holteri EKG monitooringu abil.
Kodade ekstrasüstoolile on iseloomulik muutunud P-laine enneaegne ilmumine, mis peegeldab kodade ergutamist emakavälisest fookusest. Kõige sagedamini järgneb sellele normaalne või kergelt deformeerunud ventrikulaarne kompleks. Mõnikord ei toimu vatsakeste kontraktsiooni, sel juhul räägitakse blokeeritud SVES-ist. Pärast kodade ekstrasüstooli registreeritakse tavaliselt mittetäielik kompenseeriv paus. See tähendab, et kahe kõrvuti asetseva löögi vaheline kaugus on väiksem kui kahekordne kaugus kahe tavalise siinuslöögi vahel.
Kui emakaväline fookus paikneb atrioventrikulaarses ristmikul, registreeritakse EKG-s enneaegne muutumatu ventrikulaarne kompleks. P-lainet ei tuvastata. Muudel juhtudel toimub erutus kodadesse tagasiulatuvalt, nii et pärast ekstrasüstoolset ventrikulaarset kompleksi ilmub negatiivne P-laine.
24-tunnise Holteri EKG monitooringu analüüsimisel määrab funktsionaalse diagnostika arst SVES-ide koguarvu, täpsustab nende teema (allika) ning tuvastab paaris- ja grupi-SVES-id. See uuring annab teavet ekstrasüstoolide jaotumise kohta ajas, nende seose kohta pulsisagedusega, uneperioodi, kehalise aktiivsuse ja ravimite kasutamisega. Seetõttu on igapäevane EKG jälgimine patsiendi läbivaatuse oluline osa.
Ravi
Põhihaiguse ravi on ette nähtud.
Patsiendil soovitatakse loobuda kohvi, kange tee, alkoholi joomisest ja suitsetamisest loobuda. Ta ei tohiks üle süüa. Toidus on vaja suurendada kaaliumisisaldust. Tööl ja kodus on vaja head und ja soodsat psühholoogilist keskkonda.
Soovitatav on võtta taimseid rahusteid: palderjan, emakas, Zelenini tilgad.
Kui ekstrasüstool ei ole seotud südamehaigustega ja ilmneb puhkeolekus, võib kasutada antikolinergilisi ravimeid, eriti belladonnat sisaldavaid ravimeid. Kui see ilmneb treeningu taustal, aitavad beetablokaatorid.
Orgaanilise supraventrikulaarse ekstrasüstooli korral on beetablokaatorid valitud ravimid. Kui need on ebaefektiivsed, võib kasutada verapamiili ja kinylentiini. Samaaegse vereringepuudulikkuse korral kaalutakse südameglükosiidide kasutamise näidustusi.
Kui efekti pole, võite kasutada ravimeid, mis on efektiivsed nii supraventrikulaarse kui ka ventrikulaarse ekstrasüstoli korral. Nende hulka kuuluvad amiodaroon, disopüramiid, allapiniin, rütmonorm ja teised.
Ventrikulaarsed ekstrasüstolid: põhjused, tunnused, ravi Ventrikulaarsed ekstrasüstolid (VES) on erakordsed südame kokkutõmbed, mis tekivad intraventrikulaarsest...
Ekstrasüstool: põhjused, sümptomid, ravi Ekstrasüstool on kogu südame või selle osade enneaegne kokkutõmbumine erakordse impulsi mõjul. Selline erakordne impulss ilmub...
Subendokardiaalse isheemia põhjused ja ravi
Isheemiat iseloomustab müokardi ebapiisav verevarustus. Seda seisundit peetakse siiski mööduvaks ja lühiajaliseks. Selle väljatöötamise käigus tekivad mitmesugused elektrolüütide ja biokeemilised häired, kuigi rakustruktuur ise säilib. Isheemia kaob pärast protsesside kadumist.
- Põhjused
- Sümptomid
- Diagnostika
- Ravi
- Ärahoidmine
Oluline on mõista, et isheemia mõjutab täpselt ventrikulaarse repolarisatsiooni protsessi, mis läheb subendokardi osadest edasi müokardi subepikardiaalsetesse osadesse. Müokard omandab negatiivse laengu. Subendokardi isheemia tähendab, et kogu müokard omandab negatiivse laengu, kuid depolarisatsiooniprotsesse ei häirita.
On vaja eristada isheemia subendokardiaalset vormi subepikardiaalsest vormist. Esimesel juhul areneb isheemia piiratud alal, mis on subendokardi tsoon. Teisel juhul läheb isheemia endokardist epikardisse.
Põhjused
Kõige sagedamini areneb isheemia ateroskleroosi või arterite spasmi tõttu. Väärib märkimist, et mööduv isheemia võib tekkida isegi täiesti tervel inimesel, kuna arterite spasm võib tekkida järgmistel põhjustel:
- hormonaalsed häired;
- külm;
- valu ja nii edasi.
Ateroskleroosi otsesed põhjused võivad olla väga erinevad, ulatudes vanusest kuni kehva eluviisini. Kuna ateroskleroos on tänapäeval üsna levinud haigus, on ka isheemia üha tavalisem.
Sümptomid
Haiguse sümptomid võivad olla erinevad. Enamasti ilmnevad need järgmiselt:
- põletav või suruv valu, mis võib liikuda vasakule käele, kaelale jne;
- iiveldus;
- nõrkus;
- õhupuuduse tunne.
Tavaliselt on kõige esimesed sümptomid valulikud aistingud. Peate sellele võimalikult kiiresti tähelepanu pöörama, kuna sellest sõltub ravi varasem edu. Samuti tasub arvestada, et mõnel patsiendil võib isheemia tekkida ilma sümptomiteta. Seetõttu on kõige parem läbida regulaarne diagnostika.
Diagnostika
Isheemia diagnoosimiseks kasutatakse erinevaid meetodeid. Holteri jälgimine on alati väga oluline punkt. Subendokardi isheemiat määravad mitmed tegurid.
Näiteks täheldatakse sügavat negatiivset T-lainet, mis registreeritakse repolarisatsiooniprotsessi muutumise tõttu. Esinevad ka ebakõlalised muutused. Kui tekib eesseina subendokardiaalsete kihtide isheemia, märgatakse madala amplituudiga positiivset T-lainet. Selle laine vähenemine on taas seotud repolarisatsiooniga. EKG-s saab tuvastada isheemia üldisi iseloomulikke tunnuseid:
- S-T segmendi depressioon;
- positiivne kõrge tipptasemega T-laine;
- negatiivne T-laine.
Ravi
Isheemia ravi hõlmab tingimuste loomist, mis hõlbustavad kompenseerivate võimete arengut. See tähendab, et muudatusi läbinud veresoon tuleb asendada uute anumatega, mis sobivad orelile ja lähevad vanast kanalist mööda. Seda saab teha füsioteraapia, ravimite ja kirurgia abil. Kui isheemia hakkab äge, määratakse valuvaigistid.
Verest on vaja kontrollida sellist omadust nagu viskoossus. Pärast hüübimis- ja antikoagulatsioonisüsteemide kontrollimist võib tuvastada teatud kõrvalekaldeid, mille puhul määratakse korrigeerivad ravimid.
Kõik retseptid peab koostama arst. Eneseravi võib asja veelgi hullemaks muuta, sest ravimite ja protseduuride väljakirjutamisel võtab arst arvesse mitte ainult südame-veresoonkonna süsteemi seisundit, vaid ka keha tervikuna. Ravi käigus on väga oluline järgida tervislikku eluviisi ja toitumist. Samad meetmed sisalduvad isheemia ennetamises
Ärahoidmine
Esimese asjana peavad need, kes suitsetavad, kuid soovivad vältida isheemiat või selle ägenemist, sellest halvast harjumusest loobuda. Lisaks peab keha kogema regulaarset füüsilist aktiivsust. Loomulikult peaksite sellele küsimusele lähenema tasakaalustatult ja kõige parem on arutada koormust spetsialistiga.
Sama oluline on ka dieedi järgimine. Õige toitumine on alati olnud tervise võti. Toitumise osas on oluline pöörata tähelepanu kalorite arvule, mis sõltub kehalise aktiivsuse intensiivsusest.
Isheemia ise, kui see ei edene ega süvene, ei kujuta endast potentsiaalselt ohtlikku ohtu inimestele. Palju oleneb inimesest endast ja tema suhtumisest oma tervisesse.
- 15.05.2018 kell 17:20
Kommentaari jätmisega nõustute kasutajalepinguga
- Arütmia
- Ateroskleroos
- Veenilaiendid
- Varicocele
- Hemorroidid
- Hüpertensioon
- Hüpotensioon
- Diagnostika
- Düstoonia
- Insult
- Südameatakk
- Isheemia
- Veri
- Operatsioonid
- Süda
- Laevad
- Stenokardia
- Tahhükardia
- Tromboos ja tromboflebiit
- Südame tee
- Hüpertensioon
- Survekäevõru
- Normalife
- Allapinin
- Asparkam
- Detralex