Autoimmuunne türeoidiit (AIT) on kilpnäärme krooniline patoloogiline häire, mis on põhjustatud autoimmuunreaktsioonidest. Seda haigust iseloomustab kilpnäärme hormoonide moodustumise eest vastutavate follikulaarsete struktuuride kahjustus T-lümfotsüütide rünnaku tagajärjel, mis on tingitud veast enda keharakkude tuvastamisel.
See haigus ei ole haruldane, kuna see moodustab ligikaudu kolmandiku kõigist kilpnäärme häiretest. Naised on haigusele vastuvõtlikumad, meestel diagnoositakse sarnast häiret paarkümmend korda harvemini. Patoloogia areneb peamiselt vanuses 40–55 aastat, kuid viimastel aastakümnetel on haigus kalduvus noorematel inimestel ja lastel.
Autoimmuunne türeoidiit on mitmed sarnase päritoluga patoloogilised seisundid.
On selliseid haigusi:
- Krooniline AIT, selle haiguse vanem nimi -. Kroonilist vormi võib nimetada ka lümfomatoosseks või lümfotsüütiliseks türeoidiidiks. Patoloogia olemus on T-lümfotsüütide ebanormaalne tungimine aluseks olevasse näärmekoesse. See patoloogiline protsess põhjustab parenhüümirakkude suhtes ebanormaalselt kõrge antikehade kontsentratsiooni, mis põhjustab elundi ja isegi selle struktuuri häireid. Sel juhul väheneb joodi sisaldavate kilpnäärmehormoonide kontsentratsioon veres ja tekib hüpotüreoidism. Seda tüüpi haigus on krooniline, päritud põlvkondade kaupa ja võib olla üks paljudest autoimmuunprotsessidest organismis.
- - haiguse enim uuritud vorm, kuna see patoloogia on palju levinum kui teised AIT variandid. Põhjuseks on kaitsemehhanismide liigne taasaktiveerumine pärast sünnitust (raseduse ajal on naise immuunsus alla surutud, millel on loote jaoks suur bioloogiline tähtsus). Kui sünnitaval naisel on eelsoodumus, on patoloogia tekkimise tõenäosus üsna suur.
- Valutu või vaikne AIT- see on sarnane sünnitusjärgse türeoidiidiga, kuid patoloogial puudub seos lapse kandmisega ja selle esinemise täpsed põhjused pole praegu teada. Erineb valusündroomi puudumisel.
- Tsütokiinidest põhjustatud türeoidiit- patoloogia, mis tekib interferooni pikaajalise kasutamise kõrvaltoimena verehaiguste või C-hepatiidiga inimestel.
Märkus. Kõik ülaltoodud patoloogiatüübid, välja arvatud krooniline türeoidiit, on sarnased elundi patoloogiliste protsesside samas järjestuses. Esimesi etappe iseloomustab destruktiivse türeotoksikoosi areng, mis hiljem asendub mööduva hüpotüreoidismiga.
Haiguse kliinilised vormid
Autoimmuunne türeoidiit erineb sümptomaatiliste ja morfoloogiliste tunnuste poolest, seetõttu on tavaks jagada see tabelis näidatud vormideks.
Tabel. Autoimmuunse türeoidiidi kliinilised vormid:
| Haiguse vorm | Kirjeldus |
|
|
Kliiniline pilt puudub, kuid on immunoloogilised sümptomid. Kilpnääre ei ole muutunud ega veidi suurenenud, kuid mitte rohkem kui 2 kraadi. Parenhüüm on homogeenne, ilma tihenditeta, kerged türeo-või tunnused on lubatud. Hormoonide sekretsioon ei ole häiritud. |
|
|
Esineb struuma (kilpnäärme suurenemine). Märgid on tingitud kilpnäärmehormoonide madala või kõrge sekretsiooni kergetest ilmingutest. Ultraheli näitab kogu elundi difuusset suurenemist või sõlmede esinemist, samuti mõlemat tunnust korraga, mis juhtub mõnevõrra harvemini. Seda vormi iseloomustab sagedamini sünteetilise aktiivsuse säilimine normaalse või mõõduka hüpersekretsiooni korral, kuid haiguse edenedes süntees väheneb ja hormoonide rikkalik tootmine asendub kilpnäärme alatalitlusega. |
|
|
Kliiniline pilt vastab hüpotüreoidismile ja elundi suurus jääb normaalseks või veidi väheneb. See haigusvorm on tüüpiline eakatele ja noortel patsientidel on see võimalik alles pärast kokkupuudet oluliste kiirgusdoosidega. |
Märge. Autoimmuunse türeoidiidi atroofilise vormi kõige raskematel juhtudel täheldatakse sünteetiliste rakkude olulist hävimist, mille tõttu hävib märkimisväärne osa kilpnäärmest, samal ajal kui selle funktsionaalne aktiivsus langeb madalaima tasemeni.
Hashimoto tõve etapid:
| 1. etapp - hüpertüreoidism | 2. etapp - eutüreoidism | 3. etapp - pöördumatu hüpotüreoidism | |
| Kirjeldus | Seda iseloomustab türotsüütide vastaste antikehade järsk tõus, nende massiline hävitamine ja suure hulga kilpnäärmehormoonide vabanemine verre. | Järk-järgult väheneb hormoonide kontsentratsioon normaalsele tasemele ja algab kujuteldava heaolu periood. Antikehad jätkavad kilpnäärme kudede hävitamist |
Kilpnäärme rakkude jätkuva hävimise tõttu väheneb selle aktiivsus järk-järgult ja patsiendil tekib pöördumatu hüpotüreoidism. Haiguse äärmuslik arenguaste on kilpnäärme näärmerakkude täielik asendamine sidekoega. |
| Kestus | Esimesed 6 kuud alates haiguse algusest | 6-9 (kuni 12) kuud alates haiguse algusest | Pärast 9-12 kuud alates haiguse algusest ja pärast seda |
| Iseloomulikud sümptomid |
|
Selles haiguse staadiumis kliinilised sümptomid tavaliselt puuduvad. Patsient tunneb end hästi, kilpnäärmehormoonide laboratoorsed uuringud on normi piires. Patoloogilisi muutusi elundis saab näha ainult ultraheli abil: selle struktuur muutub heterogeenseks, sellesse tekivad tsüstid ja seejärel tihedad sidekoe sõlmed. |
|
Haiguse haruldased vormid
Lisaks ülaltoodud vormidele on immuuntüreoidiidil mitu üsna haruldast vormi:
- Alaealine.
- Sõlmede moodustumisega.
Nüüd neist igaühe kohta üksikasjalikumalt.
Juveniilne vorm
See areneb lapsepõlves ja enamasti noorukieas.
Manifestatsioonid:
- Ultraheli käigus tuvastatud spetsiifilised muutused.
- Ab-TPO leidub veres.
Juveniilse autoimmuunse türeoidiidi prognoos, mis on üsna soodne, paraneb enamasti spontaanselt, kui patsient saab 18-20-aastaseks. Kuid harvadel juhtudel on patoloogia üleminek krooniliseks vormiks siiski võimalik.

Miks haigus areneb, pole tänapäeva teadusele täiesti selge. Arvatakse, et seda võivad esile kutsuda hormonaalsed muutused lapse kehas puberteedieas.
Türeoidiit koos sõlmedega
See vorm avaldub nii AT-TPO tiitri suurenemisena kui ka ultraheliga antud pildi muutumisena - toimub pidev muutus sõlmede konfiguratsioonis ja suuruses, kas ühinevad, siis jagunevad, siis suurenevad, siis väheneb. Diagnoosi kinnitamiseks kasutatakse peennõela aspiratsioonibiopsiat, mis annab täpset teavet koe kohta, millest sõlmed koosnevad.
Seda tüüpi AIT-i ei saa ravida, välja arvatud äärmuslikel juhtudel, kui kilpnääre on nii palju kasvanud, et nääre on nihutanud või pigistanud teisi organeid - söögitoru või hingetoru. See olukord on näidustus kirurgiliseks sekkumiseks.
Põhjused

Ühest pärilikust seisundist haiguse tekkeks ei piisa.
Autoimmuunse türeoidiidi tekke provotseerimiseks on vajalik kokkupuude allpool loetletud kahjulike teguritega:
- hingamisteede viirushaiguste ajalugu;
- pidevate nakkusallikate ja nakkuskollete olemasolu, näiteks haiged mandlid, kaaries, krooniline bakteriaalne riniit ja muud haigused;
- ebasoodsad keskkonnatingimused: suurenenud taustkiirgus, joodipuudus, toksiinide, eriti kloori ja fluoriühendite olemasolu, mis põhjustavad T-lümfotsüütide liigset agressiivsust;
- eneseravi hormonaalsete ja joodipreparaatidega või nende pikaajaline kasutamine;
- liigne kirg päevitamise vastu, eriti aktiivse infrapunakiirguse tundide ajal;
- rasketes stressiolukordades.
Teadlased on tuvastanud seose inimese immuunstaatuse ja tema emotsionaalse sfääri vahel.
See avaldub järgmiselt:
- Stressiolukorrad ja depressioon provotseerivad teatud hormoonide tootmist;
- Need bioloogiliselt aktiivsed ained panevad keha ennast ründama;
- Selle rünnakuga seotud antikehad on suunatud kilpnäärmele.
Selle tulemusena areneb autoimmuunne türeoidiit, mille psühhosomaatika väljendub esialgu sagedastes depressiivsetes seisundites. Seetõttu on selle patoloogia all kannatavad inimesed sageli ümbritsevas maailmas toimuva suhtes ükskõiksed, neil on sageli halb tuju ja vähene füüsiline aktiivsus.
Huvitav: sageli sunnib patsiente selle patoloogiaga arstiabi otsima halb psühholoogiline, mitte füüsiline seisund.
Sümptomid

Nagu eespool mainitud, ei ole esialgsetel etappidel (eutüreoidne ja subkliiniline faas) selgelt määratletud kliiniline pilt. Väga harva on nendel perioodidel võimalik elundi suurenemine struuma kujul.
Sel juhul tunneb inimene ebamugavustunnet kaelas (survet või tükki), ta väsib kiiresti, keha nõrgeneb ja võib esineda kergeid liigesevalusid. Kõige sagedamini ilmnevad sümptomid esimestel aastatel, kui haigus alles hakkab arenema.
Märgid on tingitud käimasolevatest protsessidest, mis vastavad näidatud faasidele. Kuna koe struktuur hävib, jääb haigus eutüreoidse faasi, misjärel see läheb üle püsivaks hüpotüreoidismiks.
Sünnitusjärgne AIT avaldub mitteintensiivse türotoksikoosina 4 kuud pärast sündi. Naine on tavaliselt rohkem väsinud ja kaotab kaalu.
Sümptomid ei ole sageli enam väljendunud (higistamine, tahhükardia, palavik, lihasvärinad ja muud väljendunud nähud). Kilpnäärme alatalitlus algab viienda kuu lõpus pärast lapse sündi, harva võib see olla seotud depressiivse sünnitusjärgse seisundi tekkega.
Märge. Valutu türeoidiit väljendub vaevumärgatava, peaaegu asümptomaatilise türotoksikoosina.
Diagnostika

AIT-d pole nii lihtne diagnoosida enne, kui hormoonide vähenenud kontsentratsioon hakkab ilmnema. Diagnoosi tegemiseks võtab endokrinoloog arvesse diagnoosimisel saadud sümptomeid ja analüüsitulemusi. Kui sugulastel on see haigus, siis see fakt kinnitab autoimmuunse türeoidiidi esinemist inimesel.
Haigusele viitavad testi tulemused:
- leukotsütoos veres;
- immunogramm näitab kilpnäärme hormoonide vastaste antikehade olemasolu;
- biokeemiline vereanalüüs näitab kilpnäärmehormoonide ja TSH sisalduse muutust;
- Ultraheli aitab määrata parenhüümi ehhogeensust, näärme suurust, sõlmede või tihendite olemasolu;
- peennõela biopsia võimaldab valida kilpnäärme kude histoloogiliseks analüüsiks, autoimmuunse türeoidiidi korral tuvastatakse patoloogiliselt suur lümfotsüütide kogunemine elundi kudedesse.
Usaldusväärse diagnoosi tegemise oluline tunnus on järgmiste näitajate samaaegne olemasolu:
- kilpnäärme parenhüümi (AT-TPO) vastaste antikehade kõrgenenud tase;
- koe struktuuri hüpoehogeensus;
- hüpotüreoidismile iseloomulike nähtude olemasolu.
Kui mõni ülaltoodud kolmest märgist puudub, saame rääkida ainult haiguse tõenäolisest esinemisest, kuna kaks esimest märki ei saa usaldusväärselt viidata AIT olemasolule.
Reeglina määratakse ravi, kui haigus läheb hüpotüreoidismi faasi. See toob kaasa asjaolu, et enne selle faasi algust pole kiireloomulist vajadust diagnoosi kindlaks teha ja sobivat ravi määrata.
Ultraheli abil tuvastatud muutused
Lisaks objektiivsetele ja laboratoorsetele andmetele on olemas ka türeoidiidi kajatunnused, mis seisnevad kilpnäärme ehhogeensuse vähenemises ja väljendunud muutuste tekkes, mis on olemuselt hajusad.

Fotol on näha, et autoimmuunsest türeoidiidist kahjustatud kilpnääre on tumedamat värvi kui tervel ning selle struktuur on väga heterogeenne – selle kude on erinevates kohtades kas tumedam või heledam.
Üsna sageli avastavad ultrahelidiagnostika spetsialistid koos elundi struktuuri heterogeensusega tumedamaid koldeid. Kuid need ei ole alati tõelised sõlmed.
Nii näevad ultrahelil välja väljendunud põletikukolded. Nende nimi on "pseudosõlmed". Nende autoimmuunse türeoidiidiga kilpnäärme kudedesse ilmunud tihendite olemuse selgitamiseks, kui nende suurus on 10 või enam millimeetrit, tehakse biopsia.
Võetud proovi histoloogiline uurimine aitab vastata küsimusele selle päritolu kohta. Sellised struktuurid võivad AIT taustal osutuda "pseudonoodideks", healoomulisteks kolloidsõlmedeks ja pahaloomulisteks kasvajateks.
Histoloogilised tunnused
Kilpnäärme koeproovi uurimisel võib tuvastada järgmisi türeoidiidi histoloogilisi tunnuseid:
- Immuunelementide elundi kudedesse imbumine(lümfotsüüdid tungivad neisse, immutades nende struktuuri). Plasmarakud on selles protsessis domineerivad elemendid. Infiltratsioon võib olla erineva küllastusastmega ning jaguneb ka difuusseks (ühine protsess) ja fokaalseks (lümfotsütaarsed elemendid on teatud kohtades lokaliseeritud).
- Lümfoidsete folliikulite kasv kus on aretuskeskused.
- Oksüfiilse kerge epiteeli koe suurte rakkude ilmumine nimetatakse Hürtli või Ashkinazi rakkudeks. Need moodustuvad enamiku kilpnäärmes toimuvate protsesside intensiivistumise tõttu. Ashkinazi rakud näitavad võimsat metaboolset aktiivsust. Kuid nende päritolu ja areng ei ole seotud kahjustatud kilpnäärme hävimise, düstroofia või onkogeneesi protsessidega. Need on loodud selleks, et tugevdada looduslikke protsesse, mille eest kilpnäärme kude vastutab ja mis kannatavad patoloogilise protsessi mõju all.
- Regeneratiivsed protsessid. Erinevalt autoimmuunse türeoidiidi ajal tekkivast lümfotsütaarsest infiltratsioonist püüab kilpnääre taastuda ja moodustab tervete funktsionaalsete epiteelirakkude alad, mis mõnel juhul on papillaarse välimusega. Need kasvud on healoomulised. Üldiselt iseloomustavad autoimmuunprotsesse reparatiivse regeneratsiooni ilmingud, millel on selge kalduvus suurendada follikulaarse epiteeli koe mahtu.
- Kilpnäärme kudede fibroos, mille juures esineb kollageeniseerumisele kalduvate argürofiilsete kiudude võrgustiku paksenemine. Selliste protsesside tulemus võib olla elundikoe jagunemine väljendunud lobulaarseteks segmentideks. Kudede fibroos on iseloomulikum difuussele autoimmuunsele türeoidiidile kui fokaalsele türeoidiidile.

Ravi
Tänapäeva meditsiinipraktikas puudub autoimmuunse türeoidiidi spetsiifiline ravi, mistõttu ei saa haigust peatada hetkeni, mil organism hakkab tundma kilpnäärmehormoonide puudust. Türotoksilise faasi tunni ajal ei soovita arstid kasutada ravimeid, mis stabiliseerivad liigset hormooni tootmist (tiamazool, propüültiouratsiil jt), kuna sel juhul ei toimu hüpersekretsiooni ja hormonaalne tase tõuseb ajutiselt hormoonide kokkuvarisemise tõttu. folliikuleid ja kilpnääret stimuleerivate hormoonide vabanemist. Südametegevuse rikkumise korral määratakse patsiendile beetablokaatorid
Kilpnäärme alatalitluse korral on inimene sunnitud võtma hormonaalseid ravimeid (hormoonasendusravi). Glükokortikoidid on näidustatud, kui diagnoositakse AIT ja alaägeda türeoidiidi kombinatsioon.
See seisund esineb sageli külmal aastaajal. Samuti on näidatud mittehormonaalsete põletikuvastaste ravimite, näiteks diklofenaki ja teiste kasutamine. Kindlasti määrake ravimid, mis korrigeerivad immuunsüsteemi aktiivsust. Elundi atroofia korral on vajalik kirurgiline sekkumine.
Sõltuvalt Hashimoto tõve kulgemise, tüübi ja raskusastme omadustest võib ravi läbi viia kolmes suunas:
- Narkootikumide ravi kilpnäärmehormoonide sünteetiliste analoogide ravimitega (Eutiroks, L-türoksiin). Asendusravi aitab võidelda progresseeruva kilpnäärme alatalitlusega, kuid ravimi annust tuleb pidevalt suurendada.
- Kilpnäärme kudede kirurgiline eemaldamine on tavaliselt ette nähtud elundi peaaegu täielikuks hävitamiseks. Pärast kirurgilist ravi on vajalik ka eluaegne hormoonasendusravi.
- Arvutirefleksoloogia on üks paljulubavamaid meetodeid Hashimoto tõve ravimiseks. See põhineb madala sagedusega alalisvoolu mõjul bioloogiliselt aktiivsetele punktidele, mis viib närvi-, immuun- ja endokriinsete protsesside stimuleerimiseni kilpnäärme kudedes ja elundi taastamiseni. On veel vara öelda, et autoimmuunse türeoidiidi raviks on leitud tõhus vahend, kuid meetod annab positiivseid tulemusi ja seda võetakse edukalt meditsiinipraktikasse.
Millised on piirangud?

AIT-i põdevad patsiendid peavad järgima teatud piiranguid, et mitte provotseerida uue retsidiivi tekkimist.
Autoimmuunne türeoidiit - vastunäidustused:
- Paljud inimesed arvavad ekslikult, et joodi sisaldavad ravimid on kilpnäärme talitlushäirete korral vajalikud. Tegelikult võivad need ravimid nii aidata kui ka kahjustada, seega on sel juhul oluline mitte ise ravida, isegi kui me räägime "kasulikest" vitamiinidest või mineraalide kompleksidest. Näiteks autoimmuunse türeoidiidi korral suurendab jood kilpnäärmerakke hävitavate antikehade hulka.Vaid arstil on T3 ja T4 analüüside tulemuse põhjal õigus välja kirjutada põhiraviks joodi sisaldavad ravimid.
- Seleenipuuduse korral on T3 ja T4 muundamine häiritud, mis viib kilpnäärme alatalitluse tekkeni. Teisisõnu sünteesib see mikroelement hormooni, mis loob rakkudes energiat. Rikkumise korral parandab kilpnääre oma tööd, suurendades pindala (kasvab, sellele tekivad sõlmed või tsüstid). Kuid mikroelemendist ikka ei piisa! Seega on seleenil oluline roll autoimmuunse türeoidiidi korral. Kuid seda ei määrata kõigil juhtudel: kui patsiendil on türeotoksikoos, siis on see mikroelement vastunäidustatud.
- Paljud patsiendid on huvitatud sellest, kas kilpnäärme talitlushäire korral on võimalik vaktsineerida (näiteks gripi vastu)? Endokrinoloogid märgivad, et autoimmuunne türeoidiit ja vaktsineerimine ei ole kokkusobivad mõisted. Fakt on see, et AIT on tõsine immuunhäire, nii et vaktsineerimine võib ainult süvendada hormonaalset tasakaalustamatust.
Prognoos

Üldiselt on piisava ravi määramisel prognoos suhteliselt positiivne. Kui ravi alustatakse esimeste destruktiivsete muutuste ajal elundis, siis negatiivsed protsessid aeglustuvad ja haigus jõuab pikaajalise remissiooni perioodi.
Üsna sageli püsib rahuldav seisund 12-15 aastat või kauem, kuigi nendel perioodidel pole välistatud ägenemised. AIT tunnuste ja vastavate antikehade esinemine veres on sümptomid, mis viitavad hüpotüreoidismi tekkele tulevikus.
Kui haigus tekkis pärast sünnitust, on AIT-i tekke tõenäosus teise raseduse ajal 70%. Kõigist sünnitavatest naistest, kes kannatavad sünnitusjärgse sündroomi all, tekib kolmandikul kilpnäärme alatalitluse stabiilne vorm.
Ärahoidmine
Spetsiifilist profülaktikat, mis haiguse arengu täielikult välistaks, praegu ei eksisteeri. Äärmiselt oluline on tuvastada areneva haiguse tunnused võimalikult varakult ja alustada õigeaegselt õiget ravi, et kompenseerida kilpnäärmehormoonide ebapiisavat tootmist.
Riskirühma kuuluvad naised, kellel on suurenenud immuunvastus kilpnäärme rakkudele (AT-TPO test), kes hakkavad rasestuma. Sellistel patsientidel on vajalik range kontroll organi töö üle lapse kandmise ajal ja pärast sünnitust.
Küsimused
Tere, doktor! Läbisin laboratoorsed testid, mille tulemustes on TSH AIT-s 8,48 μIU / ml (norm on 0,27–4,2). Endokrinoloog määras kreeka pähkli vaheseinte keetmise, määras vastuvõtukuuri ja määras järgmise konsultatsiooni 3 nädala pärast. Kas see on haiguse kvalifitseeritud ravi? Või pean ma ravimeid võtma? Äkki hormoonid?
Tere! Kas olete käinud ultrahelis? Millised muutused on kilpnäärmes pärast viimast uuringut toimunud? Või oli see originaal?
Sümptomite nii vähese kirjeldusega on raske soovitusi anda. Kui teie endokrinoloogil on käepärast mitte ainult laboratoorsete, vaid ka instrumentaalsete uuringute tulemused, siis on teile soovitatud ravi üsna pädev ja seda tuleb järgida.
Tere õhtust! Öelge mulle kilpnäärme AIT diagnoosimisel, kui kaua nad sellega elavad? Minu ravispetsialist ei andnud mulle sellele küsimusele vastust. Selleks ajaks, kui ma koju jõudsin, et teiega ühendust võtta, olin ma väsinud. Tänan teid juba ette vastuse eest.
Tere! Autoimmuunse türeoidiidiga patsiendid elavad piisavalt kaua. Haigus ei pruugi üldse areneda. Hüpotüreoidismi tekkega on ette nähtud ravimid.
Kui ravimite võtmise efektiivsus on madal, võib spetsialist määrata kirurgilise sekkumise, mille järel määratakse teile hormoonasendusravi. Püüdke mitte keskenduda liiga palju haigusele, kuid samal ajal järgige kõiki teid raviva spetsialisti soovitusi. Soovin teile edu ravimisel.
Natuke rohkem Hashimoto tõve kohta:
Siin on lisaküsimustele vastamiseks veidi rohkem teavet kui üldises artiklis.
Mis on Hashimoto türeoidiit?
Hashimoto türeoidiit on autoimmuunhaigus, see tähendab, et see on seotud immuunsüsteemi talitlushäiretega. Lihtsamalt öeldes kutsub immuunsüsteem keha infektsioonide eest kaitsmise asemel esile põletikulised protsessid kudedes iseenesest. Arengu põhjuseid ei mõisteta lõpuni – nende hulgas muidugi geneetiline eelsoodumus ning haiguse arengu vallandaja (kuid mitte põhjus) võib olla stress. Nakkuse (viiruste) mõju Hashimoto tõve arengule ei ole veel tõestatud.
Autoimmuunhaigused hõlmavad suurt rühma: vitiliigo, alopeetsia areata, tsöliaakia, reumatoidartriit, Addisoni-Birmeri tõbi (mao limaskesta põletik koos B12-vaegusaneemia tekkega), muud kilpnäärmega seotud haigused (Gravesi tõbi) ja paljud muud kahjustused.erinevad elundid.
Nende haiguste arengus võib jälgida järgmisi mustreid:
- ühe haiguse areng ei mõjuta teise arengut;
- Ühe haiguse ravi ei saa takistada teise arengut.
Hashimoto tõve olemus on kilpnäärme krooniline põletik – lümfotsüütiline türeoidiit. See protsess võib (kuid mitte tingimata) viia selleni, millele mõnikord eelneb hasitotoksikoosi staadium (vt vastavaid jaotisi). Lõplik kinnitus on võimalik operatsiooni tulemusena saadud kilpnäärmekoe uurimisel. Diagnoosi püstitamiseks pole aga vaja opereerida.
Diagnostika
On kaudseid märke, mis võimaldavad teil haigust diagnoosida:
- hüpoehoiline kilpnäärme parenhüüm;
- kontsentratsiooni tõus (st vähemalt 500 - madalamad väärtused on mittespetsiifilised ja neid võib täheldada ka teiste haiguste korral);
- ebanormaalne TSH tase, mis näitab hüpotüreoidismi või hüpertüreoidismi tunnuseid;
- kui haiguspilt on tüüpiline (näiteks nähud visualiseeritakse ultraheliga ja TSH kontsentratsioon on kõrge, näiteks 40 mU / l), võite antikehade uuringu etapi vahele jätta - see ei lähe tuua midagi uut.
Taaskord tuleb rõhutada, et Hashimoto tõve diagnoosimine ainult mõõdukalt kõrgenenud antikehatiitri põhjal on võimatu. Seetõttu tekivad arstide vahel sageli lahkarvamused ATPO 150 patsientide avalduse esitamisel.
Kõrge anti-TPO tiiter on Hashimoto tõve diagnoosimisel väga oluline, kuid see ei ole eeltingimus. Mõnel patsiendil on madal antikehade tiiter. See juhtub siis, kui põletikuline protsess kulgeb vähese vaevaga või haiguse lõppstaadiumis, kui kilpnäärme kude on juba hävinud ja põletikuline protsess hakkab lõppema.
Paljud patsiendid märkavad testides antikehade taseme muutust või langust ja usuvad, et ravi mõjutas seda protsessi, kuid see pole nii – tavaliselt on antikehade arvu muutus tingitud haiguse loomulikust kulgemisest. haigus.
Hashimoto tõve diagnoosimine ei valmista arstile erilist raskust – see ei ole vähk, mis tuleb avastada varases asümptomaatilises staadiumis ja kiiresti eemaldada. Kui kilpnäärme ületalitluse või hüpotüreoidismi tunnuseid ei leita, rakendatakse patsiendile ainult vaatlust. Selle käigus on võimalik kindlaks teha, kas antud juhul on tõesti tegemist Hashimoto tõve või mõne muu türeoidiidi tüübiga.
Voolu
Kõige tavalisem Hashimoto tõve korral progressiivne muidugi välimuse ja süvenemisega. Sel juhul tuleks kindlasti alustada ravi kilpnäärmehormoonidega. Mõnikord eelneb hüpotüreoidismile kilpnäärmehormoonide hüperfunktsiooni periood (hüpertüreoidism), mida antud juhul nimetatakse hasitoksikoos.
Patsientidel muutub kilpnääre suurus: tavaliselt väheneb, kuid mõnikord võib suureneda. Võib tekkida struuma (perioodiline, harvem püsiv), ultraheliuuring võib näidata näärme parenhüümi või piirkondade heterogeensust, mis võivad samuti ilmneda.
Väga harva areneb Hashimoto türeoidiidi tüsistusena lümfoom, mis kutsub esile kilpnäärme olulise suurenemise.
Mõnikord haigus ei progresseeru - antikehade tase veres veidi tõuseb, ultraheliuuringu ajal on näärme parenhüümis kergeid muutusi ja hormoonide vastuvõetavaid kontsentratsioone. Sel juhul ei saa olla kindel, et tegu on Hashimoto türeoidiidiga, mitte mõne muu türeoidiidiga. Mida me tegema peame? Ei muud kui pidev kontroll. Paljud autoimmuunhaigused võtavad ainult selliseid asümptomaatilised vormid.
Sümptomid
Hashimoto türeoidiit ise on vastupidiselt levinud arvamusele asümptomaatiline. Teatud kliiniliste sümptomite ilmnemist seletatakse kas seisundiga või harvemini - (vt vastavaid peatükke).
Sümptomid võivad tuleneda teiste autoimmuunse iseloomuga haiguste paralleelsest arengust, samuti (depressioon või bipolaarsed häired - tsüklilised meeleolumuutused).
Sümptomeid ei esine antikehade taseme tõusu tõttu. Kui kilpnäärme hüpo- või hüperfunktsioon on korrektselt korrigeeritud hormonaalsete ravimitega, siis ei ole patsiendil tekkinud sümptomid kuidagi seotud Hashimoto tõvega. Seetõttu pöörake tähelepanu: kui kilpnäärme funktsioon on kompenseeritud, siis kliinilisi sümptomeid ei täheldata.
Ravi
Selle haiguse puhul ei püüa nad põhjuseid mõjutada. Ravitakse spetsiaalselt või kilpnääret vastavalt üldistele põhimõtetele. Siiani ei toetata praegu esitatavaid ettepanekuid Hashimoto tõve hormonaalsete normide kehtestamiseks, mis vastuvõtmise korral aitaksid kaasa kilpnäärme alatalitluse diagnoosiga inimeste arvu suurenemisele ja nende puhul hormoonravi kasutamisele. Lisateabe saamiseks vaadake jaotist . Mõnikord on vaja anda individuaalseid soovitusi, eriti rasedate naiste ravimisel, nagu allpool kirjeldatud.
Nagu juba märgitud, ei saa ravi kvaliteeti hinnata TPO-vastaste antikehade taseme põhjal. Nende arvul on iseseisev dünaamika, mis sõltub immunoloogiliste protsesside tõsidusest, mida reeglina ei saa kontrollida. Antikehade kontsentratsioon langeb sageli raseduse ajal ja tõuseb tagasi sünnitusjärgsel perioodil; väheneb ka pikaajalise kilpnäärmehaiguse korral, kui selle hävitab põletik.
Kilpnäärmehaiguste (sealhulgas Hashimoto tõve) ravis on murettekitavad katsed kasutada suurtes annustes joodravi, tavaliselt Lugoli lahuse või vetikate kujul, kuna need protseduurid võivad süvendada näärme autoimmuunprotsesse. Mõnikord toimub pseudoparanemine - hormonaalse taseme ajutine normaliseerumine Yod-Basedow nähtuse või hasitotoksikoosi ilmnemise tagajärjel. Mõnel juhul põhjustab see mehhanism türeotoksikoosi sümptomeid, mida on raske ravida (türeostaatikumide toime on nõrk). Mõne aja pärast põhjustab kilpnäärme põletikuliste protsesside väljendunud aktiivsus hüpotüreoidismi suurenemist (või välimust, kui seda varem polnud). Lisateavet selle probleemi kohta leiate artiklist.
Dieet
Kõik patsiendid kombineerivad tavaliselt haiguste, sealhulgas Hashimoto tõve ravi dieediga. Kahjuks on selle probleemi ümber kogunenud palju kinnitamata fakte ja ohtlikke müüte. Tüüpiline viga on keskenduda täiendavatele soovitustele haiguse raviks, kui samal ajal jäävad ravi põhiaspektid tagaplaanile.
Kõige tõhusamad soovitused on tarbida vajalik kogus kaloreid toidust, jättes oma dieedist välja toiduained, mis on selgelt määratletud kui kahjulikud (maiustused), järgides tervisliku toitumise ja kehalise aktiivsuse püramiididel põhinevaid skeeme.
Kilpnäärmehaigused ei ole tänapäeva tsivilisatsiooni peamine terviseprobleem. Peame mõtlema mitte ainult neile, vaid ka teistele, võib-olla palju ohtlikumatele haigustele, eeskätt südame-veresoonkonna ja onkoloogilistele haigustele, mis on seotud meie toitumisega.
Hashimoto türeoidiidi korral soovitatakse sageli gluteenivaba dieeti, kuna haigus ise ja gluteenitalumatus on autoimmuunhaigused ja esinevad sageli koos (nagu paljud teised autoimmuunhaigused). Kuid see üsna lihtne avaldus sisaldab tõsiseid vigu:
- Gluteenitalumatust esineb sagedamini autoimmuunhaigustega patsientidel, kuid see ei tähenda seda tagasiside nende vahel ja gluteeni kõrvaldamine kõrvaldab haigused ise. Paljude haiguste gluteenivaba dieediga ravimise otstarbekus pole vähemalt tõestatud ja loomulikult liialdatud. Autoimmuunne kilpnäärmehaigus möödub mõnikord iseenesest ja sellel pole mingit pistmist ühegi kindla dieediga peale negatiivsete söömiskatsete vältimise.
- Teraviljatooted on oluline relv seedetrakti vähi, diabeedi, rasvumise ja südame-veresoonkonna haiguste ennetamisel. Näiteks hiljutised tõendid näivad näitavat, et südame-veresoonkonna haiguste ennetamise dieedi kõige olulisem tegur ei ole mitte vähene rasvade tarbimine, vaid rohke toidukiudainete tarbimine. Prof Magdalena kirjeldas seda teavet üksikasjalikumalt praktilise meditsiini portaalis (Olszanecka-Glinianowicz M: Note: Whole Grain Consumption and Risk of Cardiovascular Death – Systematic Review Med. Pract., 2016; 10: 107–108, 117).
- Isegi kui selgub, et gluteeni kaotamine on kasulik mõne autoimmuunhaiguse puhul, jääb küsimus, kas see on seda väärt. Paljud autoimmuunhaigused on asümptomaatilised või ilmnevad teatud sümptomitega, mis on kergesti ravitavad, mis ei kehti diabeedi, kasvajate või insuldi puhul. Eesmärgiga vähi ja südame-veresoonkonna haiguste ennetamineõige toitumine ja toitumine on hädavajalikud.
Gluteenitalumatusega inimestel on loomulikult (väiksema pahena) gluteenivaba dieedi juurutamine kohustuslik. See mitte ainult ei kõrvalda talumatuse sümptomeid, vaid aitab ravida ka hüpotüreoidismi, kuna üks tsöliaakia tunnuseid on türoksiini imendumishäire. Kui patsient vajab väga (vahel perioodiliselt) arstiabi, siis tuleb arvestada toitainete talumatuse olemasoluga (sagedamini esineb laktoositalumatus, harvem gluteenitalumatus).
Laktoositalumatus (sagedamini kui gluteen) on seotud seda ainet lagundava ensüümi geneetilise defektiga. See patoloogia ei ole kuidagi seotud autoimmuunprotsessidega, kuid võib ravi segada. Selle tähtsus kilpnäärmehaiguste korral seisneb ka ravimite malabsorptsiooni ohus (kui neid kasutatakse).
Kuidas tuvastada gluteenitalumatust või muud toidutalumatust? See küsimus ei kuulu käesoleva juhendi ja endokrinoloogia enda raamidesse. Kuid üldiselt peetakse enesevaatlust parimaks viisiks. Teatud murettekitavate sümptomite ilmnemisel on "kahtlaseid" toite kõrvaldades ja enda keha reaktsiooni jälgides võimalik kindlaks teha, millise toidutalumatusega on tegemist.
Millist dieeti kasutatakse Hashimoto tõve raviks? Tüüpiline, tervislik ja eelkõige mitmekülgne (ja maitsev) dieet, mis põhineb tervisliku toitumise ja kehalise aktiivsuse püramiidi põhimõtetel koos Vahemere elementidega (mereannid, oliivid jne).
Kas teatud toiduainetes sisalduvad teatud ained on kilpnäärmele kahjulikud (kapsas, rooskapsas jne)? See on pigem teooria kui tegelik probleem. Ei ole tõestatud, et need ained teatud kogustes võivad põhjustada kilpnäärme patoloogilisi muutusi. Haiguse ravi edu võti on mitmekesisust toiduratsioon.
Sarnane põhjendus kehtib ka mereandidest saadava joodi kohta. Liigne joodisisaldus organismis võib ennekõike süvendada kilpnäärme põletikulist protsessi, kuid samal ajal pöördvõrdeline seos puudub, võimaldades neid vähendada, loobudes sellest täielikult. Joodi ja teiste kasulike ainete (polüküllastumata rasvhapete) puudus organismis võib provotseerida paljude probleemide teket. Selle elemendi puudumine põhjustab naistel sünnitusabi tüsistusi, lastel intellektuaalset kahjustust, kilpnäärme suurenemist (struuma), suurendab selle fokaalsete kahjustuste (sõlmede) esinemissagedust ja näärme follikulaarse vähi arengut. Rohkem infot selle kohta leiab ajaveebi rubriigist ja.
Hashimoto ja kilpnäärmevähk
Statistilised andmed näitavad mõnevõrra sagedasemat kilpnäärme pahaloomuliste kasvajate esinemist muutunud koldeid, kui nendega kaasneb põletikuline autoimmuunne kilpnäärmehaigus, sh Hashimoto türeoidiit. Seda fakti kinnitab ka originaalartikli autor (praktiseeriv Poola endokrinoloog) enda tähelepanekute põhjal - viimastel aastatel on tal avastatud kilpnäärmevähk (enamasti papillaarsed kartsinoomid - väga hea prognoosiga muutused) a. sellised inimesed.
On oluline, et sellised juhtumid puudutavad peamiselt inimesi, kellel ei ole hüpotüreoidismi või kellel on kerge, sageli subkliiniline kulg. Nendel inimestel ei täheldatud kudede atroofiat, mis on pahaloomuliste protsesside tuvastamise aluseks. Protsessi kulgu ja arengut sel juhul kirjeldati üksikasjalikult artiklis, kus postitatakse ka fotod (teabe kinnitamiseks), kuna mõned eksperdid usuvad, et autoimmuunprotsessid ja kilpnäärmevähk ei ole kuidagi seotud.
Hashimoto ja vaimsed häired
Nagu juba mainitud, võivad Hashimoto tõve (nagu ka kõigi autoimmuunhaiguste) arengu käivitajaks olla stress ja vaimsed häired. Seetõttu diagnoositakse Hashimoto tõbe sagedamini inimestel, kes on altid stressile ja vaimse tervise probleemidele. Dekompenseeritud hüpotüreoidismi või hüpertüreoidismi tüüpilised sümptomid on depressioon või ülierutuvus. Kui need sümptomid püsivad ka pärast hormonaalse tasakaalu normaliseerumist, siis on vaja psühholoogi või psühhiaatri abi. Psüühikaga seotud sümptomite kohta saate palju rohkem teavet artiklist.
Vastupidiselt eelarvamusele ei saa hormoonide kontsentratsiooni kerge kõikumine veres kaasa tuua psüühikahäireid. Väikesed muutused TSH tasemes tekivad spontaanselt (hormoon eritub impulsiivselt) ning väikesed lahknevused vaba türoksiini (FT4) ja trijodotüroniini (FT3) kontsentratsiooni vahel võivad olla tingitud paljudest põhjustest, näiteks muutustest vees või happes. -keha baastasakaal (siis nende seondumine transportvalkudega). Kilpnäärmehormoonidel on erinevalt adrenaliinist, endorfiinidest või steroididest pikem bioloogiline toime (näiteks T4 poolväärtusaeg on 190 tundi ja isegi pikem, kui arvestada valkude dissotsiatsiooni). Seega võime kokku võtta: kilpnäärmehormoonide mõju meeleolule on märkimisväärne ja pikaajaline.
Hashimoto ja rasedus
Selle haiguse esinemine rasedatel on keeruline probleem. Kui arvate, et Euthyrox on lahendus, võite eksida. Rohkem infot saab türeoidiidi sektsioonist.
Täname, et tundsite huvi minu uurimistöö vastu. Sellest artiklist saate lugeda minu lugu Hashimoto'st (autoimmuunne türeoidiit). Kui olete kannatanud väsimuse, juuste väljalangemise, unustamise, ülekaalu, naha kuivuse, depressiooni, lihasvalu ja lugematute muude sümptomite all, loodan siiralt, et teie elu muutub pärast minu avastatud teabe lugemist paremaks. See teave võib aidata teil teha seda, mida enamik arste peaks võimatuks, st viia Hashimoto remissioon.
Miks keskenduda Hashimotole?
Lihtsaim vastus sellele küsimusele on see, et mul diagnoositi 27-aastaselt autoimmuunne türeoidiit (Hashimoto türeoidiit).
Proviisorina õppisin nii haiguste patofüsioloogiat kui ka terapeutilist ravi. Meie õpetajad on alati rõhutanud elustiili mõju ravimivajaduse vähendamisel ja haiguse progresseerumise tõkestamisel.
Hüpertensiooniga inimestel paluti järgida madala naatriumisisaldusega dieeti, kõrge kolesteroolisisaldusega inimestel paluti vähendada rasvade tarbimist, II tüüpi diabeediga inimestel oli võimalik saavutada suuri erinevusi madala glükeemilise tasemega toitude söömise ja kehakaalu langetamise kaudu.
Enamiku krooniliste haiguste kergematel juhtudel on meid alati õpetatud soovitama esmalt elustiili muutmist, millele järgneb medikamentoosne ravi, kui need meetmed ei anna tulemusi või kui patsient ei soovi elustiili muuta.
Kaugelearenenud juhtudel ja kui ravimist saadav kasu kaalub üles riskid, peaksid patsiendid võtma ravimeid koos elustiili muutustega.
Samuti uurisime, et patsiente tuleks jälgida nende eesmärkide saavutamisel, et näha, kas ravi on ikka veel õigustatud.
Seega olin ma segaduses, sest Hashimoto või mõne muu autoimmuunhaigusega inimestele ei antud soovitusi elustiili muutmiseks. Muudatused olid ainult farmakoloogilised, endokrinoloogid soovitasid täiendavaid kilpnäärmehormoone, nagu Synthroid®, mis oli üks 2013. aastal USA-s kõige sagedamini välja kirjutatud ravimeid. (selle ravimi analoogid Venemaal - L-türoksiin või Euthyrox - tõlkija märkus)
Minu kilpnäärme hormoonide tootmine hakkas järk-järgult vähenema, olin valmis võtma Synthroid®-i, kuid ma ei tundnud, et see ravim selle autoimmuunhaiguse jaoks sobiks. Lisahormoon ei suuda peatada kilpnäärme hävitamist antikehade poolt. See lihtsalt lisab rohkem kilpnäärmehormooni, kui nääre on liiga kahjustatud, et oma hormoone toota. See on nagu vee valamine lekkivasse ämbrisse ilma leket põhjustavat auku eemaldamata.
Pealegi olin ma vaid 27-aastane! Abiellusin just, sain oma unistuste töökoha, kolisin Los Angelese rannamajja... see oli vale.
Olen kindel põhjuse ja tagajärje uskumused ning pole mõtet mulle öelda, et see haigus tekkis lihtsalt tühjast kohast. Kõige tipul kannatasin ühe aasta tõsiste seedeprobleemide käes, olin krooniliselt väsinud ja mu juuksed langesid massiliselt välja. Mulle tundus ebaloomulik mitte midagi teha sel ajal, kui mõni mu kehaosa hävib. See ei ole loogiline. Kõik, kes mind tunnevad, kinnitavad, et võin olla üsna kangekaelne, kui tunnen, et mulle on ülekohut tehtud.
Sa võid mõelda, et maailm on ebaõiglane ja tulla välja paljude põhjustega, miks oma elus mitte midagi muuta, kuid probleemile keskendumine annab lahenduse.
Siis mõtlesin, et kui leian seose kõigi oma sümptomite vahel, siis ehk leian ja ravin välja oma haiguse põhjuse. Ja siis võib-olla inspireeriks minu lugu teisi sama tegema. Mõnikord peame olema muutused, mida tahame näha, ja lootma, et meditsiiniringkond võtab teadmiseks ja edendab edasisi uuringuid.
6. oktoober 2009
Mina: 27-aastane naine, armastan oma karjääri, hiljuti abielus, imearmsa Pommeri uhke omanik, soodushinnaga armastaja (aga moekas ja stiilne), amatöörkokk, iludussõltlane, perekeskne, endine suitsetaja, teetooja, joogi, amatöör scrapbooking, tervishoiutöötaja... Hashimoto türeoidiidiga.
Mida Hashimoto sinu jaoks tähendab? Minu jaoks on see juuste väljalangemine, väsimus, ärevus, külmetamine, unustamine (kurikuulus "ajuudu") ja seejärel valu ja tuimus mõlemas käes.
Mõne jaoks võib Hashimoto tõbi tähendada korduvaid raseduse katkemisi, võimetust dieedist ja treeningust hoolimata kaalust alla võtta, depressiooni, kõhukinnisust ja aastatepikkust frustratsiooni.
Teiste jaoks on selleks kahvatu nahk, enneaegne vananemine, uimasus, motivatsioonipuudus, letargia…
Ma kahtlustan, et minu teekond Hashimotoga, nagu paljudel teist, algas palju aastaid enne minu diagnoosimist, mis minu puhul oli 2009. aastal.
Üksikasjadesse laskumata võib üks olulisi asju, mis määras mu haiguse kulgu, olla seotud minu bakalaureuseõppega Illinoisi ülikoolis. Üliõpilaselamute ühiskondliku keskkonna (ja enamiku õpilaste ebaharilike hügieeniharjumuste) tõttu oli mul korduv streptokokk ja isegi mononukleoos, mis on Epstein-Barri viiruse (EBV) põhjustatud viirusnakkus, mis on on seotud paljude autoimmuunhaiguste vallandamisega. Võtsin mitu antibiootikumikuuri, samuti gripisüstid (mis võib olla seotud EBV infektsiooniga), hakkasin menstruaalvalu vastu tablette võtma.
Usun, et see kombinatsioon on avaldanud sügavat mõju minu soolestiku mikrofloorale ja seega ka minu immuunsüsteemile – selle tähtsusest saate teada järgmistest peatükkidest.
Kuni ülikooli esimese kursuse semestri keskpaigani olin hommikuinimene, kes vajas vaid kuus kuni kaheksa tundi und. Ärkasin igal hommikul energilise ja uueks päevaks valmis.
Kuid pärast ühte eriti ebameeldivat kurguvalu ei saanud ma lihtsalt piisavalt magada, olenemata sellest, mis kell magama läksin! Kuidagi jäin kolmkümmend minutit hiljaks eksamile, mis oli hommikul kell 8, sest. magasin kuusteist tundi järjest (ma läksin eelmisel õhtul kiirele uinakule kuni kella 16-ni).
Semestri ained sain napilt läbi, kuigi varem olin sirge A üliõpilane. Õppimisest väsinud veetsin esimese kursuse järgse suve nii, et jäin kell 21 magama, et järgmisel päeval ühe või 14 paiku ärgata.
Mõne kuu jooksul mu unevajadus järk-järgult vähenes, kuid ma ei tundnud end enam nii tervena kui enne mononukleoosi nakatumist.
Kaks aastat hiljem, oma esimesel apteekriaastal, nõudsin ma praktikale lubamiseks mitmeid vaktsineerimisi ja tekkis ärritunud soole sündroom (IBS) koos kõhulahtisusega, mis näis olevat põhjustatud sojaletsitiinist. Pärast sojaletsitiini eemaldamist oma dieedist vähenesid mu sümptomid igapäevaselt ühe või kahe nädala jooksul. Lisaks kaotas punase liha kaotamine sümptomid.
Kuseteede infektsioonid, soor ja kurgupõletikud ning akne järgmisel aastal viisid täiendavate antibiootikumide kasutamiseni.
Minu elustiil oli täis kiirtoitu, hilisõhtuid õpikuid, kofeiini, stressi, enda jaoks oli vähe või üldse mitte aega.
Farmatseudi koolituse neljanda aasta lõpuks hakkasin märkama endas ärevuse sümptomeid. Panin selle ärevuse põhjuseks toona toimunud muutused: kooli lõpetamine, eksamid, kihlumine, uude linna kolimine, uue töö otsimine...
Järgmisel aastal kukkusin kokku kohutavasse viirusinfektsiooni, millega kaasnes kuiv köha. Energiapuudus möödus mõne päevaga, sest. Jätsin töö pooleli ja lamasin kodus, aga köha venis. Ärkasin keset ööd lämbumise peale. Patsiente nõustades apteegis, kus töötasin, tekkisid mul sageli kontrollimatud köhahood. Kord köhisin nii kõvasti, et oksendasin vannitoas prügikasti.
"Sa oled rase?" küsis üks ametnikest üleoleva naeratusega.
"Ei, ma võtan selleks tablette." Ma vastasin.
Proviisorina proovisin paljusid köhasiirupeid, mis olid saadaval apteegis, kus töötasin. Köha püsis. Olen võtnud Claritini®, Zyrtec®, Allegra®, Flonase®, Albuteroli... ka ükski neist ei aidanud! Ja kõik lõppes sellega, et sattusin allergoloogi juurde. Peale esmast läbivaatust tegi arst allergia suhtes vereanalüüsi, mis näitas, et olen koerte vastu allergiline!
Allergoloog tegi täpsemad uuringud. Kõigepealt oli "sügeleva naha" test, tuntud ka kui kriimustustest, kus õde kratsib selga nõelaga, mis sisaldab väikest kogust allergeeni ja jälgib reaktsiooni. Selgus, et olen peaaegu kõige vastu allergiline! Hobused (see seletaks mu irratsionaalset hirmu hobuste ees), koerad (kuigi mul olid enne köhimise algust suurema osa elust koerad), puud (kõik need Californias) ja rohi (veider, rohuallergia oli tugevam).
Hakkasin võtma Singulair®, Xyzal® ja teisi steroidseid ninaspreid, kuid need ei aidanud köha vastu. Teist testi, mille võtsin, nimetati baariumi neelamise testiks. Peate alla neelama baariumi, mis on sarnane lubjavedelikuga, et arst saaks söögitorust pildi. (Kõrvalmõju: valge väljaheide!)
Sain diagnoosi - diafragma söögitoruava väike libisev song koos spontaanse refluksiga, st. gastroösofageaalne reflukshaigus (GERD), rohkem tuntud kui happe refluks.
Tundsin selle diagnoosi saamisest tõeliselt kergendust! Lõpuks vastus, kuigi olin veidi hämmingus, sest Mul ei olnud ühtegi tüüpilist GERD-i sümptomit, mida uurisime.
Gastroenteroloogi soovitusel hakkasin võtma GERD puhul kasutatavat maohapet vähendavat ravimit Aciphex®. Ta ütles: "Võtke mitu kuud kaks tabletti päevas, siis helistage mulle kordusretsepti saamiseks."
Kuid varsti pärast Aciphexi® võtmist tekkisid mul GERD sümptomid. Köha jätkus. Otsustasin lõpetada Aciphex® võtmise, muutsin toitumist ja hakkasin suures osas püstiasendis magama. Hakkasin võtma ka Pepcid®-i, teist refluksravimit Mylanta® ja jooma ingveriteed. Usun, et need ravimid aitasid kaasa ka soolefloora muutumisele.
Hiljem samal suvel reisisin koos perega Poolasse ja kogesin kahe nädala jooksul peaaegu igapäevast toidumürgitust koos raske kõhulahtisusega – järjekordne löök mu soolestiku mikrofloorale. Pärast USA-sse naasmist hakkasin märkama, et mu juuksed langevad välja. Paar kuud hiljem tegin täieliku füüsilise läbivaatuse.
Diagnoos: Hashimoto türeoidiit ja subkliiniline hüpotüreoidism
september 2009
Türeoperoksidaasi vastased antikehad (antiTPO) = 2000
TSH = 7,88
Tavaline T3 ja T4
Samuti öeldi mulle, et mul võib olla mitraalklapi prolaps või südamekahin ja mul on vaja kardioloogi kontrolli.
Olin šokis ja hämmelduses.
Ma olin varem lugenud kilpnäärme alatalitluse (kilpnäärme alatalitluse) sümptomite kohta ja mul võis mõni neist esineda, kuid sümptomid olid nii ebaspetsiifilised, et arvasin, et see kõik tuleneb stressist, tööst, vananemisest ja igapäevaelu rutiinist. .
Sel ajal magasin igal ööl üle kaheteistkümne tunni, lihtsalt harjusin sellega elama, otsustades, et see on minu jaoks norm. Lisaks tehti mulle paar aastat tagasi Arizonas elades analüüsid aneemia, kilpnäärmehaiguse ja muude levinud väsimuse põhjuste suhtes ning öeldi, et kõik on korras.
Mul on alati olnud külmatalumatus, kuid ma pean selle põhjuseks oma madalat keharasva. Kaalutõus? Asi pole minus.
Depressioon? Üldse mitte, ma olin sel eluperioodil väga õnnelik.
Aeglus, letargia? Oleksite pidanud nägema mind tööle jooksmas!
Ausalt öeldes olin šokeeritud, et mul oli hüpotüreoidism, mitte hüpertüreoidism. Proviisoriõpingute õpikutes oli kirjas, et kilpnäärme alatalitlusega inimesed on ülekaalulised ja loiud. See kliiniline pilt mulle ei sobinud.
Kuigi magasin igal ööl üle kaheteistkümne tunni, olin väga rahutu ja kõhn. Diagnoos kilpnäärme ületalitlus (hüpertüreoidism) tundus minu seisundiga rohkem sobivat.
Järeldus, milleni hiljem jõudsin, oli see, et autoimmuunse türeoidiidi tekitatud kilpnäärme peroksidaasi (anti-TPO) antikehad ründasid mu kilpnääret, vereringesse eraldub palju hormoone, mis lisaks kilpnäärme sümptomitele põhjustasid ka kilpnäärme ületalitluse sümptomeid. kilpnäärme alatalitlus.
Pärast šoki taandumist sain teada, et kilpnäärmeravimeid soovitatakse kogu eluks ja et Hashimoto korrigeerimata hüpotüreoidism võib põhjustada tõsiseid haigusi, nagu südamehaigused, rasvumine ja viljatus, mida mul kui äsja abiellunul oli väga raske aktsepteerida.
Endokrinoloogid jagunesid nendeks, kes ütlesid, et alustage kilpnäärmehormoonide võtmist, või nendeks, kes ütlesid, et subkliinilise hüpotüreoidismi korral tuleb oodata. Lisaks on paljud meditsiinisaidid öelnud, et nääre hävitamise autoimmuunset protsessi on võimatu peatada.
Kuid ma tundsin oma südames oma mõistuse tagaosas (või võib-olla oli see mu soolestik), et on vale oodata, kuni mõni mu kehaosa kokku kukub. Otsustasin kasutada oma aastatepikkust apteekriõppest saadud aimekirjandusoskust, et leida Hashimoto kohta uusi uuringuid.
Paari tunni pärast leidsin järgmise julgustava teabe:
- Seleeni tarbimine annuses 200-300 mcg päevas on näidustatud ühe aasta jooksul, et vähendada türeoperoksidaasi (anti-TPO) antikehi 20-50%. Ja jah, see oli statistiliselt oluline uuring teie jaoks, statistikud! (p väärtus<0,000005)
- Kilpnäärme toidulisandeid võib tulemuste parandamiseks kasutada subkliinilise hüpotüreoidismi korral.
- Gluteenivaba dieedi range järgimine normaliseerib enamikul juhtudel subkliinilise hüpotüreoidismi.
Otsustasin otsida infot ka meditsiiniveebisaitidelt, kus patsiendid oma kogemusi jagavad. Kuna töötasin kliinilise apteekrina, vaatasin neid saite sageli, et saada aimu patsiendi vaatenurgast erinevate ravimite tõhususe kohta. Sageli sisaldavad need saidid teavet, mida teadus- ja massikirjanduses pole veel kirjeldatud, see on eksperimentaalne teave.
Olin põnevil, kui lugesin arvustust, mis ütles: „Nõelravi kaotas mu vajaduse levotüroksiini järele (võtsin kuni 300 mikrogrammi päevas); ja ma ei anna enam positiivset türeoperoksidaasi antikehade (anti-TPO) testi."
Kahjuks mu kindlustus nõelravi ei kata, aga millest ma kaotaksin (muidugi peale raha)? Otsustasin proovida nõelravi. Planeerisin ka kohtumisi endokrinoloogi, kardioloogi, naistearstiga. Tundsin, et olen 27-aastaselt lähenemas 72-le.
Järgmise kolme aasta jooksul kulutasin tohutult aega ja raha enda tervendamiseks. Lugesin erinevaid raamatuid, veetsin lugematuid tunde meditsiiniajakirju, terviseblogisid uurides ja tegin endast katsejänese.
Olen uurinud, kaalunud ja/või proovinud erinevaid sekkumisi Hashimoto türeoidiidi ravimiseks, sealhulgas:
- Nõelravi
- Naltreksoon (naltreksoon) väikeses annuses
- Hambapasta ilma fluoriidita
- Kombucha kvass
- Adaptogeenid
- Lugupeetud kilpnäärme spetsialistid
- Kilpnäärme kombineeritud ravimid
- Synthroid® (levotüroksiin)
- Armor® kilpnääre
- Goitrogeenide väljajätmine
- Merevetikad
- Keha leelistamine
- Ravimtaimed
- Dr Hymani protokoll
- Dr Brownsteini protokoll
- Dr Kharazziani protokoll
- Dr Haskelli protokoll
- Psühhoteraapia
- Endokrinoloog
- Kiropraktik
- Seleeni toidulisandid
- Gluteenivaba/piimavaba/sojavaba dieet
- Cave/Paleo Dieet
- GAPS/SCD dieet
- Kehaökoloogiline dieet
- Probiootikumid
- Joodi tarbimine / joodi väljajätmine
- Ekstra neitsi kookosõli
- Erinevad vitamiinid ja toidulisandid
- Võõrutus
- Kuivatatud näärmed
- Näärmete ekstraktid (protomorfogeenid)
- Marshalli protokoll
- Immuunsüsteemi tasakaalustamine
- Värsked mahlad
- kääritatud toidud
Mul tekkis vastuse leidmine kinnisideeks, olen oma soovis väga kangekaelne ja sihikindel.
VALK: MINU HELGE HETK
Valkude seedehäired/malabsorptsioon
Kui ma esimest korda krooniliselt väsin, magasin nii kaua kui võimalik. Üliõpilasena oli seda palju lihtsam teha. Kahjuks põhjustas see madalama GPA. Kuid ma õppisin peagi, kuidas seda tasa teha. Magasin terve päeva ja läksin siis terve öö materjali õppima, et hommikul kell 7:30 eksamid teha, koju tulla ja edasi magada.
Muul ajal, kui magasin alla kümne tunni, tekkis sageli kõhulahtisus. Suutsin tuvastada põhjusliku seose kõhulahtisuse ja sojaletsitiini sisaldavate valgukokteilide tarbimise vahel. Punane liha oli samuti süüdlane seedetrakti häirete põhjustamises, nagu ka piisava une puudumine.
Mäletan, kuidas ütlesin oma emale: "Nii palju und ma vajan, et mu keha saaks töödelda kõike, mida olen söönud, ja kui ma ärkan varakult, on see veel seedimata." Ta soovitas laktoositalumatust. "Ei saa olla." Ma mõtlesin. Kuidas see äkki alata sai?
Kiirelt edasi tulevikku. Alustasin Betaine+Pepsini võtmist reedel, 10. veebruaril 2012, iga valgutoiduga üks kapsel. Olin üllatunud, kui ärkasin järgmisel hommikul kell 8 ilma äratuseta. Tõusin voodist välja pärast kella 10 hommikul, kui ma ei pidanud tööle minema. Iroonilisel kombel tundsin end kogu päeva energilisena. Olin isegi erksam kui mu abikaasa, kes haigutas. Sõbra pulm oli tulemas, kuigi ma polnud pikka aega trenni teinud, hakkasin samal reedel P90X treeningprogrammi tegema.
Mõtlesin, kas mu uus energia tuli trennist või ensüümidest. Õnneks jätkasin mõlema tegemist ja mõtlesin, et peaks mingil hetkel oma teooriat proovima. Vahepeal läks asi lihtsamaks ja järsku tundsin, et mul on aega üle. Hakkasin paremini magama ja sain isegi aega mediteerida, mida olen juba aastaid teha tahtnud!
Nädala edenedes tundsin end üha energilisemana ning tegelikult muutusin avatumaks ja jutukamaks. Lisaks hajus udune mõistus täiesti ja sain kiiresti tarkadest sõnadest kombinatsioone teha. Kolleegid kommenteerisid minu head tuju tööl. Mu abikaasa märkas, et mu huumorimeel isegi paranes. Tundsin end taas nagu kümme aastat tagasi.
Ärkasin ühel päeval kell 5:17 ja otsustasin hakata raamatut kirjutama "Hashimoto: algpõhjus" . Mulle on alati kirjutamine meeldinud ja 2007. aastal osalesin isegi romaani kirjutamise seminaril. Koolitaja soovitas, et töötajatel on paremad võimalused raamatu kirjutamiseks, kui nad ärkavad kaks tundi varem kui tavaline ärkamisaeg ja hakkavad kirjutama. Täiskohaga töö ja palju kohustusi täites arvasin, et autoriks saada on võimatu ja hülgasin selle unistuse. Aga nüüd ma… tegin võimatut. Kui suutsin ärgata energilisena vaid kuuetunnise une järel, tundes end kümme aastat kroonilist väsimust varem, siis nüüd saan Hashimotost hõlpsalt üle ja siis sellest raamatu kirjutada!
Kuid minu teekond sellega ei lõppenud. Energiatunne kestis mitu nädalat ja kahjuks oli mul palju tagasilööke, enne kui leidsin selle, mis minu jaoks töötas. Kuid ma ei unustanud kunagi, kui suurepärane oli end lõpuks normaalselt tunda, edasi liikuda ja võidelda. Pärast pikka visadust, aega, katseid ja eksitusi võin lõpuks öelda, et mul on see õnnestunud ja mu Hashimoto on remissioonis.
(Selles artiklis jagab Isabella Wentz oma loo algust. Tema juurest saate lugeda jätku. - u. tõlkija)

Endokriinsüsteemi haigused on kahekümne esimese sajandi tõeline nuhtlus. Rahvastiku esinemissageduse liidrite seas on esikohal südame-veresoonkonna haigused, teisel - endokriinsed, eriti kõhunäärme ja kilpnäärme probleemid. Viimasel juhul on levinud haigused türeotoksikoos, hüpotüreoidism ja türeoidiit.
Haiguse põhitõed
Autoimmuunne türeoidiit, nagu ka teised kilpnäärmehaigused, on seotud selle tegeliku füüsilise seisundiga – kui näärme rakud on kahjustatud, algab kilpnäärme poolt toodetavate hormoonide ebaregulaarne tootmine.
Rääkides konkreetselt autoimmuunse türeoidiidi kroonilisest vormist, on haigus põletikulise iseloomuga. Põletikuprotsess toimub näärme immuunsüsteemi antikehade mõjul, mis peavad seda ekslikult võõrkehaks. Terves kehas peaks antikehi tootma ainult organismi jaoks ebatavaliste kehade jaoks, mille puhul need mõjutavad kilpnäärme rakke.
Põhjused
Kõige sagedamini mõjutab patoloogia patsiente vanusekategoorias nelikümmend kuni viiskümmend aastat. Naised põevad kilpnäärmehaigusi kolm korda sagedamini kui mehed. Viimastel aastatel esineb haigust nii nooremas eas inimestel kui ka lastel, mida peetakse maailma ökoloogia ja ebatervisliku eluviisi probleemiks.
Haiguse allikaks võib olla pärilikkus – on tõestatud, et autoimmuunne türeoidiit lähisugulastel on sagedasem kui ilma sellise faktorita, lisaks on geneetiline ilming võimalik ka teiste endokriinsüsteemi haiguste – suhkurtõve, pankreatiidi – puhul.

Kuid selleks, et pärilikud faktid realiseeruksid, peab olema vähemalt üks provotseeriv tegur:
- Sagedased viirusliku või nakkusliku iseloomuga ülemiste hingamisteede haigused;
- Pideva infektsiooni keskused kehas endas on mandlid, siinused, kaariesega hambad;
- Joodi sisaldavate ravimite pikaajaline kasutamine;
- Pikaajaline kokkupuude kiirgusega.
Nende tegurite mõjul tekivad organismis lümfotsüüdid, mis aitavad vallandada kilpnääret ründavate antikehade tootmise patoloogilise reaktsiooni. Selle tulemusena ründavad antikehad türotsüüte – kilpnäärmerakke – ja hävitavad need.
Türotsüütide ehitus on follikulaarne, mistõttu rakuseina kahjustumisel vabaneb verre kilpnäärme saladus, samuti kahjustatud rakumembraanid. Just need rakujäänused põhjustavad rauavastaste antikehade teise laine, mistõttu hävimisprotsess kordub tsükliliselt.
Autoimmuunse toime mehhanism
Sel juhul on näärme enesehävitamise protsess keha poolt üsna keeruline, kuid kehas toimuvate protsesside üldist skeemi on suuresti uuritud:
- Oma ja võõraste rakkude eristamiseks suudab immuunsüsteem eristada valke, mis moodustavad kehas erinevaid rakke. Valgu äratundmiseks immuunsüsteemis on makrofaagirakk. See võtab ühendust rakkudega, tunneb ära nende valgud.
- Teabe raku päritolu kohta edastavad makrofaagid T-lümfotsüütidele. Viimased võivad olla nn T-supressorid ja T-abistajad. Supressorid keelavad rakurünnaku, abilised lubavad. Tegelikult on see teatud andmebaas, mis võimaldab rünnakut ilma sellist keharakku ära tundmata või keelab selle, tuvastades sellise raku, mis oli varem tuntud.
- Kui T-abistajad rünnakut lubavad, algab nääret ründavate rakkude ja makrofaagide vabanemine. Rünnak hõlmab kokkupuudet rakuga, sealhulgas interferoonide, aktiivse hapniku ja interleukiinide abil.
- B-lümfotsüüdid osalevad antikehade tootmises. Erinevalt aktiivsest hapnikust ja muudest ründavatest ainetest on antikehad spetsiifilised moodustised, mis on suunatud ja arendatud ründama teatud tüüpi rakke.
- Niipea kui antikehad on seondunud antigeenidega – rünnatud rakkudega – käivitatakse agressiivne immuunsüsteem, mida nimetatakse komplemendisüsteemiks.

Konkreetselt autoimmuunsest türeoidiidist rääkides jõudsid teadlased järeldusele, et haigus on seotud makrofaagide talitlushäiretega valkude äratundmisel. Näärerakkude valk tunnistatakse võõraks ja käivitatakse ülalkirjeldatud protsess.
Sellise äratundmise rikkumine võib olla geneetiliselt omane või see võib olla agressiivse immuunsüsteemi peatamiseks mõeldud supressorite madal aktiivsus.
B-lümfotsüütide poolt toodetud antikehad ründavad türeoperoksidaasi, mikrosoome ja türeoglobuliini. Need antikehad on laboratoorsete uuringute objektid, kui patsiendil haigus diagnoositakse. Nääre rakud ei suuda toota hormoone ja tekib hormonaalne defitsiit.
Sümptomid
Kroonilise autoimmuunse türeoidiidi sümptomid ei pruugi pikka aega ilmneda. Haiguse esimesed sümptomid näevad välja järgmised:
- Kühmu tunne kurgus hingamisel, neelamisel;
- Ebamugavustunne kurgus, kaelas;
- Kerge valu kilpnäärme palpatsiooni ajal;
- Nõrkus.
Haiguse järgmisel etapil ilmnevad rohkem väljendunud sümptomid. Need sümptomid sunnivad endokrinoloogi kahtlustama patsiendil autoimmuunset türeoidiiti:
- Käte, jalgade, sõrmede treemor;
- südamepekslemine, kõrge vererõhk;
- Suurenenud higistamine, mis on sagedamini öösel;
- Ärevus, ärevus, unetus.
Haiguse esimestel aastatel võib ilmneda hüpertüreoidism, mille sümptomid on sarnased. Edaspidi võib kilpnäärme töö normaliseeruda või hormoonide hulk veidi väheneda.
Kilpnäärme alatalitlust täheldatakse esimese kümne aasta jooksul alates patoloogiliste protsesside algusest ning selle raskusaste suureneb tugeva füüsilise või psühholoogilise stressi ja traumade, ülemiste hingamisteede haiguste ja muude eespool nimetatud riskitegurite mõjul.
Haiguse vormid
Türeoidiit eristub sümptomite raskuse ja kilpnäärme enda füüsilise seisundi järgi.
- Hüpertroofiline vorm - esineb elundi suurenemine, võib-olla lokaalne või üldine näärme suurenemine. Kohalikke suurenemisi nimetatakse sõlmedeks. See vorm algab sageli türeotoksikoosiga, kuid tulevikus saab piisava ravi korral elundi funktsiooni taastada.
- Atroofiline vorm - nääre suurus ei suurene, kuid selle funktsioon on oluliselt vähenenud, mis põhjustab hüpotüreoidismi. Seda tüüpi esineb pikaajalisel kokkupuutel radioaktiivse kiirgusega väikestes annustes, samuti eakatel ja lastel.
Üldiselt ei mõjuta haiguse vorm oluliselt seda, kuidas haigust ravitakse. Hirmud võivad põhjustada ainult sõlmelisi moodustisi. Sõlmede leidmisel on vajalik onkoloogi konsultatsioon, et vältida sõlmerakkude degenereerumist pahaloomulisteks.

Vastasel juhul ei ole pahaloomulise olemuse tuvastamisel sõlmühendusi enamikul juhtudel vaja eemaldada ja ravi saab läbi viia ravimitega, ilma operatsioonita, kui operatsioonil pole muid põhjuseid.
Diagnostilised meetodid
Esiteks suunab terapeut patsiendi mitte ainult endokrinoloogi, vaid ka neuropatoloogi ja kardioloogi vastuvõtule. See on vajalik, kuna türeoidiidi sümptomid on mittespetsiifilised ja neid võib kergesti ekslikult seostada muude haigustega. Patoloogiate välistamiseks teistest kehasüsteemidest on ette nähtud konsultatsioonid mitme arstiga.
Endokrinoloog palpeerib tingimata kilpnääret ja saadab laboratoorsesse diagnostikasse. Patsient loovutab verd kilpnäärmehormoonide koguse jaoks, nimelt T4, T3, TSH - kilpnääret stimuleeriv hormoon, AT-TPO - türeoperoksidaasi vastased antikehad. Vastavalt nende hormoonide suhtele analüüsi tulemustes teeb endokrinoloog järelduse haiguse vormi ja staadiumi kohta.
Samuti on ette nähtud immunogramm ja kilpnäärme ultraheliuuring. Uuringu käigus tuvastatakse näärme suuruse suurenemine või nodulaarse türeoidiidi ebaühtlane suurenemine.
Autoimmuunse türeoidiidi sõlmede pahaloomulise vormi välistamiseks on ette nähtud biopsia - näärmekoe tüki uuring. Türeoidiiti iseloomustab lümfotsüütide kõrge kontsentratsioon kilpnäärme rakkudes.
Türeoidiidi ilmse kliinilise pildi korral suureneb pahaloomuliste kasvajate võimalus näärmes, kuid sageli kulgeb türeoidiit healoomuliselt. Nääre lümfoom on pigem erand kui reegel.
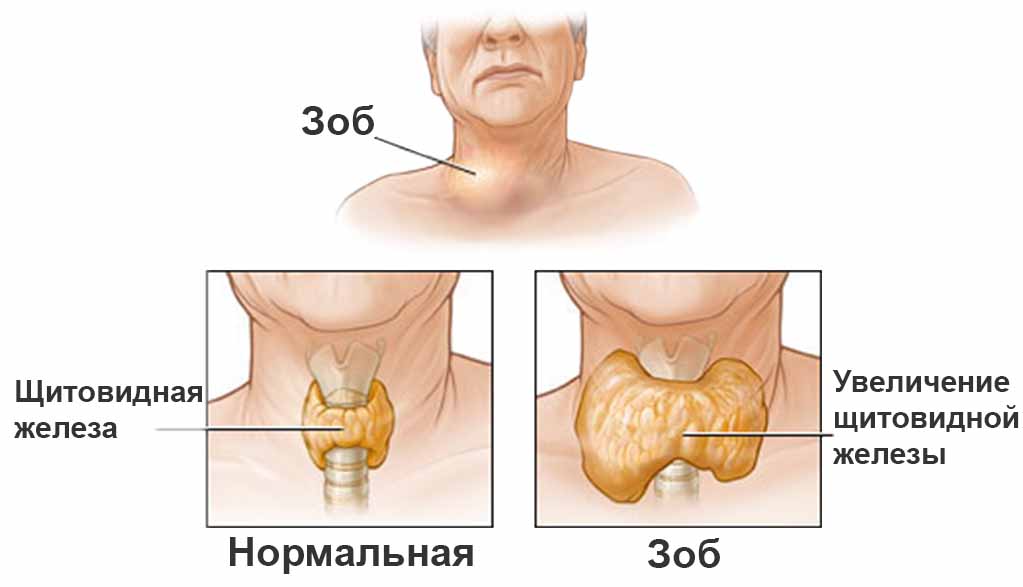
Kuna näärme suuruse suurenemine ei ole iseloomulik mitte ainult autoimmuunsele türeoidiidile, vaid ka difuussele toksilisele struumale, ei saa ainult ultraheli olla diagnoosi seadmise aluseks.
Asendusravi
Kroonilise autoimmuunse türeoidiidi ravi sõltub haiguse käigust. Sageli on hüpotüreoidismiga - kilpnäärmehormoonide puudulikkusega - ette nähtud asendusravi kilpnäärmehormoonide sünteetiliste analoogidega.
Need ravimid on:
- Levotüroksiin;
- Alostin;
- Antistrumiin;
- Metssiga;
- joodi tasakaal;
- jodomariin;
- kaltsitoniin;
- Mikrojood;
- Propicil;
- tiamasool;
- Tiro-4;
- türosool;
- trijodotüroniin;
- Eutüroks.
Südame-veresoonkonna haigustega patsientidel, aga ka eakatel on vaja alustada asendusravi väikeste ravimiannustega ja jälgida organismi reaktsiooni, tehes iga kahe kuu tagant laboratoorset diagnostikat. Ravirežiimi korrigeerimist viib läbi endokrinoloog.
Türeoidiidi autoimmuunsete ja alaägedate vormide kombinatsiooniga on ette nähtud glükokortikoidid, eriti prednisoloon. Näiteks kogesid haiguse kroonilise vormiga naised raseduse ajal türeoidiidi remissiooni, samal ajal kui muudel juhtudel, sünnitusjärgsel perioodil, arenes hüpotüreoidism aktiivselt välja. Just nendel pöördepunktidel on vaja glükokortikoide.
Nääre hüperfunktsioon
Autoimmuunse türeoidiidi hüpertroofilise vormi diagnoosimisel, samuti kilpnäärme suurenemisest tingitud käegakatsutava pigistamise ja hingamise ebamugavustunde korral on näidustatud kirurgiline sekkumine. Sarnaselt laheneb probleem ka siis, kui näärme pikaajaline laienenud seisund on nihkunud ja elund on hakanud kiiresti kasvama.
Türeotoksikoosiga - kilpnäärme suurenenud funktsioon - on ette nähtud türeostaatikumid ja beetablokaatorid. Nende hulka kuuluvad Mercazolil ja Thiamazole, mida määratakse kõige sagedamini.
Türeperoksidaasi ja kilpnäärme kui terviku spetsiifiliste antikehade tootmise peatamiseks on ette nähtud mittesteroidsed põletikuvastased ravimid: Ibuprofeen, Indometatsiin, Voltaren.
Samuti on näidatud immunostimulatsiooni ravimid, vitamiinide-mineraalide kompleksid ja adaptogeenid. Nääre funktsiooni vähenemisega on ette nähtud korduvad asendusravi kursused.
Prognoos
Haigus areneb üsna aeglaselt. Keskmiselt viisteist aastat tunneb patsient piisavat jõudlust ja keha seisundit. Riskitegurite mõjul võivad tekkida ägenemised, mida ravikuur kergesti peatab.
Türeoidiidi ägenemisega võib kaasneda nii hüpotüreoidism kui ka türeotoksikoos. Veelgi enam, kõige sagedamini esineb hüpotüreoidism ägeda faasi türeoidiidi tagajärjel naistel sünnitusjärgsel perioodil. Ülejäänud patsientidel on ülekaalus türeotoksikoos.
Hormoonravi ei ole alati eluaegne. Selline prognoos on võimalik ainult kilpnäärme kaasasündinud patoloogiate korral. Muudel juhtudel piisab õigeaegselt alustatud asendusravi kursustest sünteetiliste hormoonidega, et lõpuks hormoonide annust vähendada ja nende võtmine täielikult lõpetada.
Järeldus
Otsuse hormonaalsete ravimite võtmise kohta teeb ainult endokrinoloog laboridiagnostika ja ultraheli tulemuste põhjal. Mitte mingil juhul ei tohi endokriinseid haigusi ise ravida, kuna väljastpoolt säilitatav hormoonide tasakaalustamatus võib viia koomani.
Õigeaegse avastamise korral on raviprognoos soodne ja remissioonid võivad kesta aastaid lühiajaliste harvaesinevate ägenemistega, mis on ravimikuuriga kergesti kõrvaldatavad.
Kõige tavalisem kilpnäärmehaigus on autoimmuunne türeoidiit (AIT). Endokrinoloogide seas võib seda nimetada erinevalt: Hashimoto türeoidiit, Hashimoto tõbi või isegi Hoshimoto struuma. Kuid see ei muuda olemust. See kilpnäärme patoloogia on krooniline põletikuline protsess endokriinse organi kudedes, millel on autoimmuunne iseloom. Nende eesmärk on kilpnäärme folliikulid ja nende koostisrakud, mis põhjustab viimaste hävimise. Enamasti kulgeb haiguse kulg kilpnäärme talitlushäire ilmsete tunnusteta, kuid harvadel juhtudel on autoimmuunse türeoidiidi sümptomiteks endokriinse organi kudede kasv.
Autoimmuunse türeoidiidi diagnoos moodustab ligikaudu veerandi kõigist diagnoositud kilpnäärmehaigustest. Veelgi enam, "nõrgem sugu" on sellise patoloogia tekkele vastuvõtlikum - statistika kohaselt peaaegu 20 korda sagedamini. See on tingitud naissuguhormoonide, eelkõige östrogeeni mõjust lümfisüsteemile ja seisunditest, mis põhjustavad negatiivseid muutusi X-kromosoomis. Riskirühma kuuluvad peamiselt 40–50-aastased inimesed, kuid statistika näitab, et haigete hulka on hakanud tulema noori ja isegi lapsi.
Autoimmuunse türeoidiidi mõiste koondab tervet "kihti" haigusi, millel on üks juur.
Need sisaldavad:
- Krooniline AIT (HAIT), mida nimetatakse ka lümfotsüütiliseks türeoidiidiks või lümfomatoosseks (vananenud nimi on Hashimoto struuma). Selle haiguse põhjused on endokriinse organi kudede küllastumine T-lümfotsüütidega, mille ülesandeks, nagu teate, on võõraste antigeenide äratundmine ja hävitamine ning kilpnäärmerakud toimivad sellistena. Sellised protsessid põhjustavad loomulikult endokriinse organi rakkude hävimist, mis omakorda võib põhjustada hüpotüreoidismi esmase vormi ilmnemist. Seda tüüpi patoloogia on oma olemuselt pärilik, mis võimaldab igal pereliikmel seda välja arendada. Sageli areneb see koos teiste autoimmuunhaigustega.
- Sünnitusjärgne türeoidiit. Selle seeria kõige levinum haigus ja seetõttu enim uuritud. See areneb immuunsüsteemi liiga "innuka" tegevuse tulemusena pärast rasedust, mille käigus immuunsüsteemi töö on loomulikult alla surutud. Kui esineb geneetiline eelsoodumus kilpnäärme talitlushäiretele, võib sünnitusjärgne türeoidiit põhjustada AIT hävitava vormi väljakujunemist.
- Valutu türeoidiit, mida nimetatakse ka vaikivaks. See on sarnane eelmise patoloogiaga, välja arvatud põhjus, mis loomulikult ei ole seotud lapse kandmisega. Muide, selle haiguse vormi põhjus pole teada.
- Tsütokiinidest põhjustatud. Seda tüüpi türeoidiit võib teatud verehaiguste ja C-hepatiidiga patsientidel tekkida interferoonravi tõttu.
Viimasel kolmel AIT tüübil, nimelt sünnitusjärgsel, vaikival ja tsütokiinidest põhjustatud, on patoloogia etappides sarnasusi. Esimene neist on türotoksikoos, mis ei arene mitte kilpnäärme hüperfunktsiooni tõttu, vaid rakkude hävimise tõttu, millest endokriinorgani kuded koosnevad. Järgmine faas on mööduv hüpotüreoidism, mille põhjuseks on kilpnääret stimuleeriva hormooni (TSH) suurenenud sisaldus ja kilpnäärmehormoonide kontsentratsiooni kerge langus. Selline hüpotüreoidism kaob enamasti ise, seda põhjustanud tegurite kadumisega ja endokriinse organi funktsioonid normaliseeruvad. See on enamikul juhtudel ülaltoodud tüüpi AIT arendamise kolmas ja viimane etapp. Foto.
Kui räägime kõigi AIT tüüpide üldfaasidest, võib eristada järgmisi positsioone:
- Eutüreoidism. Piirseisund kilpnäärme normi ja selle kudede patoloogiliste muutuste vahel. Seda faasi iseloomustab kilpnäärme talitlushäirete puudumine. See faas võib kesta mitu aastat kuni mitu aastakümmet ja mõnel juhul kogu elu.
- Latentne või subkliiniline. Haiguse areng, mida iseloomustab autoimmuunprotsesside aktiveerumine, viib kilpnäärme moodustavate rakkude hävimiseni, mis omakorda viib türoksiini ja trijodotüroniini taseme languseni. Selle kaotuse korvamiseks alustab hüpofüüs kilpnääret stimuleeriva hormooni suurenenud tootmist, mille ülesandeks on just nimelt stimuleerida kilpnäärme hormoone sünteesivat funktsiooni.
- türeotoksikoos. Keha autoimmuunvastuse suurenemine põhjustab kilpnäärme rakkude T-lümfotsüütide agressiivsemat rünnakut. Hävimisel vabastavad nad kogunenud kilpnäärmehormoone, küllastades nendega verd üle – seda seisundit nimetatakse türotoksikoosiks. Lisaks satuvad osad hävinud kilpnäärmekudedest ka vereringesüsteemi, mis omakorda toob kaasa kilpnäärmekudesid hävitavate antikehade edasise sünteesi.
- Hüpotüreoidism. See faas tekib siis, kui immuunsüsteemi hävitav aktiivsus kilpnäärme kudede vastu jõuab kriitilise punktini. Ülejäänud kilpnäärmerakkudest ei piisa enam türoksiini (T4) puuduse katmiseks, mille tase langeb järsult. Selle haiguse staadiumi kestus on umbes aasta ja pärast selle lõppu normaliseerub kilpnäärme funktsioon. Kuigi mõnel juhul võib hüpotüreoidne seisund kesta palju kauem.
Mõnikord võib patoloogia kulg olla ühefaasiline, see tähendab, et see võib koosneda ainult türotoksikoosist või hüpotüreoidismist.
 Arvestades kliinilisi muutusi ja kilpnäärme mahu suurenemise astet, võib eristada järgmisi AIT vorme:
Arvestades kliinilisi muutusi ja kilpnäärme mahu suurenemise astet, võib eristada järgmisi AIT vorme:
- Latentne. Seda vormi iseloomustab ainult immunoloogiliste sümptomite esinemine, ilma kliiniliste ilminguteta. Enamasti on endokriinne organ normaalse suurusega, kuigi mõnel juhul võib see veidi suureneda (Nikolajevi järgi 1 või 2 kraadi). Palpatsioonil ei ole näärme kudede tihendus palpeeritav ja kilpnäärme funktsionaalsus jääb normi piiresse. Võimalikud on türotoksiliste või hüpotüreoidsete seisundite kerged ilmingud.
- Hüpertroofiline. Sellisel kujul on kilpnääre suurenenud (struuma). Sageli täheldatakse mõõduka raskusega hüpotüreoidismi ja türeotoksikoosi seisundeid. Kilpnäärme suuruse muutus võib olla nii difuusse iseloomuga (kudede ühtlane suurenemine) kui ka sõlmeline (nodulatsiooniga autoimmuunne türeoidiit). Sageli esineb segatüüpi koemuutus - difuusne-nodulaarne. Selle patoloogiavormi algstaadium võib olla põhjustatud türotoksilisest seisundist, kuid enamasti on kilpnäärme hormoone sünteesiv funktsioon normi piires või isegi vähenenud. Igal juhul põhjustab see autoimmuunprotsesside aktiveerimisega lõppkokkuvõttes kilpnäärme talitlushäireid selle rakkude hävimise taustal ja selle tulemusena väljendunud hüpotüreoidismi ilmnemist.
- Atroofiline. Selle Hashimoto türeoidiidi vormiga kilpnäärme mõõtmed jäävad normaalsesse vahemikku või alla selle. Sümptomeid väljendab monofaasiline seisund - hüpotüreoidism. Eakad inimesed on AIT-i atroofilisele vormile kõige vastuvõtlikumad. Noores eas võib selle esinemine olla tingitud kokkupuutest kiirgusega. Seda AIT vormi peetakse kõige raskemaks, kuna see määrab kilpnäärmekoe tõsise hävimise, mida loomulikult iseloomustab selle äge düsfunktsioon.
Selline kilpnäärme patoloogia nagu AIT ei saa tekkida "millestki". Isegi geneetiline eelsoodumus kilpnäärme talitlushäiretele ei ole 100% autoimmuunse türeoidiidi esinemise tingimus.
Selle patoloogia ilmnemist võivad esile kutsuda mitmed tegurid:
- SARS-i tagajärjed;
- ninaneelu nakkushaiguste krooniliste vormide areng;
- elukohapiirkonna ebasoodsad keskkonnatingimused (joodi, fluori ja kloori liig);
- enesega ravimine (joodi ja hormooni sisaldavate ravimite kontrollimatu tarbimine);
- kokkupuude kiirgusega, samuti pikaajaline kokkupuude ereda päikesega;
- tõsine psühholoogiline stress ja traumad (näiteks lähedaste kaotus või tõsised pettumused elus).
Autoimmuunne türeoidiit, mis esineb lapsepõlves, on põhjuste hulgas tingimata pärilikkus.
 Autoimmuunse türeoidiidi nähud sõltuvad haiguse kulgemise faasist. Eutüreoidism ja latentne hüpotüreoidism, mis võivad kesta väga kaua, on enamasti täiesti asümptomaatilised. Endokriinorgani mõõtmed on normaalseisundi piires, palpatsioonil valuaistingud puuduvad, funktsionaalsus ei ole kahjustatud. Aeg-ajalt on kilpnäärme suurus veidi suurenenud, aga ka ebamugavustunne kaelas (nn. "klomp kurgus"), veidi suurenenud väsimus ja valud liigestes.
Autoimmuunse türeoidiidi nähud sõltuvad haiguse kulgemise faasist. Eutüreoidism ja latentne hüpotüreoidism, mis võivad kesta väga kaua, on enamasti täiesti asümptomaatilised. Endokriinorgani mõõtmed on normaalseisundi piires, palpatsioonil valuaistingud puuduvad, funktsionaalsus ei ole kahjustatud. Aeg-ajalt on kilpnäärme suurus veidi suurenenud, aga ka ebamugavustunne kaelas (nn. "klomp kurgus"), veidi suurenenud väsimus ja valud liigestes.
Türeotoksikoosi faas jätab oma jälje haiguspildile. Türotoksilisele seisundile iseloomulikud sümptomid on iseloomulikud autoimmuunse türeoidiidi arengu esimestele aastatele.
Igal autoimmuunse türeoidiidi tüübil on sümptomite osas oma omadused. Näiteks on sünnitusjärgse AIT sümptomiteks kerge türeotoksiline seisund umbes 3 kuud pärast sünnitust, mida iseloomustab suurenenud väsimus ja nõrkus ning kerge kaalulangus.
 Mõnel juhul võib türeotoksikoos olla tugevam ja selle sümptomid muutuvad:
Mõnel juhul võib türeotoksikoos olla tugevam ja selle sümptomid muutuvad:
- südame rütmi rikkumine;
- kõrgendatud temperatuur;
- suurenenud higistamine;
- emotsionaalne ebastabiilsus;
- unetus;
- käte ja jalgade lihaste tahtmatu kokkutõmbumine (treemor).
Hüpotüreoidismi faas sünnitusjärgse türeoidiidi korral ilmneb ligikaudu 4-5 kuud pärast lapse sündi. Sageli käib sünnitusjärgne depressioon sellega käsikäes.
AIT valutu mitmekesisuse sümptomatoloogiat esindab kõige sagedamini nõrk türotoksiline seisund. Tsütokiinist põhjustatud autoimmuunse türeoidiidi korral ei erine ka türotoksilised ja hüpotüreoidsed seisundid raskusastmelt.
Autoimmuunse türeoidiidi korral, mis pole veel hüpotüreoidiidi faasi jõudnud, on selle diagnoosimine üsna keeruline. AIT või CAI diagnoosimiseks peavad endokrinoloogid analüüsima nii patoloogia kliinilisi ilminguid kui ka laboratoorsete uuringute tulemusi. Kui anamneesi võtmise tulemusena tehti kindlaks, et lähisugulastel on autoimmuunhaigused, suureneb AIT tekke tõenäosus oluliselt.
 Allpool on loetelu testidest, mida tuleb teha kilpnäärme autoimmuunse türeoidiidi kahtluse korral, ja nende tõlgendamine:
Allpool on loetelu testidest, mida tuleb teha kilpnäärme autoimmuunse türeoidiidi kahtluse korral, ja nende tõlgendamine:
- Üldine vereanalüüs. Selle analüüsiga määratakse lümfotsüütide suurenenud tase.
- Immunogramm. AIT-ga täheldatakse türoksiini (T4), trijodotüroniini (T3), türeoglobudiini (TG) ja teiste antikehade ilmnemist.
- Hormoonide taseme vereanalüüs. Selle laboriuuringu käigus määratakse vaba türoksiini (T4) ja trijodotüroniini (T3) sisaldus ning kilpnääret stimuleeriva hormooni (TSH) tase. Juhul, kui türeotropiini sisaldus on üle normi ja türoksiini tase on selle piirides, võime rääkida hüpotüreoidismi subkliinilisest (latentsest) vormist. Ja ülehinnatud TSH türoksiiniga alla normi annab märku kilpnäärme hüpotüreoidse seisundi ilmsest (ilmsest) vormist.
- Endokriinse organi ultraheliuuring (ultraheli). Tänu temale saate määrata kilpnäärme suuruse muutuse ühes või teises suunas, samuti võimalikke struktuurse iseloomuga patoloogiaid. Ultraheli tulemused toimivad sel juhul täiendava teabena, mis on vajalik kilpnäärme seisundi määramiseks.
- Kilpnäärme kudede punktsioon. Selle uuringu abil on võimalik määrata T-lümfotsüütide arvu endokriinorgani kudedes, aga ka muid AIT-le iseloomulikke rakulisi muutusi. Kuid selle analüüsi kasutamise peamine põhjus on kahtlus kilpnäärme kehas toimuvate halva kvaliteediga protsesside kohta.
 "Autoimmuunse türeoidiidi" diagnoosi kinnitamiseks peaks diagnoos paljastama järgmised seisundid:
"Autoimmuunse türeoidiidi" diagnoosi kinnitamiseks peaks diagnoos paljastama järgmised seisundid:
- veres suureneb türeperoksidaasi vastaste antikehade (AT kuni TPO) sisaldus;
- ultraheliuuring määras kilpnäärme kudede vähenenud ehhogeensuse;
- esinevad kilpnäärme hüpotüreoidse seisundi esmase vormi sümptomid.
Jaatav diagnoos tehakse ainult siis, kui kõik ülaltoodud positsioonid on olemas, vastasel juhul saame rääkida ainult AIT tõenäosusest.
Üksikult võivad need toimida teiste haiguste sümptomitena. Arvestades, et autoimmuunse türeoidiidi ravi toimub ainult hüpotüreoidiidi faasis, ei ole eutüreoidse faasi diagnoosimine kohustuslik.
Kuidas ravida AIT-d ehk kroonilist türeoidiiti? Spetsiaalselt selle olemuse vastu suunatud ravi pole siiani olemas. Endokrinoloogid otsivad endiselt võimalusi selle patoloogia autoimmuunse komponendi vastu võitlemiseks. Muidugi ei seisa meditsiin paigal ja praegu on tööriistu, mis annavad AIT-vastases võitluses teatud efekti, kuid nende tõhusus ja mis kõige tähtsam - ohutus jätavad soovida. Seetõttu vajab haiguse iga faas oma lähenemist, olenevalt selle türeoidiidi vormi konkreetsest käigust.
 Autoimmuunse türeoidiidi korral ei ole türeotoksikoosi faasis soovitatav võtta türeostaatilisi ravimeid (vähendavad kilpnäärme hormoone sünteesivat funktsiooni), kuna puudub endokriinse organi hüperfunktsioon ja suurenenud hormoonide sisaldus veres. on tingitud selle rakkude hävimisest. Kui türotoksilist faasi komplitseerivad kardiovaskulaarsüsteemi probleemid, on soovitatav kasutada beeta-adrenoblokaatoreid.
Autoimmuunse türeoidiidi korral ei ole türeotoksikoosi faasis soovitatav võtta türeostaatilisi ravimeid (vähendavad kilpnäärme hormoone sünteesivat funktsiooni), kuna puudub endokriinse organi hüperfunktsioon ja suurenenud hormoonide sisaldus veres. on tingitud selle rakkude hävimisest. Kui türotoksilist faasi komplitseerivad kardiovaskulaarsüsteemi probleemid, on soovitatav kasutada beeta-adrenoblokaatoreid.
Hüpotüreoidse faasi algusega määratakse hormoonasendusravi. Hetkel on selleks otstarbeks kõige levinum ravim L-türoksiin. Selle annus arvutatakse iga patsiendi jaoks individuaalselt, sõltuvalt tema kehakaalust ja kilpnäärme kahjustuse astmest. Asendusravi efektiivsuse jälgimine toimub iga 3-6 kuu tagant kilpnäärmehormoonide ja TSH analüüside kaudu ning võttes arvesse ka üldist kliinilist pilti. Seda peaks tegema ainult raviarst.
Kui AIT-d komplitseerib viirusinfektsioonist põhjustatud türeoidiit (subakuutne türeoidiit), määratakse glükokortikoidid. Mittesteroidseid põletikuvastaseid ravimeid kasutatakse kilpnäärme rakkude antikehade taseme vähendamise vahendina.
Ravis on kasulikud ka immunokorrektsioonipreparaadid ja vitamiinikompleksid.
Kui kilpnäärme koe kasv hakkab mõjutama naaberorganeid, st neid pigistama, on näidustatud operatsioon - resektsioon. See meetod on radikaalne, kuid antud juhul vajalik.
Mitte kõik inimesed ei taju tavaliselt hormonaalset ravi. Enamasti tuleneb see liigsest "lugemisest" - mõnes allikas kirjeldavad ülevaated hirmutavaid lugusid hormoonasendusravi negatiivsete tagajärgede kohta, mis on enamasti alusetu. Selle taustal levib üha enam autoimmuunse türeoidiidi ravi homöopaatia või muude mittetraditsiooniliste või rahvapäraste ravimitega. Halvem on sellistest ravimeetoditest muidugi mitte ja mõnel juhul paraneb patsiendi seisund. Ühte tuleks meeles pidada: igasugune ravi (olgu see homöopaatiline meetod või mõni muu) tuleb läbi viia spetsialisti endokrinoloogi järelevalve all. Autoimmuunse türeoidiidi enesega ravimine võib tuua korvamatut kahju!
 Kui räägime AIT arengu prognoosist, võib sellele anda rahuldava hinnangu, kuigi autoimmuunset türeoidiiti on võimatu täielikult ravida. Õigeaegne diagnoosimine ja ravi võivad tõsiselt aeglustada kilpnäärmekoe hävimist ja seega ka selle talitlushäireid. Sellistel juhtudel esineb patoloogia pikaajaline remissioon, mis võib kesta kuni 20 aastat, arvestamata harvaesinevaid ja lühikesi autoimmuunse türeoidiidi ägenemise perioode. AIT ja TPO-vastaste antikehade kõrge taseme peamine oht on kilpnäärme hüpotüreoidse seisundi tekkimise võimalus tulevikus.
Kui räägime AIT arengu prognoosist, võib sellele anda rahuldava hinnangu, kuigi autoimmuunset türeoidiiti on võimatu täielikult ravida. Õigeaegne diagnoosimine ja ravi võivad tõsiselt aeglustada kilpnäärmekoe hävimist ja seega ka selle talitlushäireid. Sellistel juhtudel esineb patoloogia pikaajaline remissioon, mis võib kesta kuni 20 aastat, arvestamata harvaesinevaid ja lühikesi autoimmuunse türeoidiidi ägenemise perioode. AIT ja TPO-vastaste antikehade kõrge taseme peamine oht on kilpnäärme hüpotüreoidse seisundi tekkimise võimalus tulevikus.
Kui naisel tekib pärast rasedust sünnitusjärgne türeoidiit, avaldub see kahel juhul 3-st pärast järgmist last. Ja umbes veerandil juhtudest muutub sünnitusjärgseks krooniline autoimmuunne türeoidiit ja selle AIT vormi tagajärjeks on kilpnäärme püsiv hüpotüreoidne seisund.
Autoimmuunne türeoidiit ja selle krooniline vorm on üks levinumaid kilpnäärmehaigusi. Selle patoloogia oht seisneb peamiselt selle diagnoosimise raskustes, kuna algstaadiumis võivad eutüreoidne faas ja AIT subkliiniline faas olla täiesti asümptomaatilised. Sümptomid avalduvad enamasti juba haiguse aktiivses staadiumis.
Arvestades, et suures osas on riskirühmaks 40–50-aastased inimesed, tuleks neil regulaarselt kontrollida kilpnääret. Sama kehtib ka vanemate kohta, kelle hulgas on kilpnäärme patoloogiatega patsiente – eelsoodumus endokriinse organi talitlushäiretele võib edasi kanduda geneetiliselt, mis tähendab, et autoimmuunse türeoidiidi või selle kroonilise vormi põhjuste hulka kuulub ka pärilikkus. Ja viimane asi, mida meeles pidada: enesega ravimine ei ole valik - kahju võib oluliselt ületada kavandatud kasu.


