- Müokardiinfarkti järgse puude registreerimine
- Disaini omadused
- Kuidas rühma määratletakse
- Mis on keelatud
- Ümbersertifitseerimine
- Mis on "stentimine"?
- Kuidas operatsioon läheb?
- Vastunäidustused
- Operatsiooni tüsistused
- Taastumisperiood
- Kas pärast infarkti ja stentimist on puue?
- Assigneerimise põhimõte
- Puude astmed
- Keelatud tegevused
- Taastamisprotsess
- Haiguse areng
- Puude tunnused
- Määratluskriteeriumid
- Puuderühmad
- Rühmad
- Invaliidsus pärast südameinfarkti
- Lühike kirjeldus
- Kõik puude kohta
- Disaini põhimõtted
- Kehaline aktiivsus
- Taastusravi
- Füüsilised harjutused
- Elustiili muutus
- Psühholoogiline tugi
- Kuidas saada a
- Milline rühm on antud
- Vajalikud dokumendid
- Taastusravi
- Kui komisjon keeldub
Disaini omadused
- Tema haridus.
Kuidas rühma määratletakse
Millal saab puudetaotluse tagasi lükata?
Mis on keelatud
Ümbersertifitseerimine
Koronaarne stentimine (südame veresooned)
- Kuidas operatsioon läheb?
- Näidustused operatsiooniks
- Vastunäidustused
- Tüsistused
- Taastusravi
Mis on "stentimine"?
Mis on "stent", sordid
Kuidas operatsioon läheb?
Kes on operatsioon, läbivaatus
Näidustused operatsiooniks:
Vastunäidustused
Operatsiooni tüsistused
- veresoone seina perforatsioon;
- verejooks;
- neerufunktsiooni kahjustus.
Taastumisperiood
Allikas: südameatakk ja stentimine, kas puue on vajalik
Kas nad annavad puude pärast infarkti ja stentimist?
Elu pärast infarkti ja stentimist on olemas. Pärast infarkti või stendi paigaldamist läbib inimene pika taastumiskuuri, kuid tavapärane töö ja paljud kodutööd jäävad paljude jaoks minevikku. Sellised terviseprobleemid on puude registreerimise tegevuste alustamise põhjuseks.
Jõudlus pärast infarkti ja stentimist
Patsiendid pärast infarkti on ajutise puude tõttu haiguslehel. Haigusleht kestab 4 kuud. See periood on ette nähtud keha taastamiseks ja järkjärguliseks normaalse elu juurde naasmiseks. 40% juhtudest ei saa tagasi inimese endist seisundit. Füüsiline töö on vastunäidustatud, kuna selline koormus võib halvendada tervislikku seisundit ja patsientidele määratakse puue.
Raske haigus – müokardiinfarkt – muutub kiiresti nooremaks
Milline puude aste määratakse? Puude aste sõltub sellest, kui palju on taastunud patsiendi võime praktilise tegevusega tegeleda. Kui tema töö hõlmab rasket füüsilist tööd või kokkupuudet kahjulike ainetega, on vajalik puuderühm. Kuid kui patsiendi aktiivsuse määrab ainult psühho-emotsionaalne stress või vaimne töö, siis pärast rünnakut ei tohi rühma anda.
Kas pärast stentimist on puue? Stentimine on minimaalselt invasiivne operatsioon, mille käigus stent asetatakse aterosklerootiliste naastude poolt kitsendatud pärgarterisse. Kirurgiline sekkumine ei ole töövõimetuse tunnistamise põhjuseks. Pärast operatsiooni naaseb patsient kiiresti normaalsesse ellu. Taastusravi periood sõltub koronaarhaiguse raskusastmest, kaasuvate patoloogiate olemasolust ja organismi individuaalsetest omadustest.
Stentimine loob patsientidel moonutatud ettekujutuse täielikust taastumisest. Operatsioon kõrvaldab haiguse sümptomid, kuid ei ravi seda. Seetõttu peab inimene järgima spetsiaalset dieeti, vältima füüsilist pingutust, loobuma suitsetamisest ja alkoholi tarvitamisest. Kui patsiendi seisund halveneb või pärast operatsiooni tekib südameatakk, määratakse talle teatav puue.
Tõsised terviseprobleemid võivad muuta inimese tavapärast elu
Assigneerimise põhimõte
Formaalselt antakse südameinfarkti järgne puue kõigile südameinfarkti põdenud patsientidele. Umbes 60% inimestest taastub seejärel 4 kuu jooksul ja võivad naasta oma tavapärase eluviisi juurde. 40% juhtudest tunnistatakse patsient töövõimetuks ja haigusleht pikeneb 1 aasta võrra. Aasta hiljem peab inimene uuesti läbima tervisekontrolli. Grupi moodustamine on individuaalne ja situatsioonipõhine protseduur, seetõttu võetakse arvesse kõiki patsiendi seisundit mõjutavaid tegureid. Need kriteeriumid hõlmavad järgmist:
- õigusvõime;
- inimtegevuse liik;
- haridustase;
- oskus teha kvaliteetset tööd;
- keha kohanemine uue elustiiliga.
Meditsiinitöötajad peaksid tõsiselt hindama hetkeolukorda ja patsiendi teise töökohta üleviimise vajadust ja puude registreerimist
Invaliidsuse registreerimine pärast infarkti ja stentimist on pikk protsess. Puude astme registreerimiseks peate täitma haiguslehe, läbima labori- ja instrumentaaluuringu. Pärast diagnostika läbimist tuleb kirjutada puude avaldus ja viia see koos passi (originaal ja koopia), tervisekaardi, tööraamatu koopia ja haigusloo väljavõttega riigi meditsiini- ja sotsiaalametisse. asutus.
Dokumentide läbivaatamise tulemuste põhjal viiakse läbi sertifitseerimine. Retsidiivide vältimiseks määratakse patsientidele psühholoogiline abi ning viiakse läbi ennetavaid, taastavaid protseduure, mis võimaldavad kohaneda uue elustiiliga.
Kordusuuring tuleb läbi viia igal aastal kuni eluea lõpuni. Kas pensionärid võivad saada invaliidsust? Jah, kuid üle 50-aastased inimesed ei pea igal aastal pärast infarkti puuet kinnitama. Invaliidsus pärast infarkti või stentimist määratakse ametlikult päeval, mil ITU dokumendid kätte saab.
Kui riigiasutus ITU keeldus rühma vastu võtmast, saab komisjoni otsuse edasi kaevata. Selleks tuleb uuesti taotleda. Taotluse läbivaatamiseks kulub kuni kolm päeva. Seejärel peab inimene kuu aja jooksul läbima korduvekspertiisi. Kui tulemus on negatiivne, on patsiendil õigus läbida sõltumatu läbivaatus või pöörduda kohtusse. Kohtu otsus on lõplik ja edasikaebamisele ei kuulu.
Puude astmed
Invaliidsusrühm pärast südameinfarkti või stendi paigaldamist määratakse sõltuvalt ITU tulemustest. Seal on kolm kraadi:
- Puuetega inimesed, kellel on sagedased stenokardiahood ja kellel on südame nõrga kontraktiilse funktsiooni sümptomid.
- Isikud, kelle tervislik seisund näeb ette piiratud töövõime. Patsiendid kogevad regulaarselt valu rinnus.
- Kerge südamefunktsiooni häirega patsiendid.
See, kas patsiendile määratakse pärast infarkti puudegrupp või mitte, sõltub olukorra keerukusest.
Arstliku läbivaatuse läbi viivad spetsialistid annavad patsiendile tehtud otsuse kohta üksikasjalikud selgitused (kas grupp on määratud või mitte ja miks). Kolmandasse rühma kuuluvad inimesed saavad hoolimata südame-veresoonkonna süsteemi kergest talitlushäirest teha oma tavapäraseid tegevusi. Kui enne infarkti või stentimist tegeles inimene kerge füüsilise või vaimse tööga, siis pärast taastusravi tunnistatakse ta töövõimeliseks.
Teine rühm antakse üksikisikutele, kui kõrvalekalded on olulisemad. Südamelihas töötab pärast rünnakut või operatsiooni jätkuvalt halvasti. Patsient võib regulaarselt tunda valu rinnus. Füüsiline töö ja igapäevane töö muutuvad võimatuks. Teine rühm näeb ette piiratud töövõime. Inimene on võimeline tegema kerget tööd. Teine aste hõlmab regulaarset taastusravi.
Kui kõik teraapialiigid ei too patsiendile leevendust ja tal pole võimalust teha isegi kõige lihtsamat tööd, määratakse puue tähtajatult.
Esimest rühma peetakse kõige raskemaks. Alati ilmnevad märgid südame nõrga kontraktiilse funktsiooni kohta. See rühm on määratud isikutele, kellel on liiga keerulised ja ohtlikud organismi talitlushäired. Patsient tunneb iga päev valu rinnus ja südames. Ta ei ole võimeline töötama, hoolimata terapeutiliste meetmete rakendamisest. Pensionäridele antakse alati esimene grupp. Kui taastusravi tulemusi ei anna, määratakse inimesele tähtajatu puue.
Keelatud tegevused
Kui südameatakk ja stentimine möödusid tõsiste tüsistusteta, peab inimene siiski oma tervise suhtes tähelepanelik olema. Raske töö on talle keelatud, kuna need võivad esile kutsuda uue rünnaku ja halvendada seisundit. Pärast südameinfarkti või stendi paigaldamise operatsiooni on inimesel keelatud töötada:
Müokardiinfarkti järgseks töötamise absoluutseks vastunäidustuseks on järgmised elukutsed: seotud kõrgendatud ohuga vahenditega (reisijate-, kauba- ja raudteetranspordi juhid)
Keelatud on elukutsed, mis nõuavad öist valvet ja suurt psühho-emotsionaalset stressi. Samuti tuleks unustada töötamine kahjulikke aineid ekstraheerivas või töötlevas ettevõttes. Infarkt võib korduda, mistõttu peetakse ohtlikuks kaugtööd, kus läheduses pole asulaid. Need tegevused põhjustavad pingeid ja stressireaktsioone isegi tervetel inimestel.
Seal on tohutu nimekiri kutsealadest, mis on inimestele kättesaadavad pärast südameinfarkti ja operatsiooni. Elukutse saate valida vastavalt individuaalsetele omadustele. See võib olla automehaanik, raamatukoguhoidja, bioloog, rätsep, fotograaf või kunstnik.
Taastamisprotsess
Taastusravi tulemus sõltub südameataki raskusest, patsiendi vanusest ja meditsiiniliste soovituste järgimisest. Taastusravi ajal määravad arstid:
Füsioteraapia kiirendab taastumisprotsessi ja parandab elulisi näitajaid. Massaaž ja hingamisharjutused on tõhusad. Aja jooksul lisandub sport, ujumine, rattasõit. Füüsiline aktiivsus suureneb järk-järgult. On võimatu lubada õhupuuduse või väsimuse ilmnemist. Alguses tehakse harjutusi teiste isikute abiga, kuid aja jooksul hakkab patsient neid ise tegema. Võimlemisel jälgib arst pulssi ja südamerõhku.
Esimesel nädalal on lubatud süüa keedetud või aurutatud toitu. Keelatud on süüa praetud ja rasvaseid toite. Portsjonid peaksid olema väikesed ja sagedased. Sool on dieedist täielikult välja jäetud. Vedeliku päevane norm on 800 ml. Teisel nädalal võite süüa tükeldatud aurutatud, keedetud ja praetud toite. Vastuvõttude arv väheneb 5 korda. Vedeliku maht suureneb 1 liitrini. Seda dieeti peate järgima 2 nädalat. Seejärel võib dieedile lisada soola, teravilja, lahja liha ja kala. Lubatud on suured toidutükid. Portsjoneid saab veidi suurendada. Päevane vedelikunorm on 1–1,1 liitrit.
Müokardiinfarkti stentimise puuderühm
Umbes pooled patsientidest surevad müokardiinfarkti esimestel minutitel. tal pole aega haiglavoodisse jõuda. Neist, kellel õnnestus sinna jõuda, sureb enam kui kolmandik surmaga lõppevate tüsistuste tõttu. Kuid on neid, kes kogevad sarnast seisundit.
Haigete seas on palju suhteliselt noori, tööealisi inimesi. Nende jaoks on eriti oluline saada vastus küsimusele, kas neile määratakse pärast rehabilitatsioonimeetmete kompleksi läbimist ja haiglas viibimise perioodi lõppu puudegrupp.
Seda tüüpi südame-veresoonkonna haigused teevad ellujäänutele sageli selgeks, et nüüdsest ja igavesti ei saa sellised inimesed normaalse elu ja töö juurde naasta, et nad võivad jääda puudega oma elupäevade lõpuni.
Haiguse areng
Ateroskleroosist mõjutatud koronaararterite ummistumise tõttu, varustades südamelihast hapnikuga küllastunud verega, lõpetab osa sellest lihasest verevarustuse või saab seda vähesel määral. Sellise veretustusega kaasnevad teravad valud südame piirkonnas, mis kiirguvad vasakusse kätte, abaluu, lõualuu, mõnikord on valud epigastriumis. Valu ei leevenda nitroglütseriini võtmine, isegi kui patsient võttis seda mõnda aega enne müokardiinfarkti tekkimist sagedaste stenokardiahoogude tõttu.
Südamelihase veretu osa, mis pole minutite jooksul hapnikku saanud, hakkab läbima nekroosi ehk surema ja aja jooksul tekib nekroosikoha asemel südamesse arm, mis ei hakka kunagi toimima. terve lihas. Kahjustuse aste ja asukoht on erinevad: mikroinfarktist kuni suure fokaalseni; kõige ohtlikum lokaliseerimine on eesmine sein.
Seisund ja tervis on nii rasked, et patsient, kui ta pole veel kardiogeensest šokist teadvust kaotanud, mõtleb, kuidas ellu jääda. Tal vedas: ta jäi ellu, viidi, suutis ravi alustada, paraneb, paraneb haigusest, õpib praktiliselt uuesti käima. Siin selgub, et naasmine varasema elutegevuse ja töö juurde on problemaatiline, silmapiiril on võimalus saada infarkti korral invaliidsus.
Puude tunnused
Vene Föderatsioonis tegeleb puude tunnuste määramise küsimustega meditsiini- ja sotsiaalekspertide talitus, alates selle kõrgeimast organist ITU föderaalbüroost kuni linnade ja piirkondade tavaliste büroodeni. Nende tegevust reguleerivad järgmised sätted:
- föderaalseadus puuetega inimeste sotsiaalkaitse kohta Vene Föderatsioonis;
- Vene Föderatsiooni valitsuse dekreet isiku puudega isikuks tunnistamise eeskirjade kohta;
- Vene Föderatsiooni tervishoiu ja sotsiaalarengu ministeeriumi korraldus nr 310n ja muud regulatiivsed dokumendid.
Kui konkreetse patsiendi uuringu tulemusel saadud andmed vastavad esimese, teise või kolmanda puudegrupi kriteeriumitele, siis võite olla kindel, et pärast kirjaliku avalduse esitamist isiklikult või volitatud esindaja ja saatekirjaga raviasutusest, kus isik läbis ravi ja taastusravi, saab patsient oma rühma. Taotlusele tuleb lisada testi tulemused.
Kordusuuringu käigus ei kinnitata mitte ainult rühma, vaid hinnatakse ka MSECi poolt varem välja pakutud rehabilitatsioonimeetmete tulemusi, antakse uusi soovitusi.
Määratluskriteeriumid
Ajutine puue kestab 4 kuud alates haiguse algusest. Sel ajal on patsient haiguslehel. Pärast seda perioodi, kuna keha taastumine ei ole lõppenud, muutub ajutine puue püsivaks. Puudega isiku staatuse saamiseks pöördub inimene elukohajärgsesse MSEC-i.
Sel konkreetsel juhul võtab komisjon arvesse järgmisi parameetreid:
- südamepuudulikkuse tunnused, millise funktsionaalklassi ühtse NYYA klassifikatsiooni järgi patsiendil on;
- rehabilitatsioonimeetmete tulemused;
- patsiendi töövõimet, arvestades tema töölugu, haridust, tööstaaži, ametikohta, kvalifikatsiooni;
- kohanemisvõime uute tingimustega, iseteenindusvõime igapäevaelus.
Puude astet hinnatakse, võttes arvesse:
- valu olemus ja kestus;
- raskused kõndimisel, trepist üles ronimine;
- arütmiate, ekstrasüstoolide ja katkestuste olemasolu südame töös;
- muutused EKG-s ja ehhokardiograafias;
- doppleromeetria;
- funktsionaalsete koormuste testid (veloergomeetria ja jooksulint).
Puuderühmad
Kui elupiiranguid ei tuvastata, siis kehtestatakse ainult piirangud VKK-le.
- Elutegevuse piirangud iseteeninduse raames 1. liikumine 1 spl. tööjõu aktiivsus 1 spl. kuuluvad kolmanda grupi puude alla.
- Elupiirangud iseteeninduse raames 2 spl. liikumine 2 spl. tööjõu aktiivsus 2-3 spl. kuuluvad teise rühma.
- Elupiirangud iseteeninduse raames 3 spl. liikumine 3 spl. See on esimene, kõrgeim puuderühm.
Kui olete saanud infarkti ja teile on määratud invaliidsusgrupp, siis ei tasu meeleheitesse langeda. Elu läheb edasi!
Puue pärast müokardiinfarkti on sotsiaalne abimeede.
Osalege teile soovitatud rehabilitatsioonimeetmete kompleksis, külastage psühhoterapeudi, kes aitab taastada elurõõmu, teeb füsioteraapiat, parandab tervist spaaraviga, toituge õigesti, järgige rangelt kõiki arsti soovitusi ravimite võtmisel.
Kuidas saada invaliidsusgrupp pärast müokardiinfarkti?
Elu pärast müokardiinfarkti - on olemas. Lisaks saab seda täita tuttavate majapidamistööde ja kohustustega. Kuid kahjuks on see erandlik juhtum. Enamikule patsientidest määratakse pärast müokardiinfarkti invaliidsus. Sageli ei saa inimene pärast infarkti vormis šoki saamist endise kutsetegevusega tegeleda, on sunnitud töökohalt lahkuma. See kehtib eriti inimeste kohta, kelle elukutse on seotud suurenenud füüsilise, psühho-emotsionaalse stressiga, sest need tegurid võivad põhjustada retsidiivi, mis on otsene oht elule.
Puuetega inimeste algoritm
Ametlik invaliidsus pärast infarkti määratakse igale surmava rünnaku üle elanud patsiendile. Nelja kuu jooksul pärast rünnakut on patsient tasustatud haiguslehel. Pärast seda perioodi, mis võimaldab teil jõudu taastada, uute elutingimustega kohaneda, peab patsient läbima puudetunnistuse. Nagu näitab meditsiinistatistika, õnnestub igal teisel inimesel taastuda nii palju, et ta saab jätkata endist ametialast tegevust.
Kui pilt pole nii roosiline, määratakse patsiendile teine rühm, haiguslehte pikendatakse aasta võrra. Selle aja möödudes on vaja sertifikaat uuesti läbida. Surmahaiguse läbi põdenud inimese seisundi hindamisega tegeleb riigi tasandil tegutsev erikomisjon. Sellel on selged tegevusjuhised. Puue määratakse järgmiste kriteeriumide alusel:
- õigusvõime;
- oskus osutada kvaliteetseid professionaalseid teenuseid;
- organismi võime uutes tingimustes adekvaatselt toimida;
- patsiendi elukutse;
- patsiendi haridustase.
Puude registreerimine nõuab spetsiaalse haiguslehe, labori, instrumentaalse diagnostika täitmist. Niipea kui kõik vajalikud dokumendid on komisjonile läbivaatamiseks esitatud ja nõutud uuringud on lõpetatud, algab rühma määramise protsess.
Meditsiinilise, sotsiaalse testimise raames viiakse läbi ennetus- ja rehabilitatsioonimeetmeid, mille eesmärk on vältida haiguse ägenemisi ja psühholoogilist tuge puuetega inimestele, kohandades neid uute elutingimustega.
Invaliidsusgrupiga inimene ei pea istuma nelja seina vahel, võtma end ära suhtlemisest, ametialaste omaduste parandamisest. Lihtsalt on vaja kohandada töötingimusi, tagada töökohas kõige soodsam mikrokliima, ennetada tervisele ohtlikku füüsilist ja emotsionaalset stressi.
Kolmas tööpiirangutega rühm määratakse patsientidele, kellel on kerge südame-veresoonkonna süsteemi talitlushäire. Teine rühm on määratud inimestele, kelle töövõime on müokardiinfarkti tõttu kvalitatiivselt vähenenud. Neil on olulised südamelihase funktsionaalsed häired. Invaliidsus pärast esimese grupi infarkti määratakse inimestele, kes kaotavad töövõimaluse ja kaotavad teovõime. Neid iseloomustavad järgmised igapäevased tingimused:
- püsivad südamepuudulikkuse sümptomid;
- ülaltoodud nähtused ei ole ravitavad.
Samuti on võimalik määrata tähtajatu puue. Seda antakse juhul, kui järgneval ravil on halb prognoos.
Keelatud tegevused infarktijärgsel perioodil
- ühis- ja kaubatranspordiliikide dispetšerid;
- postiljonid;
- toitlustuspersonal;
- kullerteenistuse töötajad;
- turvateenistuste esindajad;
- pilvelõhkujad;
- lennupiloodid;
- elektrikud;
- töötajad, kelle tegevus on seotud mürgiste ainetega;
- öötööd nõudvad elukutsed;
- kaugtöö, kus läheduses pole asulaid;
- suurenenud füüsilise ja psühho-emotsionaalse stressiga seotud töö.
Võimalike retsidiivide tõhus ennetamine on tavapärase eluviisi kvalitatiivne muutus, sealhulgas järgmiste reeglite rakendamine:
- harmoonilisemad töö- ja elutingimused, positiivne mikrokliima perekonnas, töökohal;
- füüsilise ja emotsionaalse ülekoormuse kõrvaldamine;
- igapäevased jalutuskäigud värskes õhus;
- töö ja vaba aja tasakaalustatud kombinatsioon;
- piisav füüsiline aktiivsus;
- Tasakaalustatud toitumine;
- vee tasakaalu säilitamine kehas;
- naatriumitasakaalu järgimine;
- südame efektiivseks tegevuseks vajaliku kaaliumi, kaltsiumi, magneesiumi taseme säilitamine organismis;
- meditatsioonipraktikate valdamine, mis võimaldavad tõhusalt lõõgastuda;
- südame-veresoonkonna süsteemi seisundi süstemaatiline diagnostika;
- Kaks korda aastas toimuva kuurortravi osana füsioteraapia on suurepärane ennetav meede;
- halbade harjumuste välistamine suitsetamise ja alkohoolsete jookide joomise näol;
- hoiduma kohvi, kange tee joomisest.
Ülaltoodud reeglite järgimine võimaldab teil pärast müokardiinfarkti aktiivselt elada suurepärase meeleolu ja heaoluga.
Invaliidsus pärast südameinfarkti
Hirmuäratav haigus "müokardiinfarkt" hirmutab tõsiasjaga, et see on nõudnud ja nõuab nüüd palju inimelusid. Tuntud väljend “tood südamerabanduseni” peegeldab selle üht põhijoont, sageli provotseerivad selle arengut just stressirohked olukorrad.
Lühike kirjeldus
Sisuliselt on südameatakk koronaarhaiguse äge vorm, mis väljendub vere transpordi katkemises ühte südamelihase sektsiooni.
Kui see kestab umbes 20 minutit, sureb teatud osa lihasest välja. Nekroosi kohta nimetatakse müokardiinfarktiks. Tulenevalt asjaolust, et selle piirkonna verevool on häiritud ja kui koormuse mõjul hävib veel mõni veresoone luumenis paiknev aterosklerootiline naast, moodustub tromb. Selle kõigega kaasneb äge väljakannatamatu valu, kuid paar tabletti nitroglütseriini leevendavad seda.
Patoloogia üks peamisi põhjuseid on ateroskleroos, mida täheldatakse enamikul inimestel. Lisaks on ka teisi soodustavaid tegureid, millest on oluline teadlik olla.
Sellistel juhtudel on suur tõenäosus saada südameatakk:
- igas vanuses mehed, üle 50-aastased naised;
- geneetiline eelsoodumus;
- kolesterool veres üle 5 mmol / l;
- suitsetamine;
- istuv aktiivsus, liigne kehakaal;
- kõrge vererõhk, hormooninsuliini puudus.
Võttes arvesse tuimastatud südameosa suurust, jaguneb haigus suur- ja väike-fokaalseks. Igal vormil on oma tagajärjed, seetõttu tekib enamikul juhtudel puue pärast müokardiinfarkti.
Sümptomid, diagnoos, ravi
Haigus väljendub tugevas ebamugavuses rinnaku taga, mis võimaldab seda kohe kahtlustada. Isegi rahulikus olekus süda surub, valu levib õlale, lõualuule või jäsemele, põleb ja surub kokku.
Hoolikalt! Sel juhul pole kannatlikkus ohutu, peate viivitamatult kutsuma kiirabi.
Mõnikord lisanduvad peamistele sümptomitele oksendamine, ebamugavustunne kõhus, hingamisraskused ja mõnikord ei avaldu rünnak üldse. Juhtub, et inimene sai ootamatult infarkti ega kahtlusta seda.
Kui lähete õigeaegselt haiglasse ja läbite uuringu elektrokardiogrammi, ehhokardiograafia või müokardi radioisotoopide uuringu vormis, võtab arst vajalikud meetmed. Müokardiinfarkti korral määratakse patsientidele üldjuhul puuderühm. Surma tõenäosuse vähendamiseks suunatakse patsient intensiivravisse.
Tähtis! Värskelt moodustunud tromb võib tõesti lahustuda esimestel tundidel, see normaliseerib verevoolu pärgarteris.
Koronaarballoonangioplastika
Uute moodustiste vältimiseks on ette nähtud ravimid, mis aeglustavad vere hüübimist. Ja südamelihase ülemise kihi hapnikuvajaduse vähendamiseks viiakse teraapia läbi beetablokaatorite abil. Nad päästavad osa hävimisest, vähendades nekroosi suurust. Tänapäeval toimub ravi mitte ainult ravimitega, vaid ka invasiivsete meetoditega. Südamega tehakse selliseid operatsioone:
Kui oli massiivne müokardiinfarkt. puue määratakse igal juhul.
Kõik puude kohta
Valitsuse määruste kohaselt ei määrata invaliidsust müokardiinfarkti korral diagnoosi alusel. Selle põhjuseks on teatud vererõhu tõusuga kaasnevad haigused koos tõsiste häiretega kesknärvisüsteemi, südame ja neerude töös.
Teatud juhtudel annavad nad pärast infarkti grupi, sest saabub füüsiline alaväärsus. See avaldub raskel või osalisel kujul, kuid töövõime kaob kindlasti pikaks ajaks või isegi igaveseks. Puudega inimesed on need, kes pärast südamelihase hävimist ei saa teatud füüsilisi toiminguid sooritada. Selle põhjused on järgmised:
- südamelihase kontraktiilsuse vähenemise sümptomid;
- regulaarsed ebamugavustundehood rinnus, mis ei reageeri.
Sel juhul määratakse esimese rühma pensionäridele invaliidsus pärast infarkti. Kui süda on läbinud raske nekroosi, mis põhjustas selle põhifunktsioonide rikkumisi, ja esineb ka varjatud südamepuudulikkus, määratakse neile patsientidele, kellele tehti ka bypass-operatsioon, teine puuderühm.
Paljud püüavad endale rühma moodustada, sest erijuhtudel maksab riik rahalist toetust. See elanikkonnarühm on puudega ja suudab toime tulla väikese koormusega. Puue pärast müokardiinfarkti - rühm võib olla kolmas. See tähendab, et patsiendil on esinenud väiksemaid südametalitluse häireid, mistõttu ei ole võimalik tavapärast tegevust varasemaga võrreldes hõlpsalt sooritada. Mis puutub kerge ja vaimse tööga tegelevatesse töötajatesse, siis pärast täielikku ja edukat rehabilitatsiooni tunnistatakse nad töövõimelisteks.
Disaini põhimõtted
Invaliidsusgrupp pärast infarkti – igaühel on õigus seda dokumenteerida, olenemata vanusest ja töösuhtest. Peamine tingimus on arstide tunnistus. On vaja läbi viia spetsiaalne arstlik läbivaatus, mille kaudu:
- patsiendi seisund on kindlaks tehtud;
- hinnatakse võimekuse taset;
- on määratud sobivad koormuspiirangud.
Kui teid ei ole elu lõpuni puudega tunnistatud, peate igal aastal tegema korduvekspertiisi. Müokardiinfarkti järgselt ei ole puude kinnitamine vajalik pensionäridel, nimelt üle 50-aastastel (naistel) või 60-aastastel (meestel).
Pärast järelduse tegemist koostab patsient tulemused korralikult. Siis kõik koos: riigiasutusele tuleb esitada pass, arstikaart, avaldus ja väljavõte ajaloost.
Allikad: kelle poole pöörduda taastusravi osas sanatooriumis (tasuta) pärast südameveresoonte stentimist. Sõjaväepensionär.
Pärast südame stentimist: kui kaua nad elavad, kas nad annavad puude, taastusravi
Sellest artiklist saate teada: mis on südame stentimine, kui kaua nad pärast seda operatsiooni elavad, kas see mõjutab eeldatavat eluiga. Varajane operatsioonijärgne periood, taastumine pärast stentimist ja südame taastusravi
Südame stentimine on kirurgiline protseduur, mille käigus ummistunud või ahenenud pärgarterid (südame peamised veresooned) laiendatakse ja neisse paigaldatakse spetsiaalne “protees” – stent.
Stent on võrkseintega väike toru. See sisestatakse volditud olekus koronaararteri ahenemise kohta, misjärel see paisutab ja hoiab kahjustatud veresoont avatud olekus, toimides vaskulaarseina omamoodi proteesina.
Pärast stentimist järgneb üsna lühike, kuni 1–2-nädalane operatsioonijärgne periood, mis on seotud protseduuri endaga.
Edasine taastumine ja taastusravi sõltuvad haigusest, mille puhul stentimine tehti, samuti südamelihase kahjustuse astmest ja kaasuva patoloogia olemasolust. Sellest sõltub prognoos, puuderühma määramise vajadus ja puude olemasolu. Lisateavet leiate selle artikli järgmistest jaotistest.
Kui kaua nad elavad pärast stentimist
Sellele küsimusele on võimatu täpset vastust anda. Oodatava eluea prognoos pärast stentimist ei sõltu mitte niivõrd operatsioonist endast, vaid haigusest, mille puhul see tehti, ja südamelihase kahjustuse astmest (st vasaku vatsakese kontraktiilsest funktsioonist). Kuid teaduslikud uuringud on leidnud, et pärast stentimist jääb 95% patsientidest ellu üheks aastaks, 91% kolmeks aastaks ja 86% viieks aastaks.
Kolmekümnepäevane suremus müokardiinfarkti sõltub ravimeetodist:
- konservatiivne ravi - suremus 13%;
- fibrinolüütiline ravi - suremus 6-7%;
- stentimine - suremus 3-5%.
Iga patsiendi prognoos sõltub tema vanusest, teiste haiguste (suhkurtõve) olemasolust, müokardi kahjustuse astmest. Selle määramiseks on erinevaid skaalasid, millest enim kasutatav on TIMI skaala. On üldtunnustatud, et varajane stentimine parandab müokardiinfarkti prognoosi.
Stabiilse südame isheemiatõve stentimine ei vähenda tulevase müokardiinfarkti riski ega pikenda nende patsientide eeldatavat eluiga võrreldes konservatiivse ravimteraapiaga.
Puue pärast stentimist
Pärgarteri stentimine iseenesest ei ole puuderühma määramise põhjus. Kuid haigus, mille raviks seda operatsiooni kasutati, võib põhjustada puude. Näiteks:
- 3. rühma puue määratakse patsientidele, kellel on stenokardia või müokardiinfarkt, ilma et tekiks vasaku vatsakese raske düsfunktsioon.
- 2. grupi invaliidsus määratakse stenokardia või müokardiinfarktiga patsientidele, kellel südamepuudulikkus piirab töö- ja liikumisvõimet.
- 1. puuderühm määratakse patsientidele, kellel müokardiinfarkt või stenokardia on põhjustanud raske südamepuudulikkuse, mis piirab enesehoolduse võimet.
Varajane operatsioonijärgne periood
Kohe pärast protseduuri lõppu viiakse patsient operatsioonijärgsesse osakonda, kus meditsiinitöötajad jälgivad hoolikalt tema seisundit. Kui veresoonte juurdepääs toimus reiearteri kaudu, peaks patsient pärast operatsiooni lamama sirgendatud jalgadega horisontaalasendis selili 6–8 tundi, mõnikord ka kauem. See on tingitud ohtliku verejooksu tekkimise ohust reiearteri punktsioonikohast.
On olemas spetsiaalsed meditsiiniseadmed, mis võivad vähendada voodis lamamiseks kuluvat aega. Need sulgevad anumas oleva augu ja vähendavad verejooksu tõenäosust. Neid kasutades tuleb 2-3 tundi pikali heita.
Stentimise ajal kehasse süstitud kontrastaine eemaldamiseks soovitatakse patsiendil juua võimalikult palju vett (kuni 10 klaasi päevas), välja arvatud juhul, kui tal on selleks vastunäidustusi (näiteks raske südamepuudulikkus).
Kui patsiendil on valu arteriaalse punktsiooni kohas või rindkere piirkonnas, võivad aidata tavalised valuvaigistid, nagu paratsetamool, ibuprofeen või muud ravimid.
Kui stentimine viidi läbi vastavalt kavandatud näidustustele, mitte ägeda koronaarsündroomi (müokardiinfarkt, ebastabiilne stenokardia) raviks, kirjutatakse patsient koju tavaliselt teisel päeval, andes üksikasjalikud juhised edasiseks taastumiseks.
Taastumine pärast stentimist
Taastumine pärast südame stentimist sõltub paljudest teguritest, sealhulgas haiguse põhjusest, patsiendi seisundi tõsidusest, südamefunktsiooni halvenemise astmest ja veresoonte juurdepääsu asukohast.
Veresoonte juurdepääsukoha hooldus
Sekkumisprotseduurid viiakse läbi kubeme reiearteri või küünarvarre radiaalse arteri kaudu. Kui patsient koju kirjutatakse, võib sideme sobivasse kohta jääda. Soovitused veresoonte juurdepääsukoha hooldamiseks:
- Järgmisel päeval pärast protseduuri saate arteri punktsioonikohast sideme eemaldada. Lihtsaim viis seda teha on duši all, kus saad seda vajadusel märjaks teha.
- Pärast sideme eemaldamist asetage alale väike plaaster. Mõne päeva jooksul võib sisestuskoht olla must või sinine, kergelt paistes ja kergelt õrn.
- Peske kateetri asukohta vähemalt kord päevas seebi ja veega. Selleks tõmmake peopessa seebivett või leotage pesulapp ja peske soovitud piirkond õrnalt. Te ei saa torkekoha nahka tugevalt hõõruda.
- Kui te duši all ei käi, hoidke veresoonte juurdepääsupiirkond kuiv ja puhas.
- Ärge kandke punktsioonikohas nahale kreeme, losjoneid ega salve.
- Kandke avaraid riideid ja aluspesu, kui veresoonte juurdepääs toimus reiearteri kaudu.
- Ärge minge vanni, ärge külastage vanni, sauna ega basseini ühe nädala jooksul.
Kehaline aktiivsus
Arstid annavad soovitusi kehalise aktiivsuse taastamiseks, võttes arvesse arteri punktsioonikohta ja muid patsiendi tervisega seotud tegureid. Esimesel kahel päeval pärast stentimist on soovitatav palju puhata. Nendel päevadel võib inimene tunda väsimust ja nõrkust. Võite oma majas ringi jalutada ja seejärel lõõgastuda.
- Esimese 3–4 päeva jooksul pärast stentimist ei tohiks te roojamise ajal pingutada, et vältida veresoone punktsioonikohast verejooksu.
- Esimesel nädalal pärast stentimist on keelatud tõsta üle 5 kg, samuti liigutada või tõmmata raskeid esemeid.
- 5-7 päeva jooksul pärast protseduuri ei saa te teha raskeid füüsilisi harjutusi, sealhulgas enamikku spordialasid - jooksmine, tennis, keegel.
- Võite ronida trepist, kuid tavapärasest aeglasemalt.
- Esimesel nädalal pärast operatsiooni suurendage järk-järgult füüsilist aktiivsust, kuni see jõuab normaalsele tasemele.
- Esimesel päeval ärge tõstke käega, mille kaudu stentimine tehti, rohkem kui 1 kg.
- 2 päeva jooksul pärast protseduuri ei saa te teha raskeid füüsilisi harjutusi, sealhulgas enamikku spordialasid - jooksmine, tennis, bowling.
- Ärge kasutage muruniidukit, mootorsaagi ega mootorratast 48 tunni jooksul.
- 2 päeva jooksul pärast operatsiooni suurendage järk-järgult füüsilist aktiivsust, kuni see jõuab normaalsele tasemele.
Pärast plaanilist stenti saate tööle naasta umbes nädala pärast, kui teie üldine tervislik seisund seda võimaldab. Kui operatsioon viidi läbi müokardiinfarkti kiireloomuliste näidustuste kohaselt, võib täielik taastumine kesta mitu nädalat, nii et saate tööle naasta mitte varem kui 2-3 kuu pärast.
Kui enne stentimist piiras inimese seksuaalset aktiivsust müokardi ebapiisava hapnikuvarustuse tõttu tekkinud valu rinnus, võib pärast stentimist seksimise võimalus suureneda.
Taastusravi
Pärast stentimist ja täielikku taastumist soovitavad arstid tungivalt läbida südame taastusravi, mis hõlmab:
- Füüsiliste harjutuste programm, mis parandab müokardi kontraktiilset funktsiooni ja avaldab kasulikku mõju kogu kardiovaskulaarsüsteemile.
- Haridus tervislikuks eluviisiks.
- Psühholoogiline tugi.
Füüsilised harjutused
Rehabilitatsioon pärast stentimist hõlmab tingimata regulaarset füüsilist aktiivsust. Uuringud on näidanud, et inimesed, kes hakkavad pärast infarkti regulaarselt treenima ja teevad muid kasulikke elustiilimuutusi, elavad kauem ja nende elukvaliteet on parem. Ilma regulaarse füüsilise tegevuseta vähendab keha aeglaselt oma jõudu ja normaalset toimimist.
See programm peaks ühendama südamele tervislikke tegevusi (aeroobsed treeningud), nagu kõndimine, sörkimine, ujumine või jalgrattasõit, aga ka jõu- ja venitusharjutusi, mis parandavad keha vastupidavust ja painduvust.
Parim on, kui treeningprogrammi koostab füsioteraapia arst või taastusraviarst.
Elustiili muutus
Elustiili muutmine pärast stentimist on üks olulisemaid meetmeid patsientide prognoosi parandamiseks. See sisaldab:
- Tervislik toitumine - aitab südamel taastuda, vähendab tüsistuste riski ja vähendab aterosklerootiliste naastude taastekke võimalust veresoontes. Toit peaks sisaldama suures koguses puu- ja köögivilju, täisteratooteid, kala, taimeõlisid, tailiha, madala rasvasisaldusega piimatooteid. On vaja piirata soola ja suhkru, küllastunud ja transrasvade kasutamist ning loobuda alkoholi kuritarvitamisest.
- Suitsetamisest loobumine. Suitsetamine suurendab oluliselt südame isheemiatõve riski, jättes südame ilma hapnikurikkast verest ja süvendab muid riskitegureid, sealhulgas kõrget vererõhku, kolesteroolitaset ja kehalist passiivsust.
- Kaalukontroll – võib aidata alandada vererõhku, samuti parandada kolesterooli ja vere glükoosisisaldust.
- Diabeedikontroll on selle haigusega patsientide jaoks väga oluline tervisemeede. Diabeedi kontrolli all hoidmine on kõige parem dieedi, kehakaalu langetamise, kehalise aktiivsuse, ravimite ja vere glükoosisisalduse regulaarse jälgimise abil.
- Vererõhu kontroll. Vererõhku saab kontrollida kehakaalu langetamise, madala soolasisaldusega dieedi, regulaarse treeningu ja antihüpertensiivsete ravimitega. See aitab vältida müokardiinfarkti, insulti, neeruhaigusi ja südamepuudulikkust.
- Vere kolesterooli kontroll.
Psühholoogiline tugi
Ülekantud stentimine ja ka selle põhjustanud haigus alluvad patsiendile stressile. Igapäevaelus seisab iga inimene pidevalt silmitsi stressirohke olukordadega. Nende probleemidega toimetulekuks saavad teda aidata lähedased inimesed – sõbrad ja sugulased, kes peaksid pakkuma psühholoogilist tuge. Võite pöörduda psühholoogi poole, kes aitab inimesel professionaalselt toime tulla stressirohkete sündmustega elus.
Meditsiiniline ravi pärast stentimist
Ravimite võtmine pärast stentimist on kohustuslik, olenemata selle läbiviimise põhjusest. Enamik inimesi võtab hüübimisvastaseid ravimeid kuni aasta pärast operatsiooni. Tavaliselt on see kombinatsioon väikesest aspiriini annusest ja ühest järgmistest:
Ravi kestus klopidogreeli, prasugreeli või tikagrelooriga sõltub implanteeritud stendi tüübist ja on ligikaudu üks aasta. Väikestes annustes aspiriini on enamikul patsientidest vaja kogu ülejäänud eluks.
Müokardiinfarkti järgne puue - anda või mitte, milline grupp pärast stentimist on vajalik, kuidas saada, kuidas taotleda, lakunaar, hüvitised
Pärast müokardiinfarkti, isegi kui patsiendi seisund on positiivse trendiga, vajab ta kaitset ülepinge ja stressi eest. Tööjõu aktiivsus tuleb jätta tööstusharudesse, mis on füüsiliselt või psühho-emotsionaalselt kahjulikud.
- Kogu saidil olev teave on informatiivsel eesmärgil ja EI ole tegevusjuhend!
- TÄPSE DIAGNOOSI saab panna ainult ARST!
- Palume MITTE ise ravida, vaid leppige kokku aeg spetsialistiga!
- Tervist teile ja teie lähedastele!
Kuidas saada a
See hindab vastavalt selgelt määratletud juhistele:
Milline rühm on antud
Kus te ei saa pärast müokardiinfarkti puude reeglite järgi töötada
Kõik patsiendid, kellel on olnud südameinfarkt ilma tõsiste häireteta või saanud puude pärast müokardiinfarkti ja stentimist. tuleks vabastada raskete tööde tegemisest, millel võib olla kehale kahjulik mõju.
Pärast infarkti on inimesel keelatud töötada:
Parema koronaararteri aterosklerootilisest proksimaalsest oklusioonist põhjustatud parema vatsakese infarkt
Siin esitame müokardiinfarkti varajaste tüsistuste loendi.
Vajalikud dokumendid
Eelnevalt tuleb koostada dokumendid müokardiinfarkti ellujäänu isiku ja talle antud ravi kohta:
Taastusravi
Müokardiinfarkti kordumise edasiseks ennetamiseks peab patsient oma keha eest eriti hoolitsema. Seda tuleb kaitsta stressi eest nii tööl kui ka perekonnas. Töötingimuste ühtlustamine või ametikoha muutmine aitab vältida professionaalset ülekoormust.
Pärast stentimist või müokardiinfarkti peaksid visiidid meditsiiniasutustesse olema õigeaegsed, regulaarne haigusseisundi diagnoosimine on patsiendi jaoks äärmiselt oluline. Ka füsioteraapia ja harjutusravi võivad organismile soodsalt mõjuda. ravi sanatooriumides ja kuurortides.
Kui komisjon keeldub
Selleks kirjutatakse arstliku läbivaatuse teinud asutusele teine avaldus, see vaadatakse läbi kolme päeva jooksul. Seejärel vaadatakse kuu jooksul patsient uuesti üle.
Müokardiinfarkti riskitegurid põhinevad istuval eluviisil ja halbadel harjumustel.
Müokardiinfarktijärgse taastusravi põhitõed leiate siit.
Selles artiklis on loetletud meeste massilise südameataki tagajärjed.
Allikas:
chudochashca.ru
Tõsised terviseprobleemid võivad muuta inimese tavapärast elu.
Pärast müokardiinfarkti, isegi kui patsiendi seisund on positiivse trendiga, vajab ta kaitset ülepinge ja stressi eest. Tööjõu aktiivsus tuleb jätta tööstusharudesse, mis on füüsiliselt või psühho-emotsionaalselt kahjulikud.
Meditsiinitöötajad peaksid tõsiselt hindama hetkeolukorda ja patsiendi teise töökohta üleviimise vajadust ja puude registreerimist.
- Kogu saidil olev teave on informatiivsel eesmärgil ja EI ole tegevusjuhend!
- Annab teile TÄPSE DIAGNOOSI ainult ARST!
- Palume MITTE ise ravida, vaid broneerige aeg spetsialisti juurde!
- Tervist teile ja teie lähedastele!
Kuidas saada a
Pärast müokardiinfarkti läbimist määratakse igale patsiendile ametliku puudega isiku staatus. Nelja kuu jooksul pärast rünnakut oli tal õigus saada haiguslehte ja aega taastuda. Pärast seda perioodi on vaja läbida puuderühma määramise vajaduse tõendamise protseduur.
See, kas patsiendile määratakse pärast infarkti puudegrupp või mitte, sõltub olukorra keerukusest. 50% juhtudest õnnestub insuldi põdenud inimese töövõime säilida: ta kohaneb uue elusituatsiooniga, kogub jõudu edasiseks tegevuseks ja läheb tööle.
Ülejäänud pooltel juhtudel on vaja hankida teine puudegrupp ja pikendada puudetunnistust aasta võrra. Seejärel viiakse sertifitseerimine uuesti läbi. Seda viib läbi spetsiaalne komisjon, mida reguleerib riik.
See hindab vastavalt selgelt määratletud juhistele:
- võimalus tunnistada patsienti võimekaks, tema eneseteenindusvõime;
- patsiendi keha kohanemisvõime uute toimimistingimustega;
- patsiendi haridus, ametikoht ja kvalifikatsioon;
- tema võimet teha eelnevat tüüpi töid nõuetekohaselt kvaliteetselt.
Vajadusel korrigeerivad spetsialistid haige inimese töötingimusi, osutavad talle psühholoogilist tuge, aitavad leida tasakaalu ja naasta endise elu juurde. Rünnaku kordumise ennetamine ja rehabilitatsioonimeetmed viiakse läbi.
Ka pensionärid peaksid end kaitsma igasuguse stressi eest ning toetama südant rahvapäraste meetodite ja terapeutilise raviga.
Just eakatel esineb sagedamini lakunaarset, transmuraalset ja ulatuslikku infarkti, mis nõuab kohest haiglaravi ja pikaajalist taastusravi.
Milline rühm on antud
Ohtliku ründe läbi saanud isik saab erilise puudetunnistuse, vabastatakse töölt ja läbib diagnostilised protseduurid. Seejärel esitatakse läbivaatamiseks hulk dokumente ja algab invaliidsusgrupi määramine.
- Väikeste kõrvalekallete korral südame ja veresoonte aktiivsuses on vaja määrata kolmas puuderühm. Kui inimene tegi enne haigestumist kerget tööd või tegeles vaimse tegevusega, taastusravi prognoosiga naaseb ta varasematele tööpäevadele.
- On veel üks olukord, kui kõrvalekalded on suuremad ja pärast operatsiooni jätkab südamelihase halb toimimine, patsient kogeb regulaarselt stenokardia ägenemist. Sel juhul tuleks infarktijärgses seisundis inimesele määrata teine rühm, mis näeb ette puude. Küll aga saab ta teha lihtsat tööd, käies regulaarselt taastusravil.
- Kõige kahetsusväärsemas olukorras, kui kongestiivse südamepuudulikkuse sümptomid ei taandu, hoolimata meditsiinilistest protseduuridest, kaotab patsient teovõime. Iga päev kogeb ta stenokardiahooge ja valu südames. Ta ei saa enam töötada ja talle määratakse pärast müokardiinfarkti esimene puudegrupp.
- Kui kõik teraapialiigid ei too patsiendile leevendust ja tal pole võimalust isegi kõige lihtsamat tööd teha, määratakse puue tähtajatult.
Kus te ei saa pärast müokardiinfarkti puude reeglite järgi töötada
Kõik patsiendid, kellel on olnud südameinfarkt ilma tõsiste häireteta või kes on saanud invaliidi pärast müokardiinfarkti ja stentimist, tuleb vabastada raskest tööst, mis võib kehale kahjulikku mõju avaldada.
Pärast infarkti on inimesel keelatud töötada:
- lennukipiloot, stjuardess, kraanaoperaator;
- elektrik, kõrgtööline, turvamees;
- postiljon, kuller, transpordi dispetšer;
- müüja, toitlustustöötaja ja muud psühho-emotsionaalset ja füüsilist pinget suurendavad teenused;
- kahjulikke kemikaale ja mürke kaevandavates või töötlevates ettevõtetes;
- tööl, mis hõlmab öiseid vahetusi ja igapäevast tööd;
- ohtlikel töödel ja ebatervisliku kliimaga kohtades;
- suure kiirusega tööl: tööpingid ja konveier;
- linnadest ja muudest asulatest eemal, põllul.
Tagasipöördumine töö juurde, mis oli keha jaoks raske, on vastuvõetamatu. Varasem südameatakk ei välista rünnaku kordumist raskemal kujul.
Patsient peab piirama töökoormust ja taotlema puude määramist, et saada riigilt makseid ja toetusi ning jätkata oma võimaluste piires elamist ja töötamist. Invaliidsuspensioni taotlemiseks peab infarktijärgne patsient pöörduma Vene Föderatsiooni pensionifondi ja elukohajärgsesse sotsiaalteenistusse.
Vajalikud dokumendid
Puude taotlemiseks peate koguma teatud dokumentide loendi. Raviarst viib läbi kõik vajalikud uuringud ja saadab patsiendi uuringule.
- Paberite kogumine algab erisaatekirja väljastamisest arstlikuks ja sotsiaalseks läbivaatuseks. Vorm 0-88 / a väljastatakse kohalikus kliinikus.
- Patsient kirjutab eribüroo juhataja nimele avalduse, lisades sellele saabunud saatekirja. Taotluses viidatakse läbivaatuse soovile sobiva rühma ja vajalike individuaalsete rehabilitatsioonimeetodite määramiseks.
- Arsti- ja sotsiaalekspertiisibüroo määrab pärast avalduse saamist ekspertiisi alguse kuupäeva ja kellaaja. See jätkub veel 30 päeva.
Eelnevalt tuleb koostada dokumendid müokardiinfarkti ellujäänu isiku ja talle antud ravi kohta:
- pass või muu patsiendi isikut tõendav dokument (originaal + koopia);
- personaliosakonna poolt kinnitatud tööraamatu koopia;
- pensionitunnistus ja SNILS;
- andmed hariduse ja tööjõu aktiivsuse kohta;
- täielikud andmed patsiendi tervisliku seisundi ja tema kehas esinevate ägedate häirete, haigusloo ja infarktijärgsete eritumiste kohta (meditsiiniliste dokumentide originaalid ja koopiad);
- puuet kinnitav dokument, rehabilitatsiooniprogramm;
- taotlemine ja suunamine ITU-sse.
Taastusravi
Pärast müokardiinfarkti rünnaku peatamist hoiavad meditsiinitöötajad operatiivsete ja meditsiiniliste meetoditega ära tõsiste tüsistuste teket ning ravivad olemasolevaid häireid.
Patsienti ravitakse tervikliku programmi alusel, mis aitab tal suunata oma jõupingutused kahjustatud elundite ja süsteemide taastamisele, keha aktiivsuse taastamisele ja vajaliku psühholoogilise toe pakkumisele.
Kõiki muutusi patsiendi seisundis jälgivad arstid hoolikalt, sest haigusseisundi prognoos on väga pettumus. Esimese 24 tunni jooksul pärast infarkti sureb kuni 20% patsientidest. Olles üle elanud viis päeva pärast südameinfarkti, suudavad patsiendid enamikul juhtudel taastuda ja naasta normaalsesse ellu.
Müokardiinfarkti kordumise edasiseks ennetamiseks peab patsient oma keha eest eriti hoolitsema. Seda tuleb kaitsta stressi eest nii tööl kui ka perekonnas. Töötingimuste ühtlustamine või ametikoha muutmine aitab vältida professionaalset ülekoormust.
Patsiendil on soovitatav iga päev kõndida värskes õhus, teha harjutusi ja süüa korralikult, tasakaalustatult, juues piisavalt vett. Tähelepanu tuleks pöörata südamele vajalike mineraalainete piisava tarbimise eest: kaalium, magneesium, naatrium, kaltsium.
Pärast stentimist või müokardiinfarkti peaksid visiidid meditsiiniasutustesse olema õigeaegsed, regulaarne haigusseisundi diagnoosimine on patsiendi jaoks äärmiselt oluline. Kehale võib soodsalt mõjuda ka füsioteraapia ja harjutusravi, ravi sanatooriumides ja kuurortides.
Pärast müokardiinfarkti on vajalik halbade harjumuste täielik tagasilükkamine alkoholi ja tubaka kuritarvitamisega, samuti kange tee ja kohviga.

Patsiendi seisund ennetusmeetmete rakendamise ajal peaks jääma stabiilseks, tervis ja meeleolu ei tohiks halveneda
Kui komisjon keeldub
Kui pärast ITU büroosse pöördumist infarkti põdenud patsient ei ole puudegruppi saanud, saab ta komisjoni otsuse edasi kaevata.
Selleks kirjutatakse arstliku läbivaatuse teinud asutusele teine avaldus, see vaadatakse läbi kolme päeva jooksul. Seejärel vaadatakse kuu jooksul patsient uuesti üle.
Kui tervise- ja sotsiaalekspertiisi otsus patsiendile taaskord ei sobinud, on tal õigus kasutada sõltumatut ekspertiisi või pöörduda kohtusse. Kohtuorgani otsus ei kuulu enam läbivaatamisele ja edasikaebamisele ning on lõplik.
serdce.hvatit-bolet.ru
Kas nad annavad puude pärast infarkti ja stentimist
Müokardiinfarkti järgse puude registreerimine
Inimesed, kes on kogenud südameinfarkti, muudavad dramaatiliselt oma elustiili. Nad järgivad erilist dieeti ja dieeti, loobuvad halbadest harjumustest (alkoholi, sigarettide ja muude vahendite joomine).
- Kas nad annavad puude pärast infarkti ja stentimist
- Müokardiinfarkti järgse puude registreerimine
- Disaini omadused
- Kuidas rühma määratletakse
- Millal saab puudetaotluse tagasi lükata?
- Mis on keelatud
- Ümbersertifitseerimine
- Koronaarne stentimine (südame veresooned)
- Mis on "stentimine"?
- Mis on "stent", sordid
- Kuidas operatsioon läheb?
- Kes on operatsioon, läbivaatus
- Vastunäidustused
- Operatsiooni tüsistused
- Taastumisperiood
- Müokardiinfarkt: anda puue või mitte, elukvaliteet ja töövõime
- Kas ja kellele
- Miks nad võivad keelduda?
- Milline rühm on antud
- Kuidas saada: disainifunktsioonid, arstlik läbivaatus
- Keelatud tegevused
- Vajadusel uuesti sertifitseerimine
- Mis kasu on pärast südameinfarkti?
- Hankige tasuta juriidiline konsultatsioon
- Millist puuderühma antakse pärast südameinfarkti
- Müokardiinfarkt: puuderühmad.
- Invaliidsuse registreerimine pärast südameinfarkti.
- Invaliidsusgrupi määramise algoritm
- Puuderühma määratlus
- Vastunäidustused tööle
- Puude registreerimise tunnused
- Millal nad saavad keelduda
- Komisjoni otsuse edasikaebamise kord
- Ümbersertifitseerimine
- Kuidas saada a
- Milline rühm on antud
- Kus te ei saa pärast müokardiinfarkti puude reeglite järgi töötada
- Vajalikud dokumendid
- Taastusravi
- Kui komisjon keeldub
Keelatud on tegeleda intensiivse füüsilise tegevusega, samuti on soovitatav vältida stressirohke olukordi, eriti kui patsiendile on tehtud stentimine. Aga kas need annavad puude pärast müokardiinfarkti (RHK-10, kood 121), kas maksed tuleb tasuda seoses inimese töövõime piiramise või täieliku kaotusega? Selle kohta, samuti dokumentide menetlemise korra, arstide vastuvõttude ja soovituste kohta, kui palju ja millistes summades on riik kohustatud maksma - selles artiklis hiljem.
Disaini omadused
Rehabilitatsiooniperioodil on isik kohustatud väljastama haiguslehe vähemalt neljaks kuuks. Kuid kui ta selle aja jooksul ei ole täielikult taastunud, võib ta taotleda hüvitisi. Kas pärast südameinfarkti on vaja puuderühma ja kuidas seda vormistada - seda küsimust käsitleb spetsiaalne arstlik komisjon. Invaliidistumist tõendav dokument väljastatakse 365 päevaks. Pärast seda on vajalik uuesti registreerimine.
Kuidas saada invaliidsus pärast infarkti, kas nad annavad puuderühma ja mida selleks vaja on? Rünnakujärgne haigusleht on vaid formaalne puue, mis tuleb igale patsiendile tõrgeteta väljastada. Kõik need neli taastumiskuud on tasustatud. Seetõttu on enamikul juhtudel operatsiooni läbinud inimestel võimalus oma jõud taastada ja uue eluviisiga harjuda. Haiguslehte saate pikendada vastava tõendi läbimisega.
Statistika järgi paraneb iga teine patsient, mis võimaldab tal tööd jätkata. Kuid kui pilt ei tundu nii optimistlik (näiteks kui inimene oli koomas, parema jala täieliku blokaadiga, avastati tagumise seina infarkt ja muud haiguse vormid), on puue tingitud müokardiinfarktist ( rühm sõltub taastusravi tulemustest ja edasistest prognoosidest). Selle projekteerimisel võetakse arvesse järgmisi kriteeriume:
- Professionaalne tegevus.
- Oskus osutada kvaliteetseid teenuseid kutsetegevuse raames.
- Tema haridus.
- Võimsus, iseteeninduse oskus.
- Kas keha suudab uutes tingimustes normaalselt toimida.
Täidetakse spetsialiseeritud haigusleht ja kirjeldatakse ka läbivaatuse tulemusi. Pärast kõigi vajalike dokumentide kogumist esitatakse need komisjonile läbivaatamiseks.
Patsient läbib taastusravi, et vältida korduvaid rünnakuid. Pakutakse ka psühholoogilist tuge, viiakse läbi täielik kohanemine uute elutingimustega. Arstid ei soovita sel perioodil pidevalt kodus viibida ja välismaailmaga suhtlemisest ilma jätta. Vaja on muuta töötingimusi, ennetada emotsionaalseid murranguid, stressi ja muid tervist kahjustada võivaid olukordi.
Kuidas rühma määratletakse
Esimene rühm tugineb inimestele, kellel on äärmuslik infarktijärgne seisund (näiteks need, kellel on olnud äge ja ulatuslik rünnak). Sellistel juhtudel on patsiendid sageli mures stenokardia ilmingute, südamepuudulikkuse ja muude nähtude pärast, mida on raviprotsessis raske peatada.
Teine rühm on määratud inimestele, kes:
- Töövõime on piiratud.
- Südame töös esineb häireid, kuid sellega ei kaasne nähtavaid sümptomeid.
- Viidi läbi revaskularisatsioon (veresoonkonna võrgu taastamine).
Kolmas rühm kuulub inimestele, kellel on väikesed kõrvalekalded südame ja veresoonte töös. Kui enne rünnakut tegeles patsient lihtsate töötoimingutega, võib ta pärast rehabilitatsioonikuuri uuesti saada täieõiguslikuks töötajaks, naastes eelmisele töökohale ilma enda jaoks negatiivsete tagajärgedeta.
Inimene saab alalise või tähtajatu rühma ainult siis, kui ravikuur ei ole toonud soovitud tulemust ja prognoos on pettumus. Siis ei saa ta elada täisväärtuslikku elu ja on soovitatav registreerida ta ööpäevaringse hooldusega taastusravikeskusesse.
Kas nad annavad puude pärast infarkti ja stentimist? Enamikul juhtudel pikendatakse taastusravi neile, kes on läbinud veresoonte stentimise (hõlmab spetsiaalse stendi paigaldamist, mis võimaldab laiendada patoloogilise protsessi arengu tagajärjel kitsenenud veresooni.
Millal saab puudetaotluse tagasi lükata?
Taotluse võib ka tagasi lükata, kui ravi on olnud tõhus. Kuid sellise järelduse tegemine peaks põhinema diagnoosi tulemustel. Samuti võite saada tagasilükkamise, kui:
- Täielikult säilinud iseteeninduse võimalus.
- Töö ei ole seotud füüsilise ja psühho-emotsionaalse iseloomuga suurte koormustega (pole vaja üle minna kergematele töötingimustele).
- Raviarst järeldab pärast põhjalikku uurimist, et haiguslehe pikendamine ei ole vajalik.
Kuidas tagasilükkamisele reageerida? Apellatsiooni esitamiseks saatke kolme päeva jooksul dokumentide pakett uuesti büroole. Kuu aja jooksul on ette nähtud korduseksam.
Komisjoni otsust on võimalik edasi kaevata ka kohtusse. Sellistel juhtudel viib inimene läbi oma eksami. Saadud tulemuste põhjal teeb kohus otsuse.
Mis on keelatud
Infarkti põdenud inimesed ei tohi teha mitut tüüpi töid: juhtida õhusõidukeid, mõnda tüüpi maismaatransporti, töötada rasketes tingimustes, parandada elektriseadmeid. Samuti ei ole soovitatav teostada töötegevust kõrguses, liikuda liiga sageli, vältida kokkupuudet kemikaalidega. Arstid ei soovita töötada nimeliselt ega tiheda töögraafikuga tööstusharudes.
Ümbersertifitseerimine
Esimene rühm antakse välja kaheks aastaks. Teine ja kolmas nõuavad inimeselt igal aastal eksami sooritamist. Sellistel juhtudel peate koguma sama dokumendipaketi. Kaardil peaksid olema märgid, mis näitavad, et isik on läbinud kõik komisjoni poolt eelnevalt määratud sissenõudmistoimingud. Tööandja nõuab tõendit tööviisi kindlaksmääramise kohta.
Südamehaigusi põdenud inimeste hulgas on suur hulk tööealisi patsiente. Paljude tegurite ja asjaolude tõttu näitab enamik neist soovi tulevikus töötada. Kuid arstid soovitavad taastusperioodi lõpus vältida rasket füüsilist tööd, stressirohke olukordi ja muid tegureid, mis avaldavad südamele negatiivset mõju ja provotseerivad pärast korduvat südameinfarkti puude.
Arvestada tuleb ka sellega, et inimeste seas, kes on huvitatud infarktijärgse puude saamisest, on palju pensioniealisi patsiente, kuna neil on palju suurem risk tüsistuste tekkeks. Isegi väikseim kogemus või füüsiline ülekoormus võib südame-veresoonkonna süsteemi tööle äärmiselt negatiivselt mõjutada.
Kas nad annavad rühma pärast infarkti? Pidage meeles, et mitte kõik ei saa sellest aru. Nii et statistika järgi saab pärast manööverdamist selle kätte vaid 10-15%. Kuid seda antakse ka patsientidele, kes on põdenud mitte vähem tõsiseid haigusi (näiteks ajurabandus, suhkurtõve põhjustatud tüsistused). Arst peaks selliseid diagnoose tegema ja uuringu tulemuste põhjal tegema järeldusi. Mehed ja naised, kes haiguse tõttu ei tööta, saavad pensioni iga kuu. Selle suurus sõltub puude rühmast. Arvesse lähevad ka eelnev palk ja staaži.
Koronaarne stentimine (südame veresooned)
- Mis on "stent" ja selle tüübid
- Kuidas operatsioon läheb?
- Näidustused operatsiooniks
- Vastunäidustused
- Tüsistused
- Taastusravi
Südame isheemiatõve kõige tõsisema ilmingu, müokardiinfarkti, peamine põhjus on aterosklerootilisest veresoonte kahjustusest tingitud lihaste alatoitumus.
Ateroskleroos mõjutab arteri seina. Elastsuse kaotamise tõttu kaob piisava paisumise võimalus. Aterosklerootiliste naastude ladestumine seestpoolt põhjustab veresoone läbimõõdu ahenemist, mistõttu on toitainete kohaletoimetamine raskendatud. Kriitiline vähenemine loetakse 50% läbimõõdust. Samal ajal hakkavad ilmnema südame hüpoksia (hapnikupuuduse) kliinilised sümptomid. Seda väljendatakse stenokardiahoogudes.
Koronaararteri täielik ummistus põhjustab müokardiinfarkti korral nekroosikoha (nekroosi) tekke. Kogu maailmas peetakse seda patoloogiat siiani üheks peamiseks täiskasvanute surmapõhjuseks.
Südame veresoonte õigeaegne stentimine võib takistada ateroskleroosi raskete tüsistuste teket.
Mis on "stentimine"?
Termin "stentimine" viitab operatsioonile stendi paigaldamiseks arterisse, mille tulemusena teostatakse kitsendatud osa mehaaniline laiendamine ja taastatakse normaalne verevool elundisse. Operatsioon viitab endovaskulaarsetele (intravaskulaarsetele) kirurgilistele sekkumistele. See viiakse läbi veresoonte profiili osakondades. See nõuab mitte ainult kõrgelt kvalifitseeritud kirurge, vaid ka tehnilisi seadmeid.
Kirurgias on välja töötatud tehnikad mitte ainult koronaarstentimiseks (südameveresooned), vaid ka stentide paigaldamiseks unearterisse ajuisheemia nähtude kõrvaldamiseks, reiearterisse jalgade aterosklerootiliste muutuste raviks, kõhuaordi ja niude stendid aterosklerootiliste kahjustuste väljendunud tunnuste esinemisel.
Mis on "stent", sordid
Stent on kerge võrktoru, mis on piisavalt tugev, et pakkuda arterile pikka aega karkassi. Stendid valmistatakse kõrgtehnoloogiate kohaselt metallisulamitest (tavaliselt koobaltist). Tüüpe on palju. Need erinevad suuruse, ruudustiku struktuuri, katte olemuse poolest.
Eristada saab kahte stentide rühma:
- katmata – kasutatakse keskmise suurusega arterite operatsioonidel;
- kaetud spetsiaalse polümeerse kestaga, mis vabastab aasta jooksul raviainet, mis hoiab ära arteri stenoosi taastekke. Selliste stentide maksumus on palju suurem. Neid soovitatakse paigaldada koronaarsoontesse, need nõuavad pidevat ravimite võtmist, mis vähendavad verehüüvete teket.
Kuidas operatsioon läheb?
Südameveresoonte stentimiseks sisestatakse reiearterisse kateeter, mille otsas on tilluke balloon, millele on pandud stent. Röntgeniaparaadi juhtimisel sisestatakse kateeter koronaararterite suudmesse ja viiakse ahenemise nõutavasse piirkonda. Seejärel pumbatakse õhupall vajaliku läbimõõduni täis. Sel juhul surutakse seina sisse aterosklerootilised ladestused. Stent, nagu vedru, laieneb ja jääb paigale pärast ballooni tühjendamist ja kateetri eemaldamist. Selle tulemusena taastub verevool.
Operatsioon viiakse tavaliselt läbi kohaliku tuimestuse all. Kestab üks kuni kolm tundi. Enne operatsiooni antakse patsiendile tromboosi ennetamiseks verd vedeldavaid ravimeid. Vajadusel paigaldage mitu stenti.
Pärast operatsiooni viibib patsient haiglas arsti järelevalve all kuni seitse päeva. Kontrastaine eemaldamiseks uriinist soovitatakse tal juua palju vedelikku. Antikoagulante antakse selleks, et vältida trombotsüütide kokkukleepumist ja verehüüvete moodustumist.
Kes on operatsioon, läbivaatus
Südame isheemiatõvega patsientide valiku kirurgiliseks raviks viib läbi konsultandist südamekirurg. Elukohajärgses kliinikus tehakse patsiendile vajalik minimaalne uuring, sealhulgas kõik kohustuslikud vere- ja uriinianalüüsid siseorganite talitluse määramiseks, lipogramm (üldkolesterool ja selle fraktsioonid), vere hüübimine. Elektrokardiograafia võimaldab teil selgitada südamelihase kahjustuse piirkondi pärast südameinfarkti, protsessi levimust ja lokaliseerimist. Südame ultraheliuuring piltidel näitab selgelt kodade ja vatsakeste kõigi osakondade toimimist.
Statsionaarses osakonnas on angiograafia kohustuslik. See protseduur seisneb kontrastaine intravaskulaarses süstimises ja veresoonkonna täitumisel tehtavates röntgenülesvõtetes. Tuvastatakse enim mõjutatud oksad, nende lokaliseerimine ja ahenemise aste.
Intravaskulaarne ultraheli aitab hinnata arteri seina võimeid seestpoolt.
Uuring võimaldab angiokirurgil määrata stendi kavandatud sisseviimise täpse asukoha, tuvastada operatsiooni võimalikud vastunäidustused.
Näidustused operatsiooniks:
- rasked sagedased stenokardiahood, mida kardioloog on määratlenud kui infarktieelset seisundit;
- koronaararteri šunteerimise (bypass on kunstliku verevoolu paigaldamine ummistunud veresoonest mööda) toetamine, mis kipub kümne aasta jooksul ahenema;
- vastavalt elulistele näidustustele raske transmuraalse infarkti korral.
Vastunäidustused
Stendi paigaldamise võimetus tehakse kindlaks uuringu käigus.
- Kõigi koronaararterite laialt levinud kahjustus, mille tõttu puudub stentimise jaoks konkreetne koht.
- Ahenenud arteri läbimõõt on alla 3 mm.
- Vähendatud vere hüübimist.
- Neerude, maksa, hingamispuudulikkuse funktsiooni rikkumine.
- Patsiendi allergiline reaktsioon joodipreparaatidele.
Stentimise eelised teiste operatsioonide ees:
- tehnika madal invasiivsus - rindkere pole vaja avada;
- patsiendi lühike haiglas viibimise aeg;
- suhteliselt madalad kulud;
- kiire taastumine, tööle naasmine, patsiendi pikaajaline puue puudub.
Operatsiooni tüsistused
1/10 opereeritud patsientidest olid aga tüsistused või soovimatud tagajärjed:
- veresoone seina perforatsioon;
- verejooks;
- vere kogunemine hematoomi kujul reiearteri punktsioonikohas;
- stendi tromboos ja kordusstentimise vajadus;
- neerufunktsiooni kahjustus.
Video, mis näitab operatsiooni olemust:
Taastumisperiood
Südame veresoonte edasilükatud stentimine võib oluliselt parandada patsiendi enesetunnet, kuid see ei peata aterosklerootilist protsessi, ei muuda häiritud rasvade ainevahetust. Seetõttu peab patsient järgima arsti ettekirjutusi, jälgima kolesterooli ja veresuhkru taset.
Peame toidust välja jätma loomsed rasvad ja piirama süsivesikuid. Ei ole soovitatav süüa rasvast sealiha, veiseliha, lambaliha, võid, seapekki, majoneesi ja vürtsikaid maitseaineid, vorste, juustu, kaaviari, mittekõva nisu pastat, šokolaadi, maiustusi ja saiakesi, saia, kohvi, kanget teed, alkoholi ja õlut, gaseeritud magusaid jooke.
Dieet nõuab köögiviljade ja puuviljade lisamist salatitesse või värsketesse mahladesse, keedetud linnuliha, kala, teravilja, kõva pasta, kodujuustu, hapupiimatooteid, rohelist teed.
On vaja kehtestada 5-6 söögikorda päevas, jälgida kehakaalu. Vajadusel tehke mahalaadimispäevi.
Igapäevased hommikused harjutused suurendavad ainevahetust, parandavad meeleolu. Te ei saa kohe raskeid harjutusi teha. Soovitatav on kõndida, kõigepealt lühikeste vahemaade jaoks, seejärel vahemaa suurenedes. Aeglane trepist üles kõndimine on populaarne. Saate treenida jõusaalis. Kindlasti peaksid patsiendid õppima oma pulssi lugema. Vältige märkimisväärset ülekoormust suurenenud südame löögisagedusega. Spordialadest on soovitatav rattasõit ja ujumine.
Narkootikumide ravi taandatakse vererõhku langetavatele ravimitele (hüpertensiivsetel patsientidel), kolesteroolitaset normaliseerivatele statiinidele ja trombide teket vähendavatele ravimitele. Suhkurtõvega patsiendid peavad jätkama endokrinoloogi ettekirjutatud spetsiifilist ravi.
Parem on, kui taastusravi pärast stentimist viiakse läbi sanatooriumi-kuurorti keskkonnas arsti järelevalve all.
Stentimise operatsiooni on tehtud umbes nelikümmend aastat. Metoodikat ja tehnilist tuge täiustatakse pidevalt. Näidustused laienevad, vanusepiiranguid pole. Kõigil südame isheemiatõvega patsientidel on soovitatav mitte karta pöörduda kirurgi poole, see on võimalus pikendada aktiivset eluiga.
Pange tähele, et kogu saidile postitatud teave on ainult viitamiseks ja
ei ole ette nähtud haiguste enesediagnostikaks ja raviks!
Materjalide kopeerimine on lubatud ainult aktiivse lingiga allikale.
Ateroskleroos on levinud haigus, mille peamiseks sümptomiks on ainevahetuse häired. Ebatervislik toitumine, istuv eluviis, kahjulikud ained atmosfääris ja muud tegurid provotseerivad haigust. Ateroskleroosiga suureneb kolesterooli ja teiste kahjulike lipiidide tase veres, mis ladestuvad veresoonte seintesse. Isheemiliste haiguste raviks kasutatakse erinevaid meetodeid. Tänu südameveresoonte stentimisele on keha taastumine kiirem ja lihtsam. Uurige välja, kes on operatsioonikõlbulik.
Näidustused operatsiooniks
Koronaararterite stentimist saab teha alles pärast täielikku diagnoosimist, sealhulgas angiograafiat - kardiovaskulaarsüsteemi röntgen- ja kontrastuuringut. See aitab kindlaks teha kitsenduste olemasolu anumates, nende lokaliseerimist, pikkust ja muid nüansse. Andmete põhjal otsustab arst, kas patsiendi stentimine on vastuvõetav, ja valib sobiva torutüübi.
Kirurgiline sekkumine toimub ka radiograafia kontrolli all. Mõnikord tehakse koronaarangiograafia ja stenoos samal päeval. Kuid teine operatsioon ei sobi kõigile, vaid ainult:
- isheemiaga patsiendid, keda ravimid ei aita;
- need patsiendid, kellel testide tulemuste kohaselt lubati paigaldada stent südamesse (kui ateroskleroos ei mõjutanud arteri põhitüve);
- stenokardiaga patsiendid, kelle tööalane tegevus on tihedalt seotud tõsise füüsilise pingutusega;
- ebastabiilse stenokardia või hiljutise müokardiinfarktiga:
- kui asutus, kuhu nad viidi, saab sellist operatsiooni teha;
- ja kui patsiendi seisund seda võimaldab.
Peamised koronaarstentide tüübid

Stendi tüübi valib kirurg.
Kardioloogia valdkonna spetsialistid pakuvad patsientidele reeglina parimat varustust, mis neil on. Stendi valimisel sõltub palju patsiendi individuaalsetest omadustest, näiteks kui tal on suurenenud vere hüübimine, on parem panna kaetud tüüp. Kuid kui südameinfarktiga patsient vajab erakorralist operatsiooni, saab ta kõik olemasolevad stendid. Sellistel juhtudel on esmatähtis eesmärk müokardi verevarustuse kiire taastamine. Stendid jagunevad kahte tüüpi:
- Ilma katteta. Need on metallisulamitest torud, millel on võrkraamid. Sobiva läbimõõduga laiendust saab teha kaasaegse stendi soovitud asukohas. Viimase põlvkonna meditsiiniseadmetel on spetsiaalne ravimikate. Tänu sellele väheneb märkimisväärselt uue stenoosi tekke oht tarnitud stendis. Torudele kantud ained takistavad veresoone uuesti ahenemist stendi sees, sealhulgas juhul, kui see on arteri reaktsioon paigaldatud võõrkehale.
- Kaetud spetsiaalse polümeeriga. Varem kasutatud ühekomponentse kattega stendid tõid kaasa negatiivsed tagajärjed: paranemisprotsessi kestus pikenes, veresoonte virnadele tekkis põletik ja suurenes tromboosirisk. Selliste torudega patsiendid pidid tienoperidiine võtma kogu elu. Uutel mitmekomponendilise polümeerkattega stentidel on kõrge biosobivus ja need tagavad ravimi ühtlase vabanemise torust.
Kas veresoonte stentimisel on vastunäidustusi?
- Stentimist ei tohiks teha, kui patsiendil on laialt levinud stenoos, mis hõivab suure osa aordist. Sel juhul ei piisa stendist kogu veresoone katmiseks ja selle läbilaskvuse taastamiseks.
- Stendi paigaldamine südamesse ei ole vanemas eas soovitatav. Sellistel patsientidel on interventrikulaarse arteri stendi tromboosi tekke oht.
- Koronaararterite stentimine on keelatud mitme veresoone valendiku olulise ahenemisega.
- Kui veresoonte ateroskleroos on levinud kapillaaridesse või väikestesse arteritesse, siis oluliste läbimõõtude erinevuste tõttu stenti ei paigaldata.
- Vältige südame veresoonte stentimist, kui patsiendil on takistusi operatsioonide sooritamisel (isegi minimaalselt invasiivsel meetodil).
Kuidas stentimine toimub?

Ateroskleroosi arengust tingitud vasokonstriktsioon on inimestele väga ohtlik. Sõltuvalt arterite kahjustuse asukohast võib haigus põhjustada aju verevarustuse häireid - unearterid toidavad seda verega ja stenoosi korral see funktsioon halveneb. On ka teisi sama tõsiseid patoloogiaid. Sagedased probleemid:
- südame isheemia;
- alajäsemete ateroskleroos.
Kaasaegsel meditsiinil (tööstus - endovaskulaarne kirurgia) on arterite avatuse taastamiseks mitu levinud meetodit:
- konservatiivne ravimteraapia;
- südame veresoonte stenoos;
- koronaararterite šunteerimine;
- angioplastika (kateetri abil kahjustatud arteri avamine).
Stentimisprotseduuri saab läbi viia hädaolukorras (ebastabiilse stenokardia või müokardiinfarkti korral). Muudel juhtudel tehakse operatsioon plaanipäraselt. Laboratoorsete uuringute tulemuste põhjal, mille käigus määratakse patsiendi veresoonte ja südame seisund, kiidab arst heaks või keelab veresoonte stentimise. Enne stendi paigaldamist:
- patsient võtab vere, uriini üldise analüüsi;
- teha EKG, koagulogramm;
- teha ultraheli.
Stentimine toimub steriilsetes tingimustes operatsioonisaalis, kasutades lokaalanesteetikumi. Stendid asetatakse fluoroskoopilise juhtimise alla. Kahjustatud anumatele juurdepääsu saamiseks teeb arst suure arteri punktsiooni. Läbi augu sisestatakse väike toru (sisestustoru). See on vajalik teiste instrumentide sisestamiseks arterisse. Painduv kateeter viiakse läbi sisestaja kahjustatud arteri suudmesse. Selle kaudu toimetatakse stent otse veresoone ahenemise kohta.
Spetsialist asetab toru nii, et pärast avamist see võimalikult hästi asetseks. Järgmisena täidetakse stendiballoon kontrastiga, mis viib selle täitumiseni. Surve all toru laieneb. Kui stent on õigesti paigutatud, eemaldab arst instrumendid ja kinnitab punktsioonikohale sideme. Stentimine võtab keskmiselt 30–60 minutit, kuid seda pikendatakse, kui vaja on rohkem kui ühte toru.
Võimalikud tüsistused pärast protseduuri

Kõige tõenäolisemalt tekivad tüsistused südame isheemiatõve raskete vormidega patsientidel. Tähelepanu vajavad suurenenud vere hüübimine ja diabeet. Arsti juhiseid rangelt järgides saate vähendada restenoosi riski ja kiirendada taastumisprotsessi. Üldjuhul kaalub veresoonte stentimisest saadav kasu üles võimalikud riskid, mistõttu tehakse enamikule ateroskleroosi sümptomitega patsientidest operatsioon. Veresoonte stentimise võimalikud tüsistused on järgmised:
- allergiline reaktsioon kontrastainele;
- torgatud veresoone tromboos;
- verejooks torgatud anumast;
- südameatakk stentimise ajal;
- torgatud arteri restenoos;
- varajane stenokardia pärast operatsiooni.
rehabilitatsiooniperiood

Rehabilitatsioon pärast stentimist sisaldab meetmete kogumit, mis aitab inimesel kiiremini taastuda ja vähendab haiguse kordumise ohtu. Vahetult pärast operatsiooni peab patsient järgima haiglas ranget voodirežiimi (1-2 päeva). Raviarst jälgib sel ajal pidevalt inimese seisundit. Patsiendi väljakirjutamisel peab ta tagama endale kodus maksimaalse meelerahu. Füüsiline aktiivsus on alguses keelatud. Lisaks ei tohi pärast stentimist võtta kuuma dušši/vanni.
Rehabilitatsioon pärast stentimist hõlmab arsti poolt välja kirjutatud ravimite võtmist. Ravimite abil väheneb oluliselt risk haigestuda müokardiinfarkti, tõusevad sellised näitajad nagu eluea kestus ja kvaliteet südame isheemiatõve korral. Kursuse kestus on keskmiselt kuni kuus kuud. Pärast veresoonte stentimist ettenähtud ravimite loend sisaldab:
- kolesterooli sisalduse vähendamine veres;
- antiargegandid;
- antikoagulandid.
Taastusravi perioodil on oluline järgida dieeti. Inimese toidus tuleks piirata rasvaseid toite. Hüpertensiooniga tuleks vältida soola kasutamist. Kui patsient põeb diabeeti, peaks tema dieet sisaldama Pevzneri järgi ainult üheksanda tabeli tooteid. Rasvunud inimesed peaksid oma kaloritarbimist nii palju kui võimalik vähendama.
Inimene, kes on 1-2 nädalat pärast operatsiooni läbinud südameveresoonte stentimise, peaks regulaarselt läbi viima harjutusravi (füsioteraapia harjutusi). Reeglid:
- Matkamine on ideaalne. Näidatud on lihtne kodutöö.
- Koormuste kestus peaks olema piiratud 30-40 minutiga ja neid tuleks teha iga päev.
- Terviserada peetakse suurepäraseks rehabilitatsioonivahendiks – piiratud ajas, kaldenurga ja tõusukaugusega spetsiaalselt organiseeritud marsruutidel.
- Tunnid aitavad kaasa südame õrnale treenimisele ja taastavad järk-järgult selle funktsiooni.
Mis on parem stentimine või bypass
Mõlemal meetodil on positiivsed ja negatiivsed küljed, nii et arst määrab ravimeetodi sõltuvalt kliinilise pildi individuaalsetest omadustest. Stentimisega tegeletakse sagedamini, kui patsient on noor ja veresoontes on lokaalseid muutusi. Defekti saab parandada mitme toru paigaldamisega. Raskete arteriaalsete kahjustustega eakatel patsientidel kasutatakse tavaliselt manööverdamist. Arst võtab aga arvesse patsiendi seisundi tõsidust – manööverdamise ajal on keha koormus palju suurem.
Video: mis on südame veresoonte stentimine
Patsientide ülevaated
Alena, 32-aastane: Mu isale tehti hiljuti südameveresoonte stentimine, pandi 4 toru. Seni viibib ta intensiivravis, kuna pärast operatsiooni avastati neerupuudulikkus (madala rõhu tõttu ei tule neerud vedelikuga toime). Arst ütles, et see võib olla tüsistus pärast stentimist. Mu isal tekkis ka õhupuudus, kuid arstid lubavad, et see läheb varsti üle.
Vassili, 48 aastat vana: Aasta tagasi tehti mulle stentimine, paigaldati ravimkattega torud. Operatsioon tehti erakliinikus, nii et see läks mulle palju maksma. Taastusravi ajal jõi 12 kuu jooksul 3 ravimit. Kõrvaltoimeid ega tüsistusi ei olnud. Pärast veresoonte stentimist taastusin peaaegu täielikult, tegelen spordiga, kuid ei koorma üle.
Ljudmila, 51-aastane: 3 aastat tagasi tehti mulle veresoonte stentimine, panin 3 toru. Pärast ettenähtud ravimikuuri läbimist (Plavix, Thrombo ACC, Tulip jne). Kogu aeg tundsin end suurepäraselt, aga paar kuud tagasi tulid valud tagasi. Plaanin uuesti arsti juurde minna, kuna mulle öeldi, et verehüüvete tekkerisk on suurenenud ja tasub sellega tutvuda.
sovets.net
Taastusravi pärast südame veresoonte stentimist
Regulaarne füüsiline aktiivsus aeglustab ateroskleroosi protsessi ja treenib südame-veresoonkonna süsteemi. Spordiga tegelemine on patsiendi kiire taastumise üks tingimusi. Mõõdukas füüsiline aktiivsus tõstab insuliiniretseptorite tundlikkust, kiirendab lipolüüsi (rasvapõletust) ja stabiliseerib üldkolesterooli taset veres.
Tähelepanu! Füüsilise aktiivsuse lubatud intensiivsus sõltub teie seisundist ja seda tuleb arstiga arutada. Olenevalt sellest, kui palju nädalas kehalist aktiivsust soovitatakse, sõltub edasine elustiil.
On vaja kehtestada selge igapäevane rutiin - kujundada dünaamiline stereotüüp. Proovige teha teatud asju selgelt määratud ajal: magada, süüa, sportida, töötada ja puhata. Stabiilne igapäevarutiin vähendab stressitegurite negatiivset mõju teie elule.
Aeroobsed treeningud südame tugevdamiseks:
- kiirkõnd (6-7 km/h);
- kepikõnd (keppidega);
- ujumine;
- jalgrattasõit (10-11 km/h);
- mõõdukas jooksmine;
- hommikune treening.
Te ei saa võimsusega koormata, kuna see mõjutab negatiivselt südant (see on täis ventrikulaarse hüpertroofia ilmnemist) ja ähvardab põhjustada tõsiseid vigastusi. Aktiivne seksuaalelu ei ole keelatud, kuid mõnel juhul pole see ka soovitatav.
Tähtis! Kui tekib tugev valu rinnus või südames, tuleb igasugune füüsiline tegevus lõpetada. Kui teil on diagnoositud stenokardia, konsulteerige oma arstiga kehalise aktiivsuse otstarbekuse osas.
Pärast müokardiinfarkti, samuti pärast südame stentimist, pööratakse erilist tähelepanu dieedile. Soovitatav on piirata lauasoola (mitte rohkem kui 1 grammi päevas) ja küllastunud rasvhapete (sealiha, margariin ja seapekk) tarbimist. Küllastunud rasvad põhjustavad ateroskleroosi ja sool tõstab vererõhku. Naatriumkloriidi ühekordne suurenenud kasutamine põhjustab ringleva vedeliku kogumahu suurenemist ja regulaarne - hüpertensiooni.
Kolesteroolirikkad toidud ja maiustused on peamised ateroskleroosi riskifaktorid. Munad, veise- ja lambarasv, kananahk, pirukad, vorstid, margariinid ja või on peamised "halva" kolesterooli (küllastunud rasvhapete) allikad.
Keha saab 15% kogu kolesteroolist toiduga, ülejäänud 85% toodetakse ise. Aterosklerootilised naastud koosnevad kolesteroolist ja kaltsiumist. Eelnimetatud tooted võivad olla eriti ohtlikud neile, kellel on pärilik eelsoodumus tromboosi tekkeks.
Elu pärast südame veresoonte stentimist seab maiustuste tarbimisele teatud piirangud. Sweet võib stimuleerida verehüüvete teket südame veresoontes ja põhjustada haiguse retsidiivi. Suurtes kogustes sahharoos (glükoos ja fruktoos) võib põhjustada insuliiniresistentsust, mis on veel üks tegur, millel on kahjulik mõju südamele.
Ülesöömine võib sageli põhjustada torkivat valu südames, eriti stenokardia all kannatavatel inimestel. Tugev valu rindkere piirkonnas pärast söömist on põhjus arstiga konsulteerimiseks.
Oluline on vältida kofeiini sisaldavate toodete võtmist, sest need stimuleerivad kesknärvisüsteemi. Kofeiin on kerge südame- ja bronhopulmonaarse aktiivsuse stimulaator. Kui olete kohvisõber, peate ilma selleta elama. See on ohtlik, kuna võib põhjustada reperfusiooni rütmihäireid. Suured kogused kofeiini pärsivad GABA-d ja põhjustavad südame üleergutamist.
Miks tekib südamevalu pärast stentimist?
Sageli tekib valu südames pärast stentimist tüsistuste tõttu, mida haiglas ei arvestatud. Kui märkate, et teil on järgmised sümptomid, helistage kiirabi:
- kiirenenud südametegevus;
- liighigistamine;
- arütmia, katkestused südame töös;
- teadvusekaotus;
- vererõhu langus.
Südame koronaararterite ebaefektiivse stentimise korral tehakse koronaararterite šunteerimine. Mõnel juhul korratakse stentimise protseduuri.
Kui kaua elavad inimesed pärast südame veresoonte stentimist?
Südame isheemiatõve korral peate regulaarselt külastama kardioloogi, et vältida võimalikke ägenemisi. Hiline ravi võib põhjustada müokardiinfarkti.
Südame stentimine ei lahenda kõiki probleeme, mistõttu võib patsiendil tekkida stenokardia retsidiivid, hüpertensiivsed kriisid või muud häired. Kardiorehabilitatsioon on minimaalne, mis on vajalik patsiendi tervise taastamiseks ja operatsiooni tulemuste pikaajaliseks säilimiseks. Ilma õige elustiili korrigeerimiseta ei saa negatiivset tulemust vältida. Palju sõltub patsiendi soovist oma harjumusi muuta või neist loobuda.
Nõuanne! Suitsetamine on üks peamisi tegureid südame isheemiatõve tekkes. Nikotiin põhjustab veresoonte stenoosi, tõstab vererõhku ja kiirendab südame löögisagedust. Ainuüksi sellest harjumusest loobumine vähendab oluliselt südameinfarkti äkksurma riski.
Töövõime pärast südame stentimist taastub algtasemele 2-3 kuuga. Vaimse tööga tegelevad isikud võivad pärast stentimist kohe tööle asuda. See operatsioon kõrvaldab südame isheemiatõve sümptomid, mistõttu puude määratakse pärast seda äärmiselt harva ja ainult rasketel juhtudel. Kui koronaarsoonte stentimine ei toonud kaasa stenokardia kulgu olulist paranemist, suureneb puuderühma saamise võimalus järsult.
Oodatav eluiga pärast südame veresoonte stentimist on väga erinev: päevadest kümnete aastateni. Kui patsient juhib aktiivset elustiili, ei kuritarvita psühhotroopseid aineid, sööb korralikult ja järgib igapäevast rutiini, väheneb järgmise 10 aasta jooksul oluliselt risk surra. Oluline tingimus on ettenähtud ravimite õigeaegne võtmine.
Tuleb märkida, et mõned koronaararterite haiguse vormid on oma olemuselt pärilikud ja sõltuvad vähe keskkonnateguritest.
lechiserdce.ru
Miks on veresoones stenti vaja?

Stenokardia ja müokardiinfarkt on südameisheemia ilmingud - haigus, mis on seotud südamelihase hapnikuvaegusega. Tema toitumise halvenemine on südame verega varustavate koronaararterite vereringe rikkumise tagajärg.
Ebapiisava verevarustuse põhjuseks on arterite ahenemine (stenoos), mis on tingitud nende ummistumisest kolesterooli naastudega. Verehüübed pole vähem ohtlikud.
Anuma valendiku suurendamiseks asetatakse sellesse stent. See on painduv võrkstruktuur, mis laiendab veresoonte voodit, taastades normaalse verevoolu. Tänapäeval tehakse spetsialiseeritud kardioloogiakeskustes selline operatsioon kõigile müokardiinfarkti põdevatele patsientidele.
Stendid asetatakse paremasse koronaararterisse (RCA), anterior interventrikulaarsesse haru (LAD), vasakusse koronaararterisse (LCA) ja aordi.
Stendi tüübid ja nende omadused

Stent on spetsiaalsest metallist või plastikust valmistatud silindriline vedru. See viiakse kahjustatud anumasse kokkusurutud kujul ja sirgendatakse õiges kohas õhupalli abil, mis on surve all. Seejärel eemaldatakse õhupall ja vedru jääb paigale, hoides kinni veresoonte seina.
Stendi tüübid erinevad nii disaini kui ka materjali poolest, millest need on valmistatud.
Südamekirurgia puhul kasutatakse järgmisi kujundusi:
- Valmistatud õhukesest traadist, nimetatakse neid nii - traadiks;
- Koosnevad eraldi lülidest rõngaste kujul;
- Tahke toru esindamine - torukujuline;
- Valmistatud võre kujul.
Ägedate seisundite korral (südameinfarkti või ebastabiilse stenokardia rünnaku ajal) kasutatakse sagedamini paljast metallist stente. Neid kasutatakse juhul, kui koronaararterite ahenemine ei saavuta kriitilist taset ja edasise stenoosi tõenäosus on väike.
Ravimit elueerivad stendid

Uue põlvkonna stente toodetakse ravimkattega, mis hoiab ära tüsistuste teket ja vähendab arteri uuesti ummistumise ohtu.
Selliseid stente on mitut tüüpi. Need on polümeerkattega metallkonstruktsioonid, millele kantakse ravimikiht, mis pärsib veresoone koe kasvu.
Järk-järgult siseneb see ravim kehasse ja polümeer lahustub. Alles jääb metallraam, mis toetab arteri seinu. Bioühilduvaid ravimeid elueerivaid stente kasutatakse laialdaselt Euroopa ja Venemaa kliinikutes.
Biolahustuv stent

Tipptasemel stent- tellingud. See täidab laevas tellingute rolli. Toimimispõhimõte on järgmine- pärast arterisse sisestamist hoiab stent oma seinad soovitud olekus.
Varem spetsiaalse pihustiga hävitatud aterosklerootiline naast peab paranema nii, et sellele ei tekiks trombe. Ajavahemikus 3–6 kuud stent "töötab", vabastades ravimi, mis tervendab veresoonte endoteeli (sisekest) ja takistab selle patoloogilist kasvu.
Telling on valmistatud kõige õhemast metallvõrgust (peaaegu 20 korda õhem kui juuksekarva), millel on biolahustuv polümeerkate. Kuus kuud hiljem kaetakse struktuur täielikult endoteeliga ja ravimit sisaldav polümeerkate lahustub. Selle tulemusena säilib arteris normaalne luumen ja selle seinad jäävad elastseks.
Stentide eelised, puudused ja kasutusiga
 Koronaarstentimine lahendab palju probleeme, mis on seotud arterite aterosklerootiliste kahjustustega. See võimaldab teil taastada vereringet, parandab südame isheemiatõvega patsientide elukvaliteeti, hoiab ära müokardiinfarkti. Stendid ei ole siiski täiuslikud, lisaks eelistele on neil ka puudusi.
Koronaarstentimine lahendab palju probleeme, mis on seotud arterite aterosklerootiliste kahjustustega. See võimaldab teil taastada vereringet, parandab südame isheemiatõvega patsientide elukvaliteeti, hoiab ära müokardiinfarkti. Stendid ei ole siiski täiuslikud, lisaks eelistele on neil ka puudusi.
Stentimisoperatsiooni eelised on järgmised:
- Vähem traumaatiline võrreldes avatud südameoperatsiooniga;
- Kasutades ainult kohalikku anesteesiat;
- lühike rehabilitatsiooniperiood;
- Kõrge tulemus – enam kui 85% operatsioonidest on edukad.
Stentimise puudused hõlmavad järgmist:
- Tüsistuste ja uuesti stenoosi oht on ravimit elueerivate stentide puhul väiksem;
- Operatsiooni keerukus kaltsiumi ladestumise korral anumates;
- Vastunäidustuste olemasolu.
Lisaks kahjustab veresoone seina jääv metallkonstruktsioon selle kokkutõmbumis- ja lõõgastumisvõimet. Ravimit sisaldav mittetäielikult resorbeeruv polümeerne materjal võib põhjustada eraldunud toimeid allergiate kujul.
Kui kaua stent vastu peab?

Stendi kasutusiga sõltub paljudest teguritest:
- Stendi ellujäämine (hülgamisreaktsioonid on äärmiselt haruldased);
- Patsiendi kõigi kardioloogi ettekirjutuste täitmine järgmiseks aastaks (mõnel juhul kestab eriteraapia just nii kaua);
- Patsiendi hea taluvus vajalike ravimite suhtes;
- Muude tõsiste haiguste, nagu diabeet, troofilised haavandid või maohaavandid, olemasolu või puudumine.
Kõigil soodsatel tingimustel töötab stent eluea lõpuni.
Operatsiooni näidustused ja vastunäidustused

Mitte kõik südameisheemiaga patsiendid ei vaja stentimist.
Seda tehakse ainult järgmistel juhtudel:
- Infarktieelne seisund ägeda müokardiinfarkti tekke ohuga;
- Ebastabiilne stenokardia;
- Stenokardia progresseerumine koos sagedaste raskete rünnakutega, mida nitroglütseriin ei leevenda;
- Äge südameatakk;
- Stenokardiahoogude esinemine esimese 2 nädala jooksul pärast ägedat südameinfarkti;
- Stabiilne stenokardia 3 ja 4 funktsionaalne klass;
- Arteri uuesti ahenemine pärast stendi paigaldamist.
On rühm patsiente, kellele on näidustatud ravimit elueeriva stendi paigaldamine.
Nende hulka kuuluvad patsiendid:
- suhkurtõbi;
- Hemodialüüsil;
- Uuesti stenoosiga pärast metallist stendi paigaldamist;
- Transplantaadi stenoosi tekkega pärast koronaararterite šunteerimist.
Vastunäidustused

Stendi paigaldamisel (isegi hädaolukorras) on mitmeid vastunäidustusi:
- Raske hingamis-, maksa- ja neerupuudulikkus;
- Ägeda insuldi periood;
- Praegused nakkushaigused;
- sisemine verejooks;
- Vähenenud vere hüübimine koos verejooksu ohuga.
Operatsiooni röntgenkontrolli kontrastaine sisaldab joodi. Seetõttu ei saa selle suhtes allergilistele inimestele stenti paigaldada. Ärge kasutage seda meetodit arteriaalse valendikuga alla 3 mm ja veresoonte voodi üldise aterosklerootilise kahjustusega.
Toimingu sammud

Stendi paigaldamise protseduur nõuab patsiendi ettevalmistamist. Selles etapis tehakse koronaarangiograafia, et selgitada ummistunud anuma lokaliseerimist ja määrata selle kahjustuse aste. Hädaolukorras tehakse täiendavad vereanalüüsid ja EKG, plaanilise operatsiooni korral tehakse patsiendi põhjalikum uuring.
See sisaldab:
- Uriini ja vere laboratoorsed analüüsid - üldised ja biokeemilised, vere hüübivuse, hepatiidi ja HIV määramine;
- Südameuuringud - ehhokardiograafia, igapäevane EKG monitooring, pärgarterite ultraheli dupleksskaneerimisega ja Doppleri sonograafia.
Vajadusel on ette nähtud ka magnetresonants- või kompuutertomograafia. Enne operatsiooni antakse patsiendile verd vedeldavaid ja trombide teket takistavaid ravimeid ning rahustavat ravimit.
Kuidas stenti paigaldatakse?

Juurdepääs koronaararteritele toimub reiearteri või käe kaudu. Teine viis – stendiga sisestaja sisseviimine läbi küünarvarre radiaalse arteri- kasutatakse sagedamini koronaarveresoontele hõlpsama juurdepääsu tõttu.
Toimimisprotseduur:
- Torkekoht anesteseeritakse ja sinna sisestatakse õhupalliga juht.
- Röntgeni kontrolli all oleva verevooluga jõuab see arteris õigesse kohta;
- Pärast õhupalli õigesse kohta fikseerimist täidetakse see süstlaga täis;
- Surve all hävitatakse aterosklerootiline naast;
- Ballooniga juht eemaldatakse ja selle asemele paigaldatakse stent, mille sees on balloon;
- Kateeter sisestatakse uuesti kahjustatud anumasse, balloon laieneb rõhu all ja avab stendi, fikseerides selle kindlalt arteri seintele hävinud naastu kohas.
Pärast operatsiooni on patsient 1-2 päeva intensiivravi osakonnas, seejärel viiakse üle üldpalatisse. Rehabilitatsioon pärast stentimist seisneb liikuvuse piiramises ja kestab 5–7 päeva, pärast mida patsient haiglast välja kirjutatakse.
Kuidas stendiga elada?
Elu pärast operatsiooni peab alluma teatud reeglitele. Enne väljakirjutamist annab arst soovitusi ravimite võtmise, kehalise aktiivsuse ja dieedi kohta.
Video: kõik südame stentimise kohta
Pärast operatsiooni tunneb patsient kohe kergendust.- kaovad õhupuudus, rinnaku tagune valu ja muud stenokardia sümptomid.
Tüsistuste ja stenoosi kordumise vältimiseks tulevikus tuleb järgida järgmisi tingimusi:
- Pidevalt võtta esimese aasta jooksul ravimid arsti poolt määratud. Need on ravimid, mis takistavad verehüüvete teket (Plavix, Aspirin Cardio või Cardiomagnyl). Aasta pärast saate nende annust vähendada.
- Loomseid rasvu sisaldav toit tuleb välja jätta või seda rangelt piirata, keelduda soolatud, suitsutatud ja marineeritud toitudest. Vajadusel võtke statiine, mis alandavad vere kolesteroolitaset.
- Hüpertensiivsed patsiendid vajavad pidevat rõhu jälgimist ja antihüpertensiivsete ravimite võtmist arsti poolt määratud. See aitab vähendada südameataki ja insuldi riski pärast stentimist.
- Sa peaksid loobuma halbadest harjumustest.
- Kohustuslik doseeritud füüsiline aktiivsus. Piisab, kui teha igapäevaseid jalutuskäike 30–40 minutit.
Aasta jooksul vere hüübimist vähendavaid ravimeid tarvitades tasub vältida vigastusi ja lõikehaavu. Kui sel perioodil on vaja kiiret operatsiooni, peaks raviarst teadma, kui palju aega on stendi paigaldamisest möödunud. Ravimistendi paigaldamisel tuleb neid tingimusi rangelt järgida. Lihtne paljas metall sellist teraapiat ei vaja.
Meie aja südamehaigused on palju "nooremad". Südame stentimist tehakse sageli väga noortel meestel. Edukas tüsistusteta operatsioon võimaldab neil jätkata täisväärtuslikku elu.
Kui kaua elavad inimesed pärast stendi paigaldamist
Tervisliku ja aktiivse eluviisi, kõigi meditsiiniliste soovituste ja muude tõsiste haiguste puudumise korral pikeneb südameisheemiaga patsientide eeldatav eluiga märkimisväärselt. Seda kinnitavad ka patsientide ülevaated.
Võimalikud tüsistused
 Tänapäeva stentimist peetakse rutiinseks ja täielikult tehniliselt välja töötatud. Seetõttu on tüsistused pärast selle rakendamist haruldased.
Tänapäeva stentimist peetakse rutiinseks ja täielikult tehniliselt välja töötatud. Seetõttu on tüsistused pärast selle rakendamist haruldased.
Kuid need on olemas ja on järgmised:
- Operatsiooni ajal see võib olla allergia kasutatavate ravimite suhtes, verejooks (mitte rohkem kui 1,5% juhtudest), arütmiate esinemine, stenokardia areng ja müokardiinfarkt;
- Postoperatiivne- see on hematoom reie- või radiaalarteri sissepääsu juures (sage), aneurüsm, arütmia, tromboos;
- kauge- tromboos, arteri uuesti ahenemine.
Kui palju maksab pärgarteri stentimine Venemaal ja Ukrainas
Erakorralistel juhtudel, kui stendi paigaldamine toimub tervislikel põhjustel, toimub see kohustusliku tervisekindlustuse osana. See tähendab, et see on patsiendile tasuta.

Planeeritud operatsiooni maksumus koosneb paljudest komponentidest ja arvutatakse individuaalselt sõltuvalt operatsiooni maksumusest. Ukraina ja Venemaa Föderatsiooni stentimise hind on ligikaudu võrreldav. Venemaal saab stendi panna 100-150 tuhande rubla eest, Ukrainas maksab operatsioon 30-40 tuhat grivnat.
Sellest artiklist saate teada: mis on südame stentimine, kui kaua nad pärast seda operatsiooni elavad, kas see mõjutab eeldatavat eluiga. Varajane operatsioonijärgne periood, taastumine pärast stentimist ja südame taastusravi.
Artikli avaldamise kuupäev: 14.07.2017
Artikkel viimati uuendatud: 06/02/2019
on kirurgiline protseduur, mille käigus ummistunud või ahenenud pärgarterid (südame peamised veresooned) laiendatakse ja neisse paigaldatakse spetsiaalne “protees” – stent.
Stent on võrkseintega väike toru. See sisestatakse volditud olekus koronaararteri ahenemise kohta, misjärel see paisutab ja hoiab kahjustatud veresoont avatud olekus, toimides vaskulaarseina omamoodi proteesina.
Pärast stentimist järgneb üsna lühike, kuni 1–2-nädalane operatsioonijärgne periood, mis on seotud protseduuri endaga.
Edasine taastumine ja taastusravi sõltuvad haigusest, mille puhul stentimine tehti, samuti südamelihase kahjustuse astmest ja kaasuva patoloogia olemasolust. Sellest sõltub prognoos, puuderühma määramise vajadus ja puude olemasolu. Lisateavet leiate selle artikli järgmistest jaotistest.
Kui kaua nad elavad pärast stentimist
Sellele küsimusele on võimatu täpset vastust anda. Oodatava eluea prognoos pärast stentimist ei sõltu mitte niivõrd operatsioonist endast, vaid haigusest, mille puhul see tehti, ja südamelihase kahjustuse astmest (st vasaku vatsakese kontraktiilsest funktsioonist). Kuid teaduslikud uuringud on leidnud, et pärast stentimist jääb 95% patsientidest ellu üheks aastaks, 91% kolmeks aastaks ja 86% viieks aastaks.
Kolmekümnepäevane suremus müokardiinfarkti sõltub ravimeetodist:
- konservatiivne ravi - suremus 13%;
- fibrinolüütiline ravi - suremus 6-7%;
- stentimine - suremus 3-5%.
Iga patsiendi prognoos sõltub tema vanusest, teiste haiguste (suhkurtõve) olemasolust, müokardi kahjustuse astmest. Selle määramiseks on erinevaid skaalasid, millest enim kasutatav on TIMI skaala. On üldtunnustatud, et varajane stentimine parandab müokardiinfarkti prognoosi.

Stabiilse südame isheemiatõve stentimine ei vähenda tulevase müokardiinfarkti riski ega pikenda nende patsientide eeldatavat eluiga võrreldes konservatiivse ravimteraapiaga.
Puue pärast stentimist
Iseenesest ei ole käitumine põhjus puuderühma määramiseks. Kuid haigus, mille raviks seda operatsiooni kasutati, võib põhjustada puude. Näiteks:
- 3. rühma puue määratakse patsientidele, kellel on stenokardia või müokardiinfarkt, ilma et tekiks vasaku vatsakese raske düsfunktsioon.
- 2. grupi invaliidsus määratakse stenokardia või müokardiinfarktiga patsientidele, kellel südamepuudulikkus piirab töö- ja liikumisvõimet.
- 1. puuderühm määratakse patsientidele, kellel müokardiinfarkt või stenokardia on põhjustanud raske südamepuudulikkuse, mis piirab enesehoolduse võimet.

Varajane operatsioonijärgne periood
Kohe pärast protseduuri lõppu viiakse patsient operatsioonijärgsesse osakonda, kus meditsiinitöötajad jälgivad hoolikalt tema seisundit. Kui veresoonte juurdepääs toimus reiearteri kaudu, peaks patsient pärast operatsiooni lamama sirgendatud jalgadega horisontaalasendis selili 6–8 tundi, mõnikord ka kauem. See on tingitud ohtliku verejooksu tekkimise ohust reiearteri punktsioonikohast.
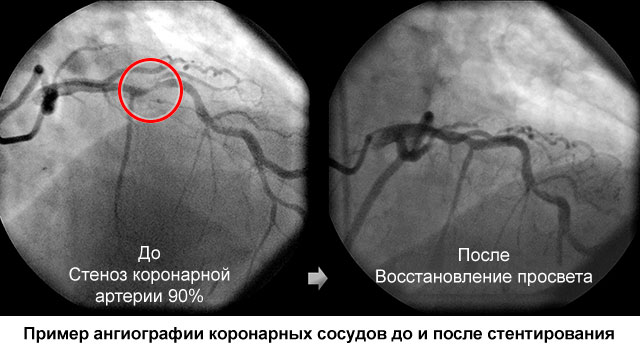
On olemas spetsiaalsed meditsiiniseadmed, mis võivad vähendada voodis lamamiseks kuluvat aega. Need sulgevad anumas oleva augu ja vähendavad verejooksu tõenäosust. Neid kasutades tuleb 2-3 tundi pikali heita.
Stentimise ajal kehasse süstitud kontrastaine eemaldamiseks soovitatakse patsiendil juua võimalikult palju vett (kuni 10 klaasi päevas), välja arvatud juhul, kui tal on selleks vastunäidustusi (näiteks raske südamepuudulikkus).
Kui patsiendil on valu arteriaalse punktsiooni kohas või rindkere piirkonnas, võivad aidata tavalised valuvaigistid, nagu paratsetamool, ibuprofeen või muud ravimid.

Kui stentimine viidi läbi vastavalt planeeritud näidustustele, mitte ägeda koronaarsündroomi (müokardiinfarkti) raviks, lastakse patsient koju tavaliselt teisel päeval, andes üksikasjalikud juhised edasiseks taastumiseks.
Taastumine pärast stentimist
Taastumine pärast südame stentimist sõltub paljudest teguritest, sealhulgas haiguse põhjusest, patsiendi seisundi tõsidusest, südamefunktsiooni halvenemise astmest ja veresoonte juurdepääsu asukohast.
Veresoonte juurdepääsukoha hooldus
Sekkumisprotseduurid viiakse läbi kubeme reiearteri või küünarvarre radiaalse arteri kaudu. Kui patsient koju kirjutatakse, võib sideme sobivasse kohta jääda. Soovitused veresoonte juurdepääsukoha hooldamiseks:
- Järgmisel päeval pärast protseduuri saate arteri punktsioonikohast sideme eemaldada. Lihtsaim viis seda teha on duši all, kus saad seda vajadusel märjaks teha.
- Pärast sideme eemaldamist asetage alale väike plaaster. Mõne päeva jooksul võib sisestuskoht olla must või sinine, kergelt paistes ja kergelt õrn.
- Peske kateetri asukohta vähemalt kord päevas seebi ja veega. Selleks tõmmake peopessa seebivett või leotage pesulapp ja peske soovitud piirkond õrnalt. Te ei saa torkekoha nahka tugevalt hõõruda.
- Kui te duši all ei käi, hoidke veresoonte juurdepääsupiirkond kuiv ja puhas.
- Ärge kandke punktsioonikohas nahale kreeme, losjoneid ega salve.
- Kandke avaraid riideid ja aluspesu, kui veresoonte juurdepääs toimus reiearteri kaudu.
- Ärge minge vanni, ärge külastage vanni, sauna ega basseini ühe nädala jooksul.
Kehaline aktiivsus
Arstid annavad soovitusi kehalise aktiivsuse taastamiseks, võttes arvesse arteri punktsioonikohta ja muid patsiendi tervisega seotud tegureid. Esimesel kahel päeval pärast stentimist on soovitatav palju puhata. Nendel päevadel võib inimene tunda väsimust ja nõrkust. Võite oma majas ringi jalutada ja seejärel lõõgastuda.
- Esimese 3–4 päeva jooksul pärast stentimist ei tohiks te roojamise ajal pingutada, et vältida veresoone punktsioonikohast verejooksu.
- Esimesel nädalal pärast stentimist on keelatud tõsta üle 5 kg, samuti liigutada või tõmmata raskeid esemeid.
- 5-7 päeva jooksul pärast protseduuri ei saa te teha raskeid füüsilisi harjutusi, sealhulgas enamikku spordialasid - jooksmine, tennis, keegel.
- Võite ronida trepist, kuid tavapärasest aeglasemalt.
- Esimesel nädalal pärast operatsiooni suurendage järk-järgult füüsilist aktiivsust, kuni see jõuab normaalsele tasemele.
- Esimesel päeval ärge tõstke käega, mille kaudu stentimine tehti, rohkem kui 1 kg.
- 2 päeva jooksul pärast protseduuri ei saa te teha raskeid füüsilisi harjutusi, sealhulgas enamikku spordialasid - jooksmine, tennis, bowling.
- Ärge kasutage muruniidukit, mootorsaagi ega mootorratast 48 tunni jooksul.
- 2 päeva jooksul pärast operatsiooni suurendage järk-järgult füüsilist aktiivsust, kuni see jõuab normaalsele tasemele.
Pärast plaanilist stenti saate tööle naasta umbes nädala pärast, kui teie üldine tervislik seisund seda võimaldab. Kui operatsioon viidi läbi müokardiinfarkti kiireloomuliste näidustuste kohaselt, võib täielik taastumine kesta mitu nädalat, nii et saate tööle naasta mitte varem kui 2-3 kuu pärast.
Kui enne stentimist piiras inimese seksuaalset aktiivsust müokardi ebapiisava hapnikuvarustuse tõttu tekkinud valu rinnus, võib pärast stentimist seksimise võimalus suureneda.
Taastusravi
Pärast stentimist ja täielikku taastumist soovitavad arstid tungivalt läbida südame taastusravi, mis hõlmab:
- Füüsiliste harjutuste programm, mis parandab müokardi kontraktiilset funktsiooni ja avaldab kasulikku mõju kogu kardiovaskulaarsüsteemile.
- Haridus tervislikuks eluviisiks.
- Psühholoogiline tugi.
Füüsilised harjutused
Rehabilitatsioon pärast stentimist hõlmab tingimata regulaarset füüsilist aktiivsust. Uuringud on näidanud, et inimesed, kes hakkavad pärast infarkti regulaarselt treenima ja teevad muid kasulikke elustiilimuutusi, elavad kauem ja nende elukvaliteet on parem. Ilma regulaarse füüsilise tegevuseta vähendab keha aeglaselt oma jõudu ja normaalset toimimist.

See programm peaks ühendama südamele tervislikke tegevusi (aeroobsed treeningud), nagu kõndimine, sörkimine, ujumine või jalgrattasõit, aga ka jõu- ja venitusharjutusi, mis parandavad keha vastupidavust ja painduvust.
Parim on, kui treeningprogrammi koostab füsioteraapia arst või taastusraviarst.
Elustiili muutus
Elustiili muutmine pärast stentimist on üks olulisemaid meetmeid patsientide prognoosi parandamiseks. See sisaldab:
- Tervislik toitumine - aitab südamel taastuda, vähendab tüsistuste riski ja vähendab aterosklerootiliste naastude taastekke võimalust veresoontes. Toit peaks sisaldama suures koguses puu- ja köögivilju, täisteratooteid, kala, taimeõlisid, tailiha, madala rasvasisaldusega piimatooteid. On vaja piirata soola ja suhkru, küllastunud ja transrasvade kasutamist ning loobuda alkoholi kuritarvitamisest.
- Suitsetamisest loobumine. Suitsetamine suurendab oluliselt südame isheemiatõve riski, jättes südame ilma hapnikurikkast verest ja süvendab muid riskitegureid, sealhulgas kõrget vererõhku, kolesteroolitaset ja kehalist passiivsust.
- Kaalukontroll – võib aidata alandada vererõhku, samuti parandada kolesterooli ja vere glükoosisisaldust.
- Diabeedikontroll on selle haigusega patsientide jaoks väga oluline tervisemeede. Diabeedi kontrolli all hoidmine on kõige parem dieedi, kehakaalu langetamise, kehalise aktiivsuse, ravimite ja vere glükoosisisalduse regulaarse jälgimise abil.
- Vererõhu kontroll. Vererõhku saab kontrollida kehakaalu langetamise, madala soolasisaldusega dieedi, regulaarse treeningu ja antihüpertensiivsete ravimitega. See aitab vältida müokardiinfarkti, insulti, neeruhaigusi ja südamepuudulikkust.
- Vere kolesterooli kontroll.

Psühholoogiline tugi
Ülekantud stentimine ja ka selle põhjustanud haigus alluvad patsiendile stressile. Igapäevaelus seisab iga inimene pidevalt silmitsi stressirohke olukordadega. Nende probleemidega toimetulekuks saavad teda aidata lähedased inimesed – sõbrad ja sugulased, kes peaksid pakkuma psühholoogilist tuge. Võite pöörduda psühholoogi poole, kes aitab inimesel professionaalselt toime tulla stressirohkete sündmustega elus.
Meditsiiniline ravi pärast stentimist
Ravimite võtmine pärast stentimist on kohustuslik, olenemata selle läbiviimise põhjusest. Enamik inimesi võtab hüübimisvastaseid ravimeid kuni aasta pärast operatsiooni. Tavaliselt on see kombinatsioon väikesest aspiriini annusest ja ühest järgmistest:
- Klopidogreel.
- Prasugreel.
- Ticagrelor.

Ravi kestus klopidogreeli, prasugreeli või tikagrelooriga sõltub implanteeritud stendi tüübist ja on ligikaudu üks aasta. Väikestes annustes aspiriini on enamikul patsientidest vaja kogu ülejäänud eluks.
Taastusravi pärast müokardiinfarkti ja stentimist võtab erinevaid perioode. Müokardiinfarkt on tavaline patoloogia. Aastas jääb pärast rünnakut ellu vaid 45% kõigist ohvritest. Kuid isegi kui oli võimalik anda õiget esmaabi ja patsient viidi õigeaegselt haiglasse, ei ole tõsiasi, et ta naaseb normaalsesse ellu, kui taastumisperioodi õigesti läbi ei viidud.
Väikese fookusega südameinfarkt võimaldab teil kiiresti normaalsesse ellu naasta. See mõjutab südamelihaste väikseimat osa. Kuid makrofokaalne müokardiinfarkt on tõsine oht elule. Suure fokaalse infarkti üle elanud inimene muutub osaliselt võimekaks, taastusravil on oluline roll patsiendi elukvaliteedi säilitamisel.
Kui pikk on taastumisperiood, selle peamised ülesanded

Rehabilitatsiooniperioodi kestust mõjutavad: patsiendi seisund, kogenud rünnaku raskusaste.
Kui inimene elas üle väikese fokaalse südameataki ilma tõsiste tüsistusteta, saab ta kuue kuu pärast normaalsesse ellu naasta. Kuid tüsistustega suure fokaalse infarkti 4. aste nõuab 2-3 aastat.
Taastusravi aitab enamikul juhtudel vältida puuet, kehalise ja vaimse aktiivsuse häireid.
Peamised taastumisperioodil seatud ülesanded:

- Patoloogiate kõrvaldamine südame-veresoonkonna süsteemist. Pulssi reguleeritakse, kontrollitakse ravimite, elustiili muutuste, vererõhu abil.
- Vere biokeemilise koostise reguleerimine. On vaja alandada halva kolesterooli taset.
- Südame verepumpamisvõime parandamine, südamelihaste töö füüsilise koormuse ajal. See suurendab patsiendi füüsilist vastupidavust.
- Puude tagastamine. Patsient valmistatakse järk-järgult ette töörežiimiks: vaimne, füüsiline stress.
- Psühholoogilise ebamugavuse kõrvaldamine. Ebaõnnestumised südametöös, kogemused tuleks tasandada.
- Stressi taluvus. Retsidiivi vältimiseks, keha kõigi vajalike funktsioonide säilitamiseks peaks patsient olema vähem närviline, rahulikum rasketes elusituatsioonides.
Kõigi ülesannete elluviimine aitab taastada patsiendi normaalse elutaseme, säilitada võimalikult palju füüsilisi ja vaimseid võimeid.
Milliseid rehabilitatsiooniperioodi etappe patsient läbib?
Taastumisperiood algab kohe pärast kriisi möödumist. Ohvri tervise ja füüsiliste võimete säilitamiseks viivad arstid läbi mitmeid meetmeid.
Taastumine on jagatud mitmeks etapiks:
- paigal. Tehakse pärast rünnaku peatamist. Kestus 14-20 päeva, olenevalt patsiendi paranemise kiirusest. See etapp koosneb medikamentoossest ravist, kergetest füsioteraapia harjutustest motoorse aktiivsuse taastamiseks, samuti psühholoogilisest toetusest. Kõik see toimub kardioloogia osakonnas või intensiivravi osakonnas. Patsient lastakse välja niipea, kui ta hakkab liikuma, arstid annavad soovitusi edasiseks taastumiseks;

- poststatsionaarne. Kõige raskem, sest sel hetkel otsustab inimene ise, kuidas taastuda infarktist, stentimisest. Võite otsida abi kliinikust, tegeleda taastusraviga kodus või minna sanatooriumi. Etapp lõpeb töövõime täieliku taastumise hetkel;
- toetades. See elukestev etapp seisneb õige toitumise, kehalise aktiivsuse ja ravimite soovituste järgimises. Oma seisundi jälgimiseks peate perioodiliselt külastama kardioloogi.
Taastumise eripära pärast stentimist
Müokardiinfarkti stentimine viiakse läbi verevoolu normaliseerimiseks. Kitsasse arterisse sisestatakse toru, mis laiendab seda, parandades vereringet. Stentimine on minimaalselt invasiivne operatsioon, kuid vajab taastusravi vaskulaarse põletiku tõttu, mis kestab mitu nädalat.
Rehabilitatsiooni peamised suunad stentimise ajal:
- füsioteraapia;

- toetav ravimteraapia;
- psühholoogilise mugavuse säilitamine, stressikindluse suurendamine. Annab psühholoogilist abi.
Võite küsida haiglast väljavõtet koos individuaalsete soovitustega. Aga kui te ei soovi seda ise teha, kui soovite ööpäevaringset kontrolli poststatsionaarsel perioodil, võtke kursus sanatooriumis, taastusravikeskuses.
Kuurordis peatumise eelised:
- tervislikku seisundit kontrollib kardioloog;
- läbima arstliku läbivaatuse mitu korda nädalas;
- korraldatakse koolitusi, kuidas käituda, mida teha, et tervist pikki aastaid säilitada;
- dieettoitumine, mis ei koorma südame-veresoonkonna süsteemi üle, sisaldab kõigi taastumiseks vajalike ainete päevast normi.
Kuidas süüa pärast haiglast väljakirjutamist
Pärast rünnaku peatamist sööte hapnemata, madala rasvasisaldusega suppe. See dieet kestab 2-3 päeva. Järk-järgult suureneb portsjonite suurus, roogade valik, kuid soola, vürtside ja rasvade keeld jääb alles.
Poststatsionaarsel perioodil peaksite sööma väikeste portsjonitena 4-6 korda päevas.
 Menüüst on täielikult välja jäetud:
Menüüst on täielikult välja jäetud:
- magus;
- soolane;
- äge;
- jahu;
- paksuke.
Toidus on soovitav suurendada mereandide, lahja, välisfilee, värskete köögiviljade ja puuviljade sisaldust. Joo rohkem kui 1,5 liitrit. igapäevane ei ole võimalik.
Kuidas elustiil muutub
Pärast müokardiinfarkti peate uuesti läbi vaatama oma harjumused, elustiili ja kõrvaldama taastumist takistavad tegurid.
Relapsi vältimiseks peate:
- Halbadest harjumustest keeldumine. Te ei saa juua, suitsetada, kuritarvitada kahjulikke, rasvaseid toite koos lisanditega.
- Peate sagedamini värske õhu kätte minema. Jalutage iga päev 30-40 minutit väljas.
- Tee sporti. Tehke kõik soovitatavad harjutused terapeutilistest harjutustest. Kuid ärge üle pingutage, suurenenud koormus võib kahjustada südame-veresoonkonna süsteemi toimimist.
- Tasakaalustatud puhke-, töörežiim. Ärge pingutage üle, magage vähemalt 7-8 tundi, vältige stressi, lõõgastuge pärast tööd.
Stentimise protseduur sisenes meditsiini mitte nii kaua aega tagasi. Sellegipoolest ei lasknud positiivne dünaamika kaua oodata ja seetõttu kasutatakse sellist toimingut nüüd väga sageli.
Südameveresoonte stentimine aitab taastada avatust, vähendades seeläbi ohtu patsiendi elule ja tervisele.
Näidustused ja vastunäidustused
Stent on õhuke metalltoru, mis koosneb rakkudest ja mille eesmärk on taastada veresoone valendiku läbimõõt. Rakuline struktuur võimaldab teil seda paigaldada mitte sisselõike, vaid täpselt valendiku kohale. Seda tehakse spetsiaalse sondi abil, mille lõpus on stent kokkupandud olekus.
Sond sisestatakse veresoone ja CT-skanneri või ultrahelianduri juhtimisel liigub see ummistuse suunas. Seal paigaldatakse ja pumbatakse õhupall täis. Täispuhutud balloon avab stendi ja asetab selle veresoone sisse.
See paigaldustehnoloogia võib oluliselt vähendada operatsiooni ajal tekkivat traumat, sest sisselõige tuleks teha mitte paigalduskohas, vaid teatud kaugusel. Samuti tuleb märkida, et stentimist kasutatakse laialdaselt naastude tekkimisel raskesti ligipääsetavates kohtades.
Stendi kasutamise näidustused on patoloogilised seisundid, mis võivad esile kutsuda düstsirkulatsioonihäireid. Paigaldamine toimub südame isheemiatõve (CHD) või ateroskleroosi ohu korral.
Suurenenud müokardiinfarkti riski korral võib seda protseduuri kasutada ka. Ateroskleroosi raviks võib kasutada ka endarterektoomiat, mis võimaldab naastu otsest eemaldamist. Siiski on koronaarveresoontele stendi asetamine palju lihtsam ja taastumine pärast sellist operatsiooni on palju lihtsam kui pärast naastu enda eemaldamist luumenist.

Tuleb märkida, et hoolimata selle ohutusest ja kiirest remissiooniperioodist on sellisel operatsioonil teatud vastunäidustused:
- arteri läbimõõdu vähendamine 3 mm-ni;
- vere hüübimise ja hemofiilia vähenemine;
- krooniline hingamis- või neerupuudulikkus ägedas staadiumis;
- hajus stenoos - liiga suure ala kahjustus;
- allergia joodi suhtes - see on röntgenikiirguse kontrastaine komponent.
Sekkumise etapid
Stendi peamine ülesanne on säilitada veresoone valendiku läbimõõt. See tähendab raami suurt koormust ja seetõttu on selle valmistamisel kasutatud kõrgtehnoloogiat ja kvaliteetseid materjale.
Kõige sagedamini kasutatakse loomiseks mitme metalli inertset sulamit. Välja on töötatud enam kui 100 erinevat tüüpi stente, mis erinevad sulami koostise, konstruktsiooni, rakutüübi, kattekihi ja ahenemiskohta kohaletoimetamise meetodi poolest.
Kõige sagedamini kasutatakse tavapäraseid metallstente, mis lihtsalt säilitavad anuma vajaliku läbimõõdu. Samuti on stente, mis on kaetud spetsiaalse polümeeriga – see vabastab ravimi doseeritud viisil.
 Selle tehnoloogia kasutamine võib oluliselt vähendada restenoosi riski ja nende maksumus on oluliselt kõrgem kui tavapärastel. Peale selle, kui selline stent paigaldatakse kuni 12 kuuks, tuleb tromboosi vältimiseks võtta trombotsüütidevastaseid ravimeid. Selliseid stente soovitatakse paigaldada väikese suurusega anumatesse, kus ummistumise tõenäosus suureneb oluliselt.
Selle tehnoloogia kasutamine võib oluliselt vähendada restenoosi riski ja nende maksumus on oluliselt kõrgem kui tavapärastel. Peale selle, kui selline stent paigaldatakse kuni 12 kuuks, tuleb tromboosi vältimiseks võtta trombotsüütidevastaseid ravimeid. Selliseid stente soovitatakse paigaldada väikese suurusega anumatesse, kus ummistumise tõenäosus suureneb oluliselt.
Paljud meie lugejad kasutavad aktiivselt Elena Malõševa avastatud Amarandi seemnetel ja mahlal põhinevat tuntud meetodit, et vähendada KOLESTEROOLI taset organismis. Soovitame tungivalt selle meetodiga tutvuda.
Nagu iga teinegi operatsioon, hõlmab stentimine eeluuringuid ja spetsiaalset ettevalmistust. See võimaldab teil suurendada soodsa tulemuse tõenäosust, vähendada tüsistuste tõenäosust ja lühendada taastumisperioodi kestust.
Esiteks viiakse läbi eksam. See koosneb mitmest osast:

Doppleri ultraheliuuring ei vaja erilist ettevalmistust, see tehakse täpselt samamoodi nagu iga teine ultraheliuuring.
 Vereanalüüs tehakse pärast uuritava proovi võtmist kubitaalveeni voldist. Vereproovid võetakse hommikul tühja kõhuga - see võimaldab teil saada uuringu kõige objektiivsemaid tulemusi. Koronaarangiograafia nõuab esmalt koagulogrammi, üldist uriinianalüüsi, HI-viiruse ja hepatiidi olemasolu kontrollimist veres.
Vereanalüüs tehakse pärast uuritava proovi võtmist kubitaalveeni voldist. Vereproovid võetakse hommikul tühja kõhuga - see võimaldab teil saada uuringu kõige objektiivsemaid tulemusi. Koronaarangiograafia nõuab esmalt koagulogrammi, üldist uriinianalüüsi, HI-viiruse ja hepatiidi olemasolu kontrollimist veres.
Seejärel tehakse otse koronaarangiograafia - see näitab veresoone ahenemise astet, naastu suurust, veresoone seisundit selle asukohas.
Operatsioon ise toimub mitmes etapis:

Pärast seda eemaldatakse kateeter, sisestus ja seadmed. Sisselõike koht õmmeldakse, et vältida ulatuslikku verekaotust. Protseduuri kestus tüsistuste puudumisel kestab umbes 30 minutit.
Tüsistused, maksumus ja taastumine
9 patsiendil 10-st taastub verevool pärast protseduuri väga kiiresti ja pärast seda ei esine tüsistusi. Siiski on teatud tüsistuste oht:
Tagasiside meie lugejalt - Victoria Mirnova
Ma polnud harjunud mingit teavet usaldama, kuid otsustasin kontrollida ja tellisin ühe paki. Märkasin nädala jooksul muutusi: süda lõpetas mind häirimast, hakkasin end paremini tundma, tekkis jõudu ja energiat. Analüüsid näitasid KOLESTEROOLI langust NORM-ile. Proovige ja sina ja kui kedagi huvitab, siis allpool on link artiklile.

Stentimine on kõrgtehnoloogiline operatsioon, mis nõuab kaasaegset erivarustust. Kuna operatsiooni teevad eranditult kõrgelt kvalifitseeritud spetsialistid, ei saa see olla odav.
Keskmiselt pole Venemaal operatsioon nii kallis kui Euroopa riikides - umbes 130 tuhat rubla.
Tuleb märkida, et erakorralistel juhtudel saab protseduuri teha MHI kulul. Selgitada tuleks ka kvootide olemasolu haiglas – kas ja kui palju kvoote ravile eraldatakse. See võimaldab ka olulist kulude kokkuhoidu.
 Südame veresoonte stentimist ei peeta puude määramise põhjuseks. Seda saab määrata kaasuvate haiguste tuvastamisel.
Südame veresoonte stentimist ei peeta puude määramise põhjuseks. Seda saab määrata kaasuvate haiguste tuvastamisel.
Pärast protseduuri, 2-3 päeva jooksul (tüsistuste puudumisel), on patsient statsionaarses osakonnas arstide järelevalve all. Praegu on selle liikuvus piiratud, et vähendada torgatud arterist verejooksu avanemise ohtu. Koronaarse stentimise korral toimub tühjendamine kolmandal päeval pärast operatsiooni.
Patsient saab kõik vajalikud soovitused, mis hõlmavad ravimite võtmist, dieedi pidamist ja füsioteraapia soovitusi. Veenduge, et kõik patsiendid, kellele on välja kirjutatud ravim Clopidogrel - see aitab vedeldada verd ja takistab verehüüvete teket stendi sees. Ta vabastatakse ametist 1,5-2 aastaks. Manustamise varasem lõpetamine võib põhjustada tromboosi.
rehabilitatsiooniperiood
Pärast operatsiooni on mõnda aega vajalik voodipuhkus. See on vajalik arteri taastamiseks sisselõike kohas ja normaalse verevoolu taastamiseks paigalduskohas.
Pärast väljakirjutamist koosneb taastusravi teatud toimingute komplektist. Nende kombinatsioon aitab taastada keha võimalikult lühikese aja jooksul.
Dieedi järgimine aitab vähendada kolesterooli taset veres, korrigeerides toitumist:

Nagu kõigi teiste operatsioonide puhul, tuleb taastumiseks võtta ravimeid. Keha üldine seisund sõltub sellest, kui kaua ravim kestab.
Tavaliselt määratakse järgmiselt:

Esimesed seitse päeva tuleks vannist hoiduda – rõhu tõusu vältimiseks võite pesta ainult duši all.
Taastusravi mängib olulist rolli, kuna kõigi soovituste mittejärgimine võib esile kutsuda tervisele ja elule ohtlikke tüsistusi.
Sõltuvalt patsiendi seisundist võib taastumiseks kuluvate ravimite kestus kesta kuni 12 kuud. Vaatamata operatsioonile ei ole patoloogia põhjust kõrvaldatud ja seetõttu võib patsiendi elu olla ohus.
Füüsilised harjutused
Esimesed 7 taastusravi päeva on vajalikud füüsilise tegevuse täielikuks välistamiseks ja autojuhtimise vältimiseks. Kui patsient juhib veoautosid, saab ta tööd jätkata 40-50 päeva pärast operatsiooni.
 Terapeutiline võimlemine on kardioloogilise taastusravi peamine lüli, mida kasutatakse pärast stendi paigaldamist. Regulaarne mõõdukas kardio aitab südamel kiiremini taastuda – lisaks südamelihase vastupidavuse suurendamisele rikastub veri aktiivsemalt hapnikuga. See võimaldab teil suurendada kudede toitumise aktiivsust, kiirendada rasvade põletamise protsessi.
Terapeutiline võimlemine on kardioloogilise taastusravi peamine lüli, mida kasutatakse pärast stendi paigaldamist. Regulaarne mõõdukas kardio aitab südamel kiiremini taastuda – lisaks südamelihase vastupidavuse suurendamisele rikastub veri aktiivsemalt hapnikuga. See võimaldab teil suurendada kudede toitumise aktiivsust, kiirendada rasvade põletamise protsessi.
Samuti tuleb märkida, et regulaarne füüsiline aktiivsus parandab üldist emotsionaalset tausta, mis aitab kaasa ka kiirele taastumisele ja tavaellu naasmisele.
Füsioteraapia treeningprogramm valitakse iga patsiendi jaoks individuaalselt, lähtudes keha seisundist. See on tingitud asjaolust, et igaühel on erinev füüsilise vormi, erineva raskusastmega haigus ja erinevad kaasuvad haigused.
Lisaks füsioteraapia harjutustele hõlmab füüsiline taastusravi pärast stentimist terviserada. See on erineva pikkusega kõndimine erinevatel vahemaadel. Terrenkuri regulaarsel harjutamisel on teatud positiivsed küljed:

Stentimise prognoos
Operatsiooni üldine prognoos on soodne. Hoolikalt suhtudes oma tervislikku seisundisse ja järgides kõiki meditsiinilisi soovitusi, toimub keha taastamine kiiresti. Siiski on üksikuid tüsistuste juhtumeid, mis võivad tekkida sobiva taastusravi korral.
 Võimalik on allergiline reaktsioon röntgenvaatluseks kasutatava kontrastaine suhtes. Füüsilise aktiivsuse soovituste eiramine esimestel operatsioonijärgsetel päevadel võib põhjustada hematoome ja verejooksu. Seetõttu tuleks säilitada voodirežiim – patsiendi elu sõltub eriti tugevalt näidustuste järgimisest esimestel päevadel.
Võimalik on allergiline reaktsioon röntgenvaatluseks kasutatava kontrastaine suhtes. Füüsilise aktiivsuse soovituste eiramine esimestel operatsioonijärgsetel päevadel võib põhjustada hematoome ja verejooksu. Seetõttu tuleks säilitada voodirežiim – patsiendi elu sõltub eriti tugevalt näidustuste järgimisest esimestel päevadel.
Stentimine ei anna absoluutset garantiid koronaarveresoonte restenoosi tekkeks, kuna 15–20% juhtudest täheldati valendiku uuesti ahenemist. Polümeerkattega stentide kasutamisel väheneb restenoosi tõenäosus 5% -ni. See polümeer sisaldab spetsiaalseid raviaineid, mis takistavad lihaseina kasvu - see võib esile kutsuda restenoosi.
Kas arvate endiselt, et TÄIELIKULT RAVIMINE on võimatu?
Kas teid on pikka aega vaevanud pidevad peavalud, migreen, tugev õhupuudus vähimagi koormuse korral ja sellele kõigele lisaks väljendunud HÜPERTENSIOON? Nüüd vastake küsimusele: kas see sobib teile? Kas KÕIKI NEID SÜMPTOME saab taluda? Ja kui palju aega olete juba ebaefektiivseks raviks "lekkinud"?
Kas teadsite, et kõik need sümptomid viitavad SUURENDATUD KOLESTERoolitasemele teie kehas? Kuid kõik, mida on vaja, on viia kolesterool tagasi normaalseks. Lõppude lõpuks on õigem ravida mitte haiguse sümptomeid, vaid haigust ennast! Kas sa nõustud?